腹腔镜联合胆道镜治疗胆囊息肉合并胆囊结石的有效性与预后分析
刘兴超 邓小凡 赵冀 陈云飞
(四川省人民医院肝胆外科 四川 成都 610072)
临床上常见胆囊息肉、胆囊结石,且两者一般可合并发病,目前,因医学技术不断发展,B超和CT技术也不断发展,使得胆囊息肉结石的检出率也有了明显的提高。传统胆囊息肉和胆囊结石主要通过常规剖腹手术治疗。然而,术后患者常常患有胆管损伤、消化不良,食管炎等,严重影响患者正常生活,也对其进食造成严重影响,带来极大身心危害。医学技术的发展使得近年来腹腔镜联合胆道镜微创胆囊息肉切除术和取石术得到广泛应用。它不仅达到了去除胆囊息肉和去除胆囊结石的目的,而且保留了功能性胆囊,可最大限度减轻对患者的危害,效果理想且安全性好[1-2]。本研究分析了腹腔镜联合胆道镜治疗胆囊息肉合并胆囊结石的有效性与预后,报告如下。
1.资料与方法
1.1 一般资料
回顾90例2016年2月—2017年12月胆囊息肉合并胆囊结石患者根据手术方法分组。观察组男29例,女16例;年龄32~77岁,平均(46.71±2.24)岁。单发息肉13例,多发息肉32例。其中,胆囊壁厚度低于3毫米的有32例,3~5毫米有13例。合并高血压有21例,合并糖尿病有10例,合并冠心病有4例。合并胆囊颈部结石嵌顿有10例。
对照组男28例,女17例;年龄29~77岁,平均(46.58±2.91)岁。单发息肉14例,多发息肉31例。其中,胆囊壁厚度低于3毫米的有31例,3~5毫米有14例。合并高血压有22例,合并糖尿病有10例,合并冠心病有4例。合并胆囊颈部结石嵌顿有10例。两组一般资料无统计学差异。
1.2 方法
对照组进行常规开腹手术治疗,观察组行腹腔镜胆囊切除术治疗。超声定位胆囊底部和标记。病人仰卧,脐上缘做一个小的弧形切口。插入气腹针后,注入CO2气体。腹腔内压力维持在10至12mmHg。插入10毫米套针,放置腹腔镜,检查左右肝叶、胆囊外观,观察有无粘连,观察胆囊壁血管,判断手术是否需要保留胆囊[6]。腹腔镜引导下作切口,作上腹壁胆囊底部切口约1.5cm切口,如果胆囊光滑无粘连,可在胆囊底部缝合两针进行牵引,胆囊为从右上腹切口取出,去除气腹,将其提到胆囊底至切口部位,将胆囊底部切开约1.0cm,用缝线将胆囊壁悬挂,放入胆道镜。排空胆囊胆汁并观察胆囊粘膜状况和息肉的大小,数量,形状,有无胆汁反流等情况,用活检钳取出息肉,并立即将息肉送冷冻活检。活检报告用于确定是否保留胆囊。取石篮取石,若细小无法取出,可以用生理盐水从胆管中冲洗出来;对于过大的结石,胆囊可以移动到腹壁穿刺并切开胆囊。用抽吸装置抽吸胆汁并在胆囊塌陷后取出结石。使用胆道镜重复检查确保息肉和结石均无残留,且无活动性出血。在将胆囊胆汁吸净之后,退镜。将胆囊切口缝合成连续的层并且肌肉层包埋一层。将胆囊重新放回腹腔内,重新建立CO2气腹,腹腔镜观察胆囊缝合的位置有无渗血及胆漏,之后去除气腹,退出腹腔镜,将脐部切口上缘和右侧肋下切口间断缝合。
1.3 观察指标
比较两组胆囊息肉合并胆囊结石手术开展效果;手术治疗性指标和术后康复性指标;手术前后患者疼痛(采用VAS量表评价,得分越低越好)、生活质量分值(用QOL量表进行评价,得分越高越好);并发症。
显效:症状消失,结石完全取净,息肉切除;有效:症状好转,结石基本取净,息肉切除;无效:症状无改善。胆囊息肉合并胆囊结石手术开展效果为显效、有效百分率之和[3]。
1.4 统计学方法
SPSS18.0统计,两组±s形式表示的数据进行t检验,其他进行χ2检验,P<0.05显示差异显著。
2.结果
2.1 两组胆囊息肉合并胆囊结石手术开展效果相比较
观察组胆囊息肉合并胆囊结石手术开展效果高于对照组,P<0.05。如表1。
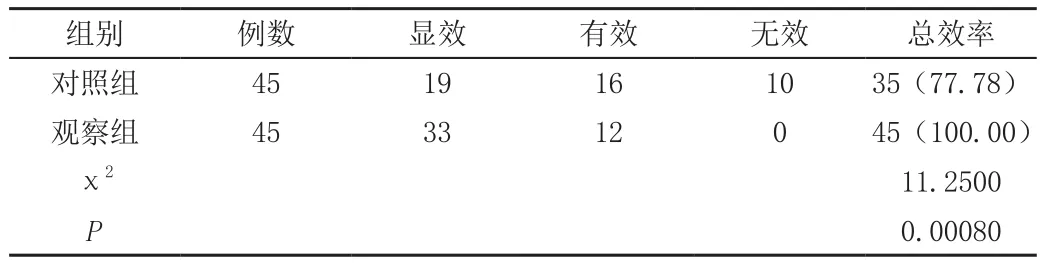
表1 两组胆囊息肉合并胆囊结石手术开展效果相比较[例数(%)]
2.2 手术前后疼痛、生活质量分值相比较
手术前两组疼痛、生活质量分值相近,P>0.05;手术后观察组疼痛、生活质量分值优于对照组,P<0.05。如表2。
表2 手术前后疼痛、生活质量分值相比较(±s)
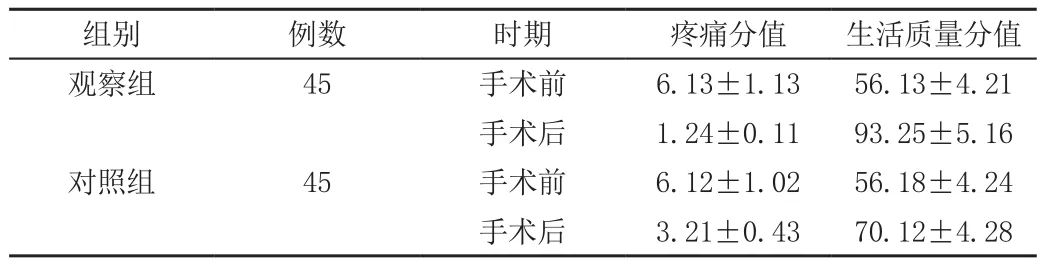
表2 手术前后疼痛、生活质量分值相比较(±s)
组别 例数 时期 疼痛分值 生活质量分值观察组 45 手术前 6.13±1.13 56.13±4.21手术后 1.24±0.11 93.25±5.16对照组 45 手术前 6.12±1.02 56.18±4.24手术后 3.21±0.43 70.12±4.28
2.3 两组手术治疗性指标和术后康复性指标相比较
观察组手术治疗性指标和术后康复性指标优于对照组,P<0.05,见表3。
表3 两组手术治疗性指标和术后康复性指标相比较(±s)
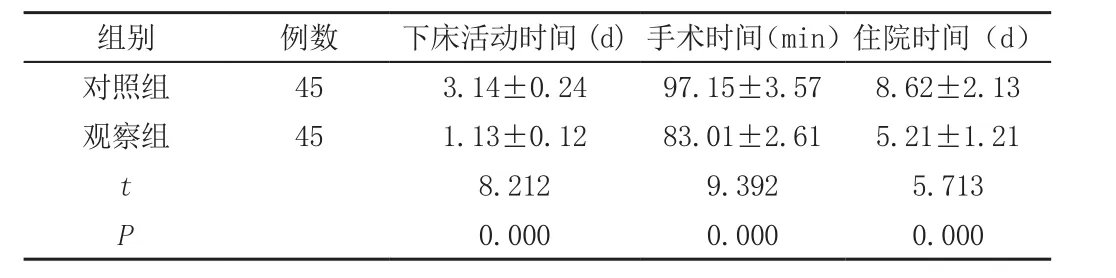
表3 两组手术治疗性指标和术后康复性指标相比较(±s)
组别 例数 下床活动时间(d)手术时间(min)住院时间(d)对照组 45 3.14±0.24 97.15±3.57 8.62±2.13观察组 45 1.13±0.12 83.01±2.61 5.21±1.21 t 8.212 9.392 5.713 P 0.000 0.000 0.000
2.4 两组并发症相比较
观察组并发症少于对照组,P<0.05,如表4。

表4 两组并发症相比较[例数(%)]
3.讨论
胆囊具有储存和浓缩胆汁的功能,作为重要消化器官,是维持机体正常消化代谢的关键[4]。胆囊切除术后,随着时间的推移胆管虽然可以作为胆囊的部分替代物来发挥相关功能。但是,胆管没有能力储存胆汁。因此,胆汁消化脂肪的能力大大降低。食用富含脂肪的食物后,患者可能会有更明显的消化不良症状,严重影响患者的生活质量和健康水平[5-6]。近年来,腹腔镜胆囊手术治疗胆囊息肉和胆囊结石应用越来越受追捧。腹腔镜胆囊切除术(LC)是将特殊导管插入腹膜腔,然后注射约2至5升二氧化碳。 建立腹部一定的压力后,打开四个0.5至1.5厘米的孔以剖开胆囊三角进行操作,手术的一般步骤:(1)制造气腹。(2)建立操作孔。(3)治疗胆囊三角。(4)剥离胆囊。(5)取出胆囊。(6)消除气腹。这种手术创伤小,恢复快,并发症少,它也消除了在手术期间分离胆囊三角形的需要,也显著降低了胆管损伤的风险,减少了大量出血风险。另外,胆道镜同时用于直视下治疗胆囊疾病,可以在一定程度上避免息肉和结石的残留和遗漏,提高手术治疗效果的同时有效降低胆囊息肉和结石的复发率,和传统开腹手术比较,优势明显[7-10]。
本研究中,对照组进行常规开腹手术治疗,观察组行腹腔镜胆囊切除术治疗。结果显示,观察组胆囊息肉合并胆囊结石手术开展效果高于对照组,P<0.05;观察组手术治疗性指标和术后康复性指标优于对照组,P<0.05;手术前两组疼痛、生活质量分值相近,P>0.05;手术后观察组疼痛、生活质量分值优于对照组,P<0.05。观察组并发症少于对照组,P<0.05。
综上所述,胆囊息肉合并胆囊结石患者行腹腔镜胆囊切除术的治疗及效果确切,可有效解除疼痛,改善病情和生活质量,手术实施顺利,康复快,并发症少。
[1]王贻东,王雁先,徐洪全,李隽.腹腔镜联合胆道镜治疗胆囊息肉合并胆囊结石的临床疗效观察[J].世界最新医学信息文摘,2018,18(05):49-50.
[2]徐冬梅.腹腔镜联合胆道镜治疗胆囊息肉合并胆囊结石的临床疗效观察[J].包头医学,2017,41(04):21-23.
[3]George,Justin,Aufhauser,David D.,Jr.,Raper,Steven E.et al.Bouveret's Syndrome Resulting in Gallstone Ileus[J].Journal of gastrointestinal surgery:official journal of the Society for Surgery of the Alimentary Tract,2015,19(6):1189-1191.
[4]丁飞虎.腹腔镜联合胆道镜治疗胆囊息肉合并胆囊结石患者的临床效果[J].数理医药学杂志,2017,30(06):804-806.
[5]陈旭.腹腔镜联合胆道镜在胆囊息肉合并胆囊结石保胆术患者治疗中的临床效果[J].医疗装备,2017,30(02):93-94.
[6]Jaswal, Brij Bir S.,Kumar, Vinay,Swart, H. C. et al.Multi-spectroscopic analysis of cholesterol gallstone using TOF-SIMS, FTIR and UV-Vis spectroscopy[J].Applied physics, B. Lasers and optics,2015,B121(1):49-56.
[7]加雄,李海民,郭震芳.腹腔镜联合胆道镜治疗胆囊息肉合并胆囊结石保胆手术的临床疗效观察[J].临床医学研究与实践,2016,1(23):40-41.
[8]任华,闫军.腹腔镜联合胆道镜治疗胆囊息肉合并胆囊结石的临床效果分析[J].中国继续医学教育,2016,8(30):91-92.
[9]李伟,宋卫东,李慧鑫.腹腔镜联合胆道镜治疗胆囊息肉合并胆囊结石的临床效果分析[J].中国继续医学教育,2016,8(20):69-70.
[10]Mvondo, Marie A.,Njamen, Dieudonne,Kretzschmar, Georg et al.Alpinumisoflavone and abyssinone V 4-methylether derived from Erythrina lysistemon (Fabaceae) promote HDL-cholesterol synthesis and prevent cholesterol gallstone formation in ovariectomized rats[J].Journal of Pharmacy and Pharmacology,2015,67(7):990-996.

