1例心源性缺血性脑卒中患者个体化治疗方案的制订及分析
张五萍,林玮玮,伍锡栋(1.江西省人民医院药学部,南昌330006;.福建医科大学附属第一医院药学部,福州 350005;3.江西省医疗器械检测中心第四检测室,南昌 330096)
缺血性脑卒中是目前发病率最高的单病种之一,该病好发于老年人群,常由于不同原因导致患者局部脑组织血液供应障碍,出现缺血缺氧性病变或坏死,最终导致神经功能部分缺失现象[1],其中房颤所致缺血性脑卒中[2](即心源性缺血性脑卒中)占所有缺血性脑卒中的20%,病死率是非房颤相关缺血性脑卒中的2倍。老年患者免疫功能及脏器储备功能减退,病情容易变证,且容易并发各种感染以及肝、肾功能损伤等,因此在治疗过程中,临床药师可在结合患者个体条件下,协助临床医师选择最适宜的二级预防方案以及监护计划,并在出现不良反应时提醒临床医师及时调整治疗方案。本文通过临床药师参与1例心源性缺血性脑卒中患者个体化治疗方案制订的病例分析,介绍药学监护方案,以期为临床药师如何参与临床工作并协助临床医师制订更好的个体化治疗方案提供参考。
1 临床资料
患者,女,85岁,身高158 cm,体质量45 kg。入院前3 h无明显诱因突发左侧肢体无力,表现为无法上抬持物、不能站立,稍感头晕、恶心,言语含糊。既往高血压病20年,未规律监测血压及降压治疗;冠心病20年,不规律服用阿司匹林、复方丹参滴丸、曲美他嗪,时有胸闷不适等。无其他不良病史及嗜好史。头颅电子计算机断层扫描(CT)显示,右侧岛叶低密度影,诊断为缺血性脑卒中入院。
入院查体:体温36.5℃,心率67次/min,呼吸频率19次/min,血压177/92 mmHg(1 mmHg=0.133 kPa);心律齐,各瓣膜区未闻及杂音;左侧鼻唇沟稍浅,伸舌偏左,左上肢肌力4级,左下肢肌力3级,左侧跟膝胫试验欠稳,闭目难立征、直线行走不配合,其余大致正常。美国国立卫生研究院卒中量表(NIHSS)7分,Essen卒中风险评分量表(ESRS)3分,格拉斯哥昏迷指数定量表(GCS)14分,肌钙蛋白0.041 ng/mL↑(高于正常范围)(正常范围:0~0.023 ng/mL),D-二聚体0.87 mg/L↑(正常范围:0~0.55 mg/L)。血常规:白细胞(WBC)7.65×109L-1(正常范围:3.5×109~9.5×109L-1)、中性粒细胞百分比79.3%↑(正常范围:40.0%~75.0%),电解质、肝功能、血常规、实验室指标、凝血全套指标、B型钠尿肽前体(pro-BNP)均基本正常。入院诊断:(1)缺血性脑卒中;(2)高血压病;(3)肺部感染;(4)冠状动脉粥样硬化性心脏病。患者住院期间的全部用药方案见表1(表中,po:口服;ih:皮下注射;ivgtt:静脉滴注;iv:静脉注射)。

表1 患者住院期间的全部用药方案Tab 1 Main therapeutic drugs during hospitalization
2 药学监护
2.1 抗凝治疗
患者入院后排除禁忌证后立即给予阿替普酶静脉溶栓,患者左侧肢体肌力、言语含糊较前好转,NIHSS 6分。加用他汀等药物调脂以稳定斑块。溶栓24 h后加用阿加曲班注射液抗凝、阿司匹林肠溶片抗血小板。入院第3天患者突发阵发性房颤后左侧肢体无力加重,言语困难,伴恶心、呕吐胃内容物数次,心率快,NIHSS 7分。颅脑核磁共振成像(MRI)显示,患者右侧额叶部分皮质、基底节区、岛叶、颞叶、小脑半球及左侧岛叶脑梗死。考虑患者是房颤引起的心源性缺血性脑卒中,其基础疾病房颤是治疗的重点[2],房颤发作<48 h者可直接在抗凝条件下进行心脏复律[3],临床医师依据心内科会诊意见,采用胺碘酮注射液治疗3 d后患者恢复窦性心律,治疗过程中逐渐将胺碘酮注射液减量,并逐渐过度为胺碘酮片并减量。抗凝治疗是该患者脑卒中预防的核心策略。该患者卒中风险分层评估CHA2DS2-VASc 6分(高危:≥2分),出血风险评估HAS-BLED 3分(高危:≥3分)。虽然该患者抗凝治疗出血风险高危,但脑卒中复发风险高危,二级预防仍需抗凝。因低分子量肝素钠注射液起效快,一旦出血可用维生素K解救,故早期推荐低分子量肝素钠注射液皮下注射,出院后可更改为华法林钠片或达比加群酯胶囊口服长期二级预防。其中华法林钠片需2~7 d才能达到最大药效,更改过程中需与低分子量肝素钠注射液合用5 d,监测国际标准化比值(INR),及时调整华法林钠片剂量使INR稳定在1.8~2.5。故需尽早确定二级预防方案,入院第11天时,临床医师转述患者家属偏于选用达比加群酯胶囊抗凝。
临床药师考虑:患者为老年患者(年龄>75岁),体型偏瘦(身体质量指数:18.0 kg/m2),肌酐清除率(CCr)25 mL/min为重度肾功能不全(<30 mL/min),这些指标均不推荐达比加群酯胶囊[4]。华法林钠片疗效个体差异大,影响因素多,住院期间加用利于INR监测,降低出血风险。故临床药师建议临床医师加用华法林钠片,因胺碘酮片与华法林钠片存在相互作用,提醒临床医师注意监测INR。医师对此认可,并让临床药师同患者家属解释选择华法林钠片的必要性及注意事项,患者家属接纳。入院第11天开始加用华法林钠片。
入院第16天临床医师将胺碘酮片与盐酸索他洛尔片同用一天患者出现心动过缓引起房颤,临床医师考虑胺碘酮的不良反应较大,想将其替换为盐酸索他洛尔片。临床药师查阅药品说明书发现,胺碘酮禁止与盐酸索他洛尔片同用,胺碘酮体内代谢时间较长,复律过程中胺碘酮片剂量已减为0.2 g,每日1次,停用后体内仍有较高浓度,不需加用其他药物,建议临床医师立即停用两药,医师采纳,停用2 d后房颤自动转律,出院时INR为1.8。
2.2 降脂治疗
患者入院时病因未明,24 h心电监护显示,心律齐,考虑为非心源性缺血性脑卒中,依据中国缺血性脑卒中和短暂性脑缺血发作二级预防指南(2014)(简称指南)[5],非心源性缺血性脑卒中者无论是否伴有其他动脉粥样硬化证据均推荐予高强度他汀长期治疗以减少心脑血管事件的风险(Ⅰ级推荐,A级证据)。因此,该患者降脂方案为瑞舒伐他汀钙片10 mg(每晚1次)+依折麦布片10 mg(每日1次)+普罗布考片0.5 g(每日2次)。
临床药师认为此降脂方案欠妥。强化降脂(降脂幅度为50%左右)推荐方案[6]有瑞舒伐他汀钙片5~10 mg(每晚1次)+依折麦布片10 mg(每日1次)、阿托伐他汀钙片10~20 mg(每晚1次)+依折麦布片10 mg(每日1次)、瑞舒伐他汀钙片20~40 mg(每晚1次)等,但此剂量推荐对象为欧洲人群。Yang J等[7]研究显示,瑞舒伐他汀在亚洲人群中的剂量应为欧洲人群的1/2,其说明书推荐的最高剂量(20 mg)亦为美国FDA批准用于欧洲人群(40 mg)的1/2。普罗布考属于抗氧化类调脂药,可辅助改善患者动脉粥样硬化症状[8]。临床药师建议降脂方案为可停用依折麦布片10 mg(每日1次)或将瑞舒伐他汀钙片改为5 mg(每晚1次)。但临床医师认为只要患者能够耐受,可加大其降脂幅度,未予采纳临床药师建议。
入院第3天患者突发阵发性房颤后引发再次梗死,考虑为心源性脑卒中,此时治疗原则为心脏复律及抗凝治疗[2],不需要使用他汀降脂稳定斑块。但临床医师考虑患者既往诊断为冠状动脉粥样硬化病[9],是心脑血管风险极高危人群,低密度脂蛋白(LDL)正常值为1.8 mmol/L。患者LDL为3.95 mmol/L,高于正常水平,为达目标值降脂幅度为54.43%,仍需强化降脂治疗。临床药师认可临床医师判断。但由于该患者85岁,临床药师考虑到指南中对高龄老年人的降脂靶目标没有明确要求;再加上普罗布考不良反应中具有罕见的心电图Q-T间期延长、室性心动过速,患者此时已有房颤、pro-BNP升高。综合考虑临床药师再次建议临床医师降低降脂强度并停用普罗布考,医师采纳,停用依折麦布片、普罗布考片,仅保留瑞舒伐他汀钙片10 mg(每晚1次)。患者的pro-BNP变化情况见图1。

图1 患者的pro-BNP变化情况Fig 1 Changes of patient’s pro-BNP
2.3 抗感染治疗
患者入院时无肺部感染,入院第3天,WBC 13.62×109L-1、中性粒细胞百分比84.0%、C反应蛋白(CRP)71.02 mg/L(正常范围为0~8 mg/L),均有所升高,双肺湿性啰音较前加重,考虑卒中加重后患者卧床存在部分吸入性肺炎。据报道[10],老年重症吸入性肺炎中,混合感染占55%。哌拉西林/他唑巴坦钠适用于治疗存在需氧菌和厌氧菌等多种细菌的混合感染,临床药师建议选用注射用哌拉西林钠/他唑巴坦钠4.5 g(每8 h 1次),临床医师采纳。入院第8天,患者肾功能较前下降,肌酐(Cr)为102 μmol/L↑(正常范围:46~92 μmol/L),药师建议将注射用哌拉西林钠/他唑巴坦钠调整为4.5 g(每12 h 1次),防止造成肾功能损伤,临床医师采纳。入院第10天,虽然肺部CT显示,患者双肺炎症较前进展加重,但因影像学上存在滞后效应,且患者症状好转,考虑抗生素降级。头孢地尼为第三代头孢菌素,对除铜绿假单胞菌外的革兰氏阳性菌、阴性菌均有一定的作用。入院第13天,将注射用哌拉西林钠/他唑巴坦钠降级为头孢地尼胶囊0.1 g(每日3次)。第15天痰细菌培养:鲍曼不动杆菌++++,全耐药,考虑患者症状及炎症指标均好转,为定植菌,临床药师建议临床医师可以停用抗生素,临床医师采纳,提示此方案对患者抗感染治疗有效。
2.4 安全监护
2.4.1 肝功能 患者住院期间出现肝功能减退,转氨酶变化见图2。临床药师就患者肝功能减退的原因进行以下分析:
①疾病因素。患者既往无肝病史,入院后完善检查显示,乙肝五项、凝血功能均正常,第3天突发房颤并再次缺血性脑卒中,入院第2、6天时肝功能均正常。故排除疾病引起的肝功能减退。
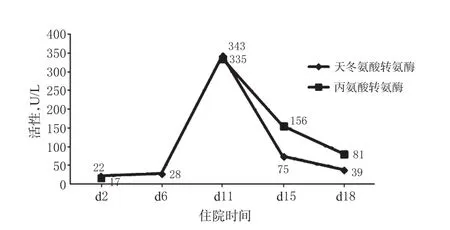
图2 患者转氨酶的变化情况Fig 2 Changes of transaminase
②药物因素。临床药师发现,患者正在使用的药品中常引起肝损伤的有胺碘酮片(用以复律治疗),其体内半衰期可长达1个月,停用后体内药物浓度并不能迅速下降,患者此时入院第11天,心律已经复律,胺碘酮复律需要序贯减量,故临床药师建议可不立即停用胺碘酮片,先停用改善心肌代谢的盐酸曲美他嗪片、麝香保心丸。肝损伤概率为偶见的有注射用哌拉西林他唑巴坦钠、雷贝拉唑肠溶片、丁苯酞软胶囊、瑞舒伐他汀钙片。注射用哌拉西林他唑巴坦已进行减量。雷贝拉唑引起肝损伤的临床少见,目前患者脑梗死症状稳定,无胃部不适,故建议停用护胃药。瑞舒伐他汀钙片说明书中注明同其他3-羟基-3-甲基戊二酸单酰辅酶A(HMG-CoA)还原酶抑制剂一样其也可引起肝损伤。丁苯肽软胶囊亦可造成肝损伤可能,但临床药师认为他汀类药物引起肝损伤的临床更常见,建议先停用他汀类药物,确定是否由他汀类药物引起肝损伤,同时将改善脑代谢及营养神经的药物尼麦角林片、艾地苯醌片、奥拉西坦胶囊均停用。患者肝功能损伤时临床药师建议调整的用药方案见表2。
③药物间相互作用。患者合并药物较多,是否因为药物相互作用导致的肝功能损伤?临床药师通过查阅细胞色素P450(CYP)药物相互作用表后发现,目前表明可能发生肝药酶相互作用的药物分别为胺碘酮片、瑞舒伐他汀钙片、雷贝拉唑钠肠溶片。胺碘酮[11]在体内近乎全从肝脏代谢,主要代谢酶为CYP3A4和CYP2C8,说明书注明当使用胺碘酮片治疗时,推荐与胺碘酮相互作用小的瑞舒伐他汀钙片、匹伐他汀片、普伐他汀片合用。据报道[12],瑞舒伐他汀钙片仅有10%从CYP2C9、CYP2C19代谢,说明书中注明其不是CYP同工酶的抑制剂,也不是酶诱导剂。注射用雷贝拉唑钠虽为CYP2C19抑制剂及底物,但说明书注明雷贝拉唑钠肠溶片与临床其他经CYP系统代谢的药物无临床意义的相互作用。故临床药师不考虑为药物间相互作用引起的肝功能损伤。

表2 患者肝功能损伤时临床药师建议调整的用药方案Tab 2 Treatment plan recommended by clinical pharmacists for patient with liver function injury
④肝损伤类型。依据药物性肝损伤因果关系评价表(RUCAM)[13]进行不良反应因果判断,该患者为8分。目前药物性肝损伤的严重程度分级为5级,患者ALT和AST均在入院后第11天升高,停药4 d后复查有所恢复,故判定为可恢复性升高,且胆红素小于2.5 ULN(正常值上限的2.5倍),凝血功能正常。故评定为1级肝损伤级轻度肝损伤,计算R值[R=(ALT实测值/ULN)/(ALP实测值/ULN)][13]为9.92。R≥5,属于肝细胞损伤型。该患者判定为药物性肝损伤,肝细胞损伤型,急性,RUCAM 8分(很可能),严重程度1级。
⑤肝功能的转归。甘草酸类制剂具有类似糖皮质激素的非特异性抗炎作用而无抑制免疫功能的不良反应,可改善肝功能。谷胱甘肽分子中含有巯基,可从多方面保护肝细胞,可参与体内三羧酸循环及糖代谢,激活多种酶,从而促进糖、脂肪及蛋白质代谢,并能影响细胞的代谢过程,可减轻组织损伤,促进修复,有利于肝细胞损伤型的修复。两药合用可从不同的作用机制上修复肝细胞损伤。经过7 d治疗并调整部分药物后患者AST降至81 U/L,ALT降至39 U/L。
2.4.2 肾功能 体现肾功能的实验室指标有检验科回报的Cr、肾小球滤过率(GFR)和尿素(UREA),临床工作中临床医师常关注的是Cr和GFR。目前肾损伤的药物剂量调整均是依据CCr值[14]。血尿素氮(BUN)和Cr浓度比值[15-16]可以鉴别肾损伤是为肾前性、肾性还是肾后性。肾功能正常稳定情况下BUN/Cr为10∶1,数值增大提示存在肾前性损伤。因CCr与BUN/Cr需要计算,故临床医师一般未予以关注。患者肾功能变化情况见表3;临床药师换算的患者肾功能指标CCr和BUN/Cr的结果见图3。

表3 患者肾功能变化情况Tab 3 Changes of renal function

图3 临床药师换算的患者肾功能指标CCr和BUN/Cr的结果Fig 3 Results of renal function indexes CCr and BUN/Cr from clinical pharmacist’s calculation
患者入院第5天复查肾功能Cr为93 μmol/L,临床药师计算CCr为27 mL/min,提醒临床医师应该注意患者可能存在肾功能损伤,但临床医师认为患者入院时Cr较入院时仅上升15 μmol/L,GFR为86 mL/min,不存在肾功能损伤。入院第8天复查Cr升高至102 μmol/L,临床医师方接受患者存在肾功能减退的建议,将哌拉西林钠/他唑巴坦钠减量为4.5 g(每12 h 1次)。入院第11天患者Cr为65 μmol/L,GFR为65 mL/min↓(低于正常范围),临床医师认为其Cr较前下降,肾功能有所好转。但临床药师认为CCr为39 mL/min确实有所改善,但GFR较前下降,BUN/Cr 20.8,较前明显升高,提示存在血容量不足。入院第4天,pro-BNP较入院升高,予以限制液体入量,加用利尿剂后,pro-BNP逐渐恢复正常。此时pro-BNP已恢复正常,考虑存在体液循环不足,临床药师建议临床医师恢复患者液体量,并可嘱患者多饮水,临床医师采纳,嘱患者多饮水并加用复方α-酮酸片,后复查患者肾功能逐渐恢复正常。
2.5 出院教育
患者出院时给予主要包括从饮食生活、用药及安全监护的指导。1)注意休息,避免过度劳累,避免外伤、感染、腹泻等。2)健康饮食:低盐饮食(食盐<5 g/d)。合理饮食、切勿暴饮暴食。低脂饮食、多食动物优质蛋白,禁饮酒。3)血压的管理:血压为脑梗复发的危险因素,应控制平稳,不可随意改变用药。如血压控制过高或过低,可前往卫生所/医院调整用药,切勿自行调整用药。4)华法林的管理:正确的方法是尽量保持饮食结构的平衡,不要盲目地改变饮食结构、添加营养品。5)规律服药,每天固定时间服药。华法林如忘记服药应在4 h内
及时补上,超过4 h请勿补服,第2天继续正常剂量用药,不能剂量加倍。连续2次漏服,请及时就医。6)定期监测INR,避免出血或血栓。常见的出血症状有牙龈出血、流鼻血、皮肤出现紫斑等。严重的出血警告症状有严重和长期的头痛,胃痛或者背部疼痛,呕吐时出血,腹部膨胀,水肿,小便时尿液带红色或黑褐色,严重的眼睛出血。严重的血栓警告症状有:肢体麻木,语言困难,视力减退或失明,不明原因的头痛,不明原因出现的呼吸困难。如出现上述严重警告症状应立即就医。7)不要随意用药,开始或停用(抗生素、中草药等)请咨询医师或药师。随访计划:出院后仍需每周监测INR,如有条件每天监测血压。
3 讨论
开展药学监护是临床药师参与临床实践的重要方式之一。本文临床药师参与了1例高龄老年患者缺血性脑卒中第3天突发心源性缺血性脑卒中的药学监护,在个体化建议调脂方案时,最初临床医师认为指南中对于缺血性脑卒中患者只要能够耐受,可加大其降脂幅度,未采纳临床药师建议。当病情发展为心源性脑卒中后,临床药师依据心血管病风险等级制订降脂方案,同时提出老年患者无明确的降脂靶目标。临床药师个体化选择二级预防抗凝药物,在病情稳定时建议临床医师加用华法林。依据病情变化调整抗生素治疗方案。在治疗过程中患者出现肝功能减退,这时就需要临床药师参与,透过现象寻找本质,分析肝损伤的可能原因。临床药师从多角度参与临床治疗方案的调整,使患者转氨酶在8 d内迅速下降50%。同时在患者出现肾功能损伤时,临床药师及早发现肾功能损伤并及时分析出是由于液体入量不足所致,并依据肾功能调整用药,最终加快了患者肾损伤的恢复。
[1]连瑜.老年脑梗死与颈动脉粥样硬化斑块关系的临床分析[J].中西医结合心血管病电子杂志,2015,3(3):87-89.
[2]MEMBERS AF,CAMM AJ,LIP GYH,et al.2012 focused update of the ESC Guidelines for the management of atrial fibrillation[J].European Heart Journal,2012.DOI:10.1093/europace/eus305.
[3]张澍,杨艳敏,黄从新,等.中国心房颤动患者卒中防治指导规范[J].实用心脑肺血管病杂志,2015,23(7):4-5.
[4]饶志方,王婉钢.新型抗凝血药物能全面代替华法林吗?[J].中国药师,2015,18(7):1211-1212.
[5]中华医学会神经病学分会.短暂性脑缺血发作二级预防指南[S].2014.
[6]葛均波.2016ESC预防指南强化降脂策略解读[N].中国医学论坛报,2016-8-26(C8).
[7]YANG J,LI LJ,WANG K,et al.Race differences:modeling the pharmacodynamics of rosuvastatin in Western and Asian hypercholesterolemia patients[J].Acta Pharmaco-logica Sinica,2011,32(1):116-125.
[8]刘茂柏,李娜,郑斌,等.普罗布考抗动脉粥样硬化作用的meta分析[J].中国现代应用药学,2017,34(4):579-586.
[9]中国成人血脂异常防治指南修订联合委员会.中国成人血脂异常防治指南:2016年修订版[J].中国循环杂志,2016,31(10):937-953.
[10]郑洪,陈佳宁,禹玺,等.老年患者吸入性肺炎临床特点及病原学分析[J].中华医院感染学杂志,2008,18(3):372-375.
[11]谭蓉,郑志昌,杨继红.胺碘酮房颤药物转复治疗与P450的相互作用对临床用药的影响[J].中国医院药学杂志,2010,30(12):1044-1046.
[12]JACOBSON TA.Statin safety:lessons from new drug applications for marketed statins[J].Am J Cardiol,2006,97(8A):44C-51C.
[13]中华医学会肝病学分会药物性肝病学组.药物性肝损伤诊治指南[J].中华肝脏病杂志,2015,23(11):810-820.
[14]KOZONO A,HIRAKI Y,ADACHI R,et al.Comparison of predictive accuracy of teicoplanin concentration using creatinine clearance and glomerular filtration rate estimated by serum creatinine or cystatin C[J].J Infect Chemother,2016,22(5):314-318.
[15]MARYAKK.临床药物治疗学:肾脏疾病[M].8版.王秀兰,张健,张淑文,译.北京:人民卫生出版社,2007:31-37.
[16]陈文彬,潘祥林,万学红.诊断学[M].8版.北京:人民卫生出版社,2016:519.

