围生期心肌病症状恢复的相关因素及预后研究
李婷 刘潺潺

【摘要】目的:通过临床调查分析围生期心肌病(PPCM)患者预后及相关因素。方法:调查分析42名PPCM患者。其中,8名合并子痫前期。2名患者需要ICU治疗。所有的患者均接受了BB和ACEI或ARB类药物,药物治疗的平均随访时间是(13±1.2)月。一年内NYHA分级Ⅰ级定义为早期康复,NYHA分级Ⅱ~Ⅳ级定义为晚期康复或未康复。结果:有26名患者达到早期康复。平均恢复时间为7.6月。晚期康复/未康复组有16名患者,他们在本研究结束时仍有左心功能不全。就诊时两组左心室舒张末期内径(LVDD)和1年后两组LVDD有统计学差异。loster回归分析显示早期康复组相关因素中左心室收缩末期内径(LVDS)(P=0.048,OR=1.139)和左心室舒张末期内径(LVDD)(P=0.016,OR=1.236)有统计学意义。结论:PPCM总体预后良好,LVDD和LVDS是预后恢复早晚的预测因子。
【关键词】PPCM(PPCM);左心室舒张末期內径(LVDD);左心室收缩末期内径(LVDS);左心室射血分数(LVEF)
与妊娠有关最常见的一种心血管疾病就是PPCM(PPCM)。随着二胎开放,高龄产妇和人工授精的增多,PPCM发病率升高。国外调查孕妇中发病率约1/4000~1/300,但是死亡率较高,产后六月死亡率达28%。幸存的患者中27%~52%有心功能不全(NYHA分级Ⅲ或Ⅳ级)。多数PPCM发生在产后,49%在产后1月,36%在产后2~3月,15%在产后4~5月。
诱发因素包括:胎次,糖尿病,抽烟,高血压,先兆子痫,营养不良,母亲的年龄(高龄或少女怀孕),保胎药的使用,贫血等。根据欧洲研究结果,辅助生殖技术和多胎妊娠增加了PPCM发病的可能性。这种疾病的病因不明确,但是感染,炎症,自身免疫等因素可能参与了其发病机制。它的典型症状是左心功能不全,但是由于妊娠及围产期特殊的生理状况,它的首发症状可能被正常的妊娠症状掩盖。此外,它的临床过程不同,一种是急性心衰,患者情况突然恶化,死亡率高达28%,另一种是23%左右的患者心功能不全在产后六月恢复正常。
PPCM在国外的定义为既往无心脏病史,在妊娠晚期或产后数月出现与妊娠相关的心衰,左心室射血分数下降,小于45%。涉及PPCM相关的因素有发病率,孕产妇年龄,多胎妊娠,和糖尿病。妊娠期高血压常常和PPCM共存,但它对疾病的进展和预后的影响尚不清楚。
笔者旨在分析PPCM患者的症状康复和左心室恢复的相关因素。包含患者一般情况,和左心室射血分数(LVEF:left ventricular ejection fraction),左心室舒张末期内径(LVDD:left ventricular end-diastolic diameter),左心室收缩末期内径(LVDS:left ventricular end-systolic diameter),左室重量指数(LVMI:left ventricular mass indexed for patient height)。
1资料与方法
1.1一般资料与方法
笔者于2013年5月至2016年5月在襄阳市中心医院和深圳光明新区人民医院从心内科,产前及产科收集相关信息。根据现在的国际指南,在第一次报告中就进行心脏超声检查。以分娩时间确定产妇年龄发病年龄。BMI在首次产检时计算(妊娠9~12周)。血压低于140/90mmHg为正常血压。没有患者在首次产检时服用降压药。胎次指分娩次数。剖宫产分为急性和择期手术。所有类型的糖尿病均入选。子痫前期的定义为:怀孕前血压正常的孕妇在妊娠20周以后新发的蛋白尿和高血压。产后出血的定义是胎儿娩出后24小时内出血量超过500mL。根据产后1年内心功能是否能恢复至NYHA分级Ⅰ级,将患者分为早期康复组和晚期康复/未康复组。
1.2统计学方法
使用Windows IBM SPSS 19.0做统计分析。分析独立数据和配对数据。采用Mann-Whitney U检验或Fishers exact test。应用单因素Logistic回归分析计算早期康复组的相关因素。如果单因素logister回归分析P<0.20,则进行多变量逻辑回归分析。当P<0.05时,被认为是具有统计学意义的。
2结果
患者的基本特征见表1。患者的平均年龄(28-1-2.5)岁。22名患者(52%)在产后出现症状,20名患者(48%)在产后一周出现。第一次产检的平均BMI值为(25.2±2.3)kg/m2。产前检查没有症状。其中3名患者是体外受精后怀孕。25名新生儿早产,包括2对双胞胎。没有死产记录,所有的婴儿在随访期间均存活。
除了症状和体征,经胸心脏超声在诊断心功能不全中发挥着关键作用,它不仅可以提示左心功能不全的阶段,还可以确定心腔内是否有血栓形成。除此之外,这个检查有重要的预后价值。一旦症状提示PPCM,应立即完善心脏彩超。左心功能不全的心脏彩超诊断标准是LVEF小于45%,左心室FS下降至30%以下,左心室舒张末期内径扩大至2.7cm/m2体表面积以上。在正常妊娠过程中,因为血容量增加,会有轻微左心室肥厚及室壁肥厚,尽管如此,这些改变将在产后四周内恢复正常。
所有患者都使用了β受体阻滞剂。随访的患者中,34名使用了美托洛尔,8名使用了比索洛尔。分娩之后患者都使用了ACEI/ARB类药物。根据患者症状,左心室射血分数和BNP水平调整治疗方案。
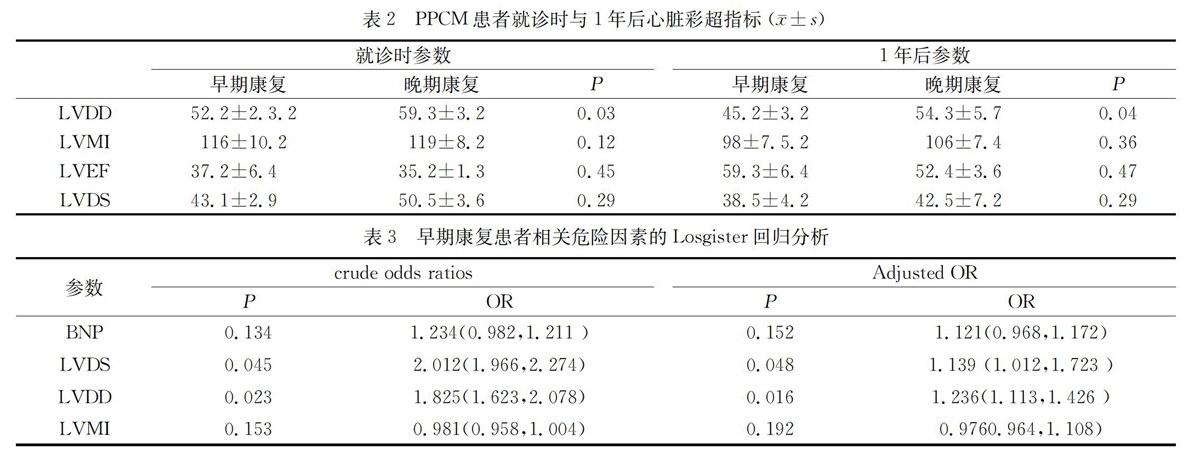
一年以内心功能NYHA分级达Ⅰ级定义为早期康复,有26名患者达到早期康复。平均恢复时间为7.6月。晚期康复/未康复组包括16名患者,在本研究结束时仍有左心功能不全。就诊时两组LVDD和1年后两组LVDD有统计学差异。
Logister回归分析显示早期康复组时相关因素中LVDS(P=0.048,OR=1.139)和LVDD(P=0.016,OR=1.236)有统计学意义。
3讨论
PPCM的心衰可能不同于其它类型心功能不全,它可能突发心源性休克。心功能不全可能在出现症状数天内发展迅速。最常见的症状包括急性呼吸困难,夜问咳嗽,咯血,胸痛,因肝大导致右侧肋弓处疼痛。体检中我们会观察到:心动过速,肺底捻发音,颈静脉充盈等左心功能不全特征性表现。93%的病例中可以听到第三心音,43%的病例中可以听到二尖瓣杂音。血压可以正常,下降或升高。延迟诊断可能与栓塞并发症或心衰有关,这会导致急性心功能不全。因此,一旦怀疑PPCM,应马上行心脏彩超。
PPCM病理机制尚不清楚。对PPCM发病机理的一个很好的解释似乎是Bello和Arany的“两次打击假说”。他们提出PPCM的发生可能在于两次打击;第一是妊娠晚期的抗血管生成环境,第二个是对抗血管再生的易感性。这些抗血管再生因素提高了PRL及sFlt1水平,同时遗传因素,病毒感染及自身免疫导致患者易感。一些病理数据来源于动物模型的研究。动物模型是心脏特异性超表达的Gp蛋白α亚单位的转基因小鼠(Gαq-Tg小鼠)。Gq是一种异源三聚体G蛋白家族,它的亚单位与磷脂酶C相互作用。据报道,凋亡蛋白酶阻滞剂,可以阻止妊娠相关的心肌细胞凋亡,降低Gaq-Tg小鼠心力衰竭和死亡的发生率。这论证了心肌细胞凋亡是PPCM的重要发病机制。
信号传导与转录激活因子3(STAT3)功能失调,增强了氧化应激,在PPCM的发病中也发挥了重要作用。STAT3通过调节抗氧化酶比如锰超氧化物歧化酶(Mn-SOD)的表达来保护心脏不受氧化应激的影响,并且促进血管生成。随后的一项研究表明16kDa催乳素的表达诱导miR-146a在内皮细胞的表达。内皮细胞中miR-146a通过抑制细胞增殖和促进细胞凋亡,导致心脏微血管减少。PPCM治疗的新策略可能是溴隐亭(抑制PRL分泌)和抗mir-146a药物(抑制mir-146a表达)E63。数据表明,与扩张型心肌病的患者相比,PPCM患者血清中miR-146a浓度明显升高。这表明miR-146a可能成为这类心肌病患者的一个特异性指标,并且可以成為监测治疗的标记物。
最近McNamara等人的研究提示左心室内径是PPCM恢复的一个良好的指标[1]。即使健康的女性在妊娠期间血流动力学也可能有明显的变化,这些变化在产后2~4周内逆转(有先兆子痫的需要4~6周)。有迹象表明,健康孕妇的左心室质量指数在产后八周仍偏高。在笔者研究中入选时BNP与预后关系不大,但与发病时症状的严重程度一致。有一项研究发现健康孕妇在产后48小时NT-proBNP并不会升高。所有患者的NT-proBNP均升高,这提示它是疑诊心脏病孕妇心衰的一个高敏感性指标,NT-proBNP对诊断很敏感,但是与长期预后无关。
先兆子痫与PPCM密切相关。相对于不伴先兆子痫的患者,伴有先兆子痫的患者肺水肿的发生率更高,静脉利尿剂的使用更频繁,ICU入住率更高。很多研究均证实PPCM患者先兆子痫的发生率更高,但其对于PPCM预后的影响是矛盾的。最近Ntusi等人的研究表明伴随先兆子痫的患者恢复更快。他发现合并高血压心力衰竭的PPCM患者死亡率更低,同时LVEF恢复较快,并且较早出现症状,有可能是先兆子痫的存在使这些患者更早被诊断出来。在笔者研究中先兆子痫和预后没有统计学意义。
PPCM的临床表现主要是左心室功能不全的症状。值得注意的是,在妊娠时,孕妇的血液动力学的一些生理变化可能会掩盖PPCM的症状。诸如呼吸困难,咳嗽,疲乏,腿肿及全身不适可能与怀孕或分娩时的生理症状相混淆。因此,如果患者在产后迟迟没有恢复到产前状态就要怀疑PPCM。诊断的延迟可能导致患者心功能迅速恶化,从而危及生命。
ACEI,ARB及肾素抑制剂对胎儿有毒副作用,因而妊娠期是禁止的。在所有的心衰患者中,均应使用选择性的β受体阻滞剂。母亲使用β受体阻滞剂可增加胎儿出生后低血糖,心动过速及呼吸衰竭的风险,因此所有的新生儿在出生后必须监测24~48小时。最常用的利尿剂是呋塞米和氢氯噻嗪,因为它们会影响胎盘血流,只有在肺淤血时才能使用。在怀孕的前三个月,安体舒通可能会产生抗雄激素的副作用。待患者产后稳定情况下,可以开始心衰的规范化治疗。β受体阻滞剂比如美托洛尔可以考虑使用。若有液体潴留,利尿剂是必须的。但在分娩后应加用ACEI或ARB,尽量减少哺乳。如果不能耐受β受体阻滞剂,当心室率大于75次/分时,可以使用伊法布雷定代替。治疗至少持续12个月,如果患者病情没有缓解,治疗可以一直持续下去直到病情改善或者终生服药。溴隐亭可以作为PPCM的特殊治疗。和己酮可可碱一样,溴隐亭如果要进入PPCM的治疗常规中去,仍然需要进一步的观察。
笔者的研究认为LVDS和LVDD是PPCM预后的两个重要的指标,BNP不是预后的指标。对PPCM远期预后还需要进一步多中心的研究。

