元认知训练对精神分裂症患者社会认知及自知力的影响☆
廖荣园 张腾 何益群 申丽娟 桑德恩 许春丽
精神分裂症是一种病因尚未确定的重性精神疾病。其中,认知功能损害是精神分裂症的核心症状之一,严重影响患者康复和社会回归。目前精神分裂症治疗主要以药物为主,但是抗精神病药物对于认知功能障碍的改善效果并不理想[1]。元认知训练(metacognition training,MCT)是由 MORITZ 和WOODWARD在认知行为治疗(cognitive-behavior therapy,CBT)的基础上研发,以改变患者认知偏倚为目的的心理治疗方法[2]。但是,目前国内关于MCT对精神分裂症认知功能障碍影响的报道较少。本研究旨在研究MCT联合药物治疗对精神分裂症患者社会认知障碍及自知力的影响。
1 对象与方法
1.1 研究对象 选取2016年1-11月在新乡医学院第二附属医院住院的精神分裂症者。入组标准:①符合《国际疾病与相关健康问题统计分类》(International Statistical Classification of Diseases and Related Health Problems,ICD-10)精神分裂症诊断标准;②首次发病或病程3年以内;③阳性与阴性症状量表 (positive and negative syndrome scale,PANSS)总分≥60分;④右利手。排除标准:①目前和既往有脑器质性精神障碍、神经系统疾病及其他严重躯体疾病者;②有严重的冲动激越行为者;③有电休克治疗史或精神活性物质使用史者;④接受其他系统心理治疗者;⑥既往奥氮平治疗效果不佳或不能耐受者。剔除标准:①不能坚持完成4周治疗;②治疗期间联合使用其他抗精神病药物;③不能够完成1 h的训练课程。共入组120例患者,最终顺利完成本研究107例,其中男52例,女55例。
本研究方案得到新乡医学院第二附属医院伦理委员会批准。所有入组患者或其监护人均在充分知情后签署知情同意书。
1.2 治疗方法 两组均服用奥氮平片 (商品名:欧兰宁,江苏豪森药业股份有限公司生产),奥氮平片治疗起始量5 mg/d,在1周内加至10 mg/d,根据病情需要在2周内加至15~20 mg/d。研究组由1名接受过MCT系统培训的精神科医师进行MCT治疗。MCT包括8个模块,分别是:①归因,即责备与归功;②轻率下结论Ⅰ;③改变信念;④移情Ⅰ;⑤记忆;⑥移情Ⅱ;⑦轻率下结论Ⅱ;⑧自尊心和情绪。每个MCT治疗小组3~10例患者,每节课持续45~60 min,每节课进行1个模块训练,每周2节课。在训练开始前简单介绍训练计划,然后进行模块中任务的训练,最后分发课后练习单。在每节课开始前,先简明回顾已学习的模块,并检查上节课的练习。所有入组患者均在4周内完成1个完整疗程。
1.3 症状评估 由1名不知晓患者分组情况的精神科医生,于治疗前及治疗4周后对患者评定PANSS、自知力及治疗态度问卷(insight and treatment attitude questionnaire,ITAQ)、 贝克认知自知力量表(the Beck cognitive insight scale,BCIS)、失言识别任务(faux pas recognition task,FPRT)。
PANSS[3]用于评估患者的临床症状,包含阳性症状分量表(7项条目)、阴性症状分量表(7项条目)和一般精神病理分量表(16项条目)。
ITAQ[4]评价重性精神疾病治疗效果和疾病恢复程度,该问卷包括患者对疾病的认识和对治疗的态度2个因子,共11项条目。
BCIS用于评估患者认知自知力,本研究采用台湾版本[5]。量表共15个条目,各条目用0~4分(从完全不同意到完全同意)5个等级评价。其包括2个因子,自我反思因子反映对自我客观、开放的思考(9条目),自我确定性因子反映轻率下结论、对自己观点的确定性和不确定性的思考,2个因子的内部一致性Cronbach’s α系数分别为0.70和0.72[5]。认知自知力评定的综合指数为自我反思得分减去自我确定性得分,分数越高表示患者认知自知力越好。
FPRT[6]用于测查被试心理理论的损伤。该实验包括10个小故事,每个故事中有两三个人物在同时或先后对话。实验任务是让被试辨别其中是否有失言,并测试被试者对人物心理状态的理解能力,每个故事提出4个失言相关问题,问题1为失言识别,问题2~4为心理状态判断,每题正确回答得1分,共40分。
1.4 统计学方法 采用SPSS 19.0进行统计学分析。用χ2检验和t检验比较患者组与对照组间性别、年龄、教育年限、病程及奥氮平每日剂量。两组治疗前后各量表评分用协方差分析,以治疗前各量表评分为协变量,组间比较采用独立样本t检验,组内比较采用配对t检验。检验水准α为0.05,双侧检验。
2 结果
2.1 社会人口学及基本临床资料 两组之间性别(χ2=0.46,P=0.50)、年龄(t=-0.36,P=0.72)、受教育年限(t=1.58,P=0.12)、病程(t=1.16,P=0.25)及奥氮平每日使用剂量(t=-0.62,P=0.54)差异无统计学意义。见表1。
2.2 治疗前后两组PANSS量表评分 经协方差分析,PANSS 总分 (F=93.37,P<0.01)、阳性症状分(F=166.24,P<0.01)、 阴性症状分 (F=15.76,P<0.01)及一般病理分(F=50.20,P<0.01)分组主效应有统计学意义。研究组治疗前后比较,治疗4周后 PANSS 总分(t=21.02,P<0.01)、阳性症状分(t=22.98,P<0.01)、阴性症状分(t=11.44,P<0.01)、一般病理分(t=18.08,P<0.01)均下降,差异有统计学意义。对照组治疗前后比较,治疗4周后,PANSS总分(t=13.43,P<0.01)、阳性症状分(t=14.01,P<0.01)、阴性症状分(t=10.53,P<0.01)、一般病理分(t=12.59,P<0.01)均下降,差异有统计学意义。 治疗前两组PANSS总分及各因子评分差异无统计学意义(P>0.05);治疗 4 周后,两组 PANSS 总分(t=-9.97,P<0.01)、 阳性症状分 (t=-12.91,P<0.01)、阴性症状分(t=-4.19,P<0.01)、一般病理分(t=-7.25,P<0.01) 差 异 有 统 计 学 意 义 。 两 组PANSS 总分 (t=7.21,P<0.01)、 阳性症状分 (t=9.52,P<0.01)、阴性症状分(t=2.10,P=0.04)、一般病理分(t=6.55,P<0.01)治疗前后差值比较,差异有统计学意义。见表2。
2.3 治疗前后两组ITAQ量表评分 经协方差分析ITAQ量表评分分组主效应有统计学意义 (F=251.56,P<0.01)。两组治疗前后比较,治疗4周后,ITAQ 评分研究组(t=-32.15,P<0.01)、对照组(t=-19.67,P<0.01)均升高,差异有统计学意义。治疗前两组ITAQ评分差异无统计学意义(P>0.05)。治疗4周后,研究组ITAQ评分较对照组更高(t=8.65,P<0.01),差异有统计学意义。 两组 ITAQ 评分治疗前后差值比较(t=15.57,P<0.01),差异有统计学意义。见表3。
表1 两组患者社会人口学特征及临床资料(n或±s)

表1 两组患者社会人口学特征及临床资料(n或±s)
组别研究组对照组n 54 53性别(男/女)28/26 24/29年龄(岁)26.11±6.93 26.64±8.27受教育年限(年)10.87±2.55 10.13±2.27病程(月)19.07±13.06 16.21±14.21奥氮平剂量(mg/d)16.11±3.84 16.56±3.61
表2 两组患者治疗前后PANSS评分(±s)
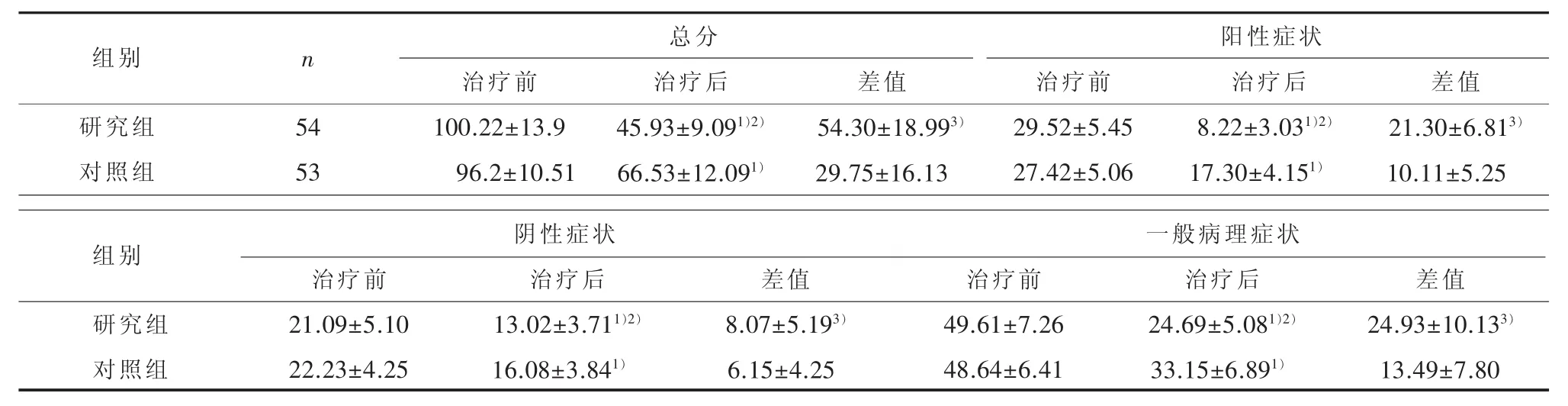
表2 两组患者治疗前后PANSS评分(±s)
1)协方差分析后,与治疗前比较,经配对样本t检验,P<0.01;2)协方差分析后,与对照组比较,经独立样本t检验,P<0.01;3)与对照组比较,经独立样本t检验,P<0.05
组别研究组对照组阳性症状n 总分54 53治疗前100.22±13.9 96.2±10.51治疗后45.93±9.091)2)66.53±12.091)差值54.30±18.993)29.75±16.13治疗前29.52±5.45 27.42±5.06治疗后8.22±3.031)2)17.30±4.151)差值21.30±6.813)10.11±5.25组别 阴性症状研究组对照组治疗前21.09±5.10 22.23±4.25治疗后13.02±3.711)2)16.08±3.841)差值8.07±5.193)6.15±4.25治疗前49.61±7.26 48.64±6.41一般病理症状治疗后24.69±5.081)2)33.15±6.891)差值24.93±10.133)13.49±7.80
表3 两组治疗前后ITAQ评分(±s)
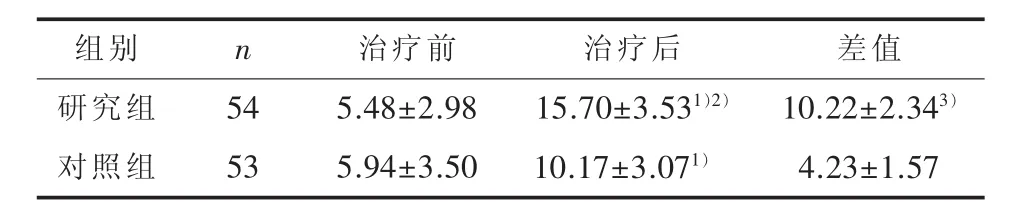
表3 两组治疗前后ITAQ评分(±s)
1)协方差分析后,与治疗前比较,经配对样本 t检验,P<0.01;2)协方差分析后,与对照组比较,经独立样本t检验,P<0.01;3)与对照组比较,经独立样本t检验,P<0.01
组别研究组对照组n 54 53治疗前5.48±2.98 5.94±3.50治疗后15.70±3.531)2)10.17±3.071)差值10.22±2.343)4.23±1.57
2.4 治疗前后两组BCIS量表各因子评分 协方差分析,自我反省评分(F=62.17,P<0.01)、自我确定评分(F=0.17,P=0.68)及综合指数评分(F=53.05,P<0.01)分组主效应有统计学意义。研究组治疗前后比较,自我反思(t=-16.46,P<0.01)、综合指数(t=-21.20,P<0.01)评分在治疗后升高,差异有统计学意义。对照组治疗前后自我反思(t=-14.81,P<0.01)、综合指数(t=-16.35,P<0.01)评分差异有统计学意义。治疗前两组BCIS量表各因子评分差异无统计学意义(P>0.05)。治疗4周后,研究组自我反思 (t=7.86,P<0.01) 及综合指数(t=7.43,P<0.01)评分较对照组升高。两组自我反思(t=5.38,P<0.01)、综合指数(t=4.82,P<0.01)评分治疗前后差值比较差异有统计学意义。见表4。
2.5 治疗前后两组FPRT量表评分 协方差分析,FPRT量表评分分组主效应有统计学意义 (F=185.32,P<0.01)。研究组治疗前后 FPRT评分差异有统计学意义(t=-21.49,P<0.01)。 对照组治疗前后 FPRT评分差异有统计学意义 (t=-26.01,P<0.01)。治疗前两组FPRT评分差异无统计学意义(P>0.05)。治疗4周后,两组FPRT评分差异有统计学意义(t=10.74,P<0.01)。 两组 FPRT 评分治疗前后差值比较,差异有统计学意义(t=12.46,P<0.01)。见表5。
表5 治疗前后FPRT量表评分(±s)

表5 治疗前后FPRT量表评分(±s)
1)协方差分析后,与治疗前比较,经配对样本 t检验,P<0.01;2)协方差分析后,与对照组比较,经独立样本 t检验,P<0.01;3)与对照组比较,经独立样本t检验,P<0.01
差值11.07±3.793)4.28±1.20组别研究组对照组n 54 53治疗前23.61±4.27 22.83±5.09治疗后34.69±2.391)2)27.11±4.561)
3 讨论
目前,药物疗法仍然是精神分裂症社会认知及自知力缺陷的主要治疗方法,但是有很多患者的疗效仍不理想,并且多种药物联合增加了发生不良反应的风险。MORITZ等[7]研究显示心理治疗在药物治疗的基础上可增加小到中等程度的效应。MCT是为精神分裂症患者开发的一种新的群体心理治疗计划,关于MCT的可行性、安全性研究已有文献报告[7]。
本研究显示,患者在进行MCT治疗后PANSS中阳性症状(妄想等)减少,并且与对照组相比减少更显著。既往很多研究均报道MCT能够不同程度改善精神分裂症患者阳性症状,特别是妄想症状[8-12]。本研究结果与之相一致。JIANG等[13]对11项MCT研究进行系统综述,发现MCT对精神分裂症患者治疗效果不明确。JIANG等[13]文献中纳入研究的MCT方法与本研究不同,其有1项研究进行16个模块的训练,1周训练2个模块,进行8周的治疗。而本研究对患者进行8个模块治疗,治疗4周。其训练方法不统一会影响结果的一致性。JIANG等[13]系统综述中,使用精神病症状评定量表 (psychotic symptom rating scales,PSYRATS)错觉分量表对患者的精神症状进行评估,发现两组间无显著差异;而本研究采用PANSS量表评估患者的精神症状。由于MCT研究使用评估工具不同,导致MCT对于精神分裂症治疗效果不一致。
表4 两组治疗前后BCIS个因子评分(±s)
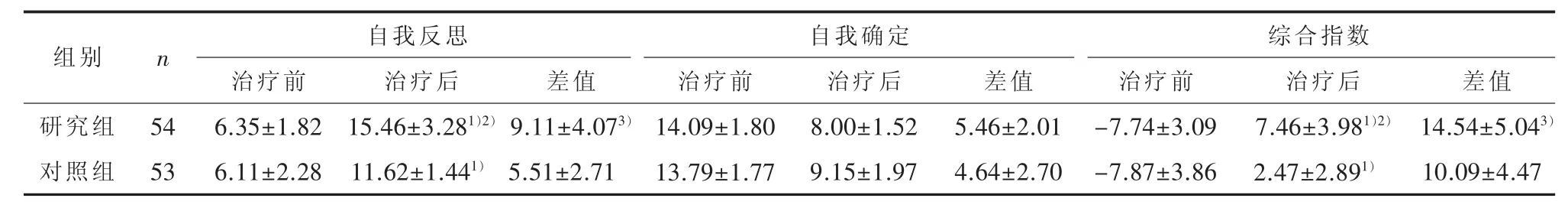
表4 两组治疗前后BCIS个因子评分(±s)
1)协方差分析后,与治疗前比较,经配对样本t检验,P<0.01;2)协方差分析后,与对照组比较,经独立样本t检验,P<0.01;3)与对照组比较,经独立样本 t检验,P<0.01
组别 自我反思 自我确定 综合指数n研究组对照组54 53治疗前6.35±1.82 6.11±2.28治疗后15.46±3.281)2)11.62±1.441)差值9.11±4.073)5.51±2.71治疗前14.09±1.80 13.79±1.77治疗后8.00±1.52 9.15±1.97差值5.46±2.01 4.64±2.70治疗前-7.74±3.09-7.87±3.86治疗后7.46±3.981)2)2.47±2.891)差值14.54±5.043)10.09±4.47
自知力缺乏是精神分裂症常见的临床症状之一[14],其会使患者重复住院,社会功能下降。自知力主要包括两个方面。一是“临床自知力”,它是一个多维度概念,首先包括至少3个不同的领域:对症状的认识,治疗的需要及疾病带来的潜在后果等[15]。本研究显示,治疗后ITAQ评分MCT治疗组较对照组改善更明显,这与之前研究相一致[11,16]。二是BECK等提出的“认知自知力”,本研究结果显示精神分裂症患者在经过MCT心理治疗干预后,其BCIS中自我反省评分较前提高,综合指数评分上升,并且与对照组相比有显著改善,但是其自我确定的改善较对照组差异无统计学意义。这与LAM等[2]和BALZAN等[17]的研究相一致。MCT通过给患者展示轻率下结论会增加错误机率,带来严重后果,甚至会导致妄想信念的形成,进而增加患者元认知意识,并且鼓励患者学会自我反思。VAN等[18]对111例伴随有妄想症状的精神分裂症患者随机分为MCT组及对照组,进行8周和24周随访,发现MCT对患者认知自知力无改善作用。本研究结果与之不一致,可能因为VAN等[18]研究中收集的大多是门诊患者,不能对其药物进行及时调整,而本研究入组的都是住院患者,每天有护士监督规律睡眠,而且患者之间能相互交流,这样可以增加MCT治疗效果。此外,VAN等[18]运用意向治疗分析法对数据进行分析,即将所有入组患者结果进行分析,包括没有完成整个训练的患者结果,而本研究未采用该方法,这也可能导致出现不一致的结果。
社会认知受损是精神分裂症的核心症状,与患者社会功能及预后有密切的联系,近年来,临床上越来越重视精神分裂症患者社会认知功能受损的改善方法[1]。本研究用FPRT对患者的心理理论进行评估,发现治疗4周后MCT组较对照组心理理论损伤改善更明显。GAWEιDA等[19]对44例精神分裂症患者进行随机分组,对照组接受药物治疗,研究组在药物治疗的基础上联合MCT,采用识别表情量表分别在治疗前及治疗4周后对患者的心理理论进行评估,发现MCT组与对照组无差异。本研究结果与之不一致,可能与评估工具的不同有关。
目前,对于MCT疗效的研究国外很多,但是国内研究很少。本研究发现MCT对于精神分裂症患者有很大改善作用,为患者治疗提供了一种新的思路。本研究的不足之处主要在于未进行首发与复发精神分裂症患者之间疗效对比,没有对患者4周治疗之后远期疗效进行评估。未来应该进一步探讨MCT的远期治疗效果。
[1]陈楚侨,王毅.关注精神分裂症的社会认知研究[J].中华精神科杂志,2015,48(1):4-6.
[2]LAM KC,HO CP,WA JC,et al.Metacognitive training(MCT)for schizophrenia improves cognitive insight:a randomized controlled trial in a Chinese sample with schizophrenia spectrum disorders[J].Behav Res Ther,2015,64:38-42.
[3]郑英君,吴超宁,玉萍,等.用药态度对精神分裂症患者治疗依从性和症状影响的1年随访研究 [J].中国神经精神疾病杂志,2017,43(7):385-390.
[4]何红波,周燕玲,曾奕彬,等.精神分裂症住院天数的影响因素及其临床预测指标 [J].中国神经精神疾病杂志,2014,40(6):375-378.
[5]KAO YC.The Beck Cognitive Insight Scale (BCIS):translation and validation of the Taiwanese version[J].BMC psychiatry,2010,10:27.
[6]BODDEN ME,DODEL R.Theory of mind in Parkinson's disease and related basal ganglia disorders:a systematic review[J].Mov Disord,2010,25(1):13-27.
[7]AGHOTOR J,PFUELLER U,MORITZ S,et al.Metacognitive training for patients with schizophrenia (MCT):feasibility and preliminary evidence for its efficacy[J].J Behav Ther Exp Psychiatry,2010,41(3):207-211.
[8]EICHNER C.Acceptance and efficacy of metacognitive training(MCT)on positive symptoms and delusions in patients with schizophrenia:A meta-analysis taking into account important moderators[J].Schizophr Bull,2016,42(4):952-962.
[9]ERAWATI E,KELIAT BA,HELENA N.The influence of metacognitive training on delusion severity and metacognitive ability in schizophrenia[J].Psychiatr Ment Health Nurs,2014,21(9):841-847.
[10]SO SH,CHAN AP,CHONG CS,et al.Metacognitive training for delusions(MCTd):effectiveness on data-gathering and belief flexibility in a Chinese sample[J].Front Psychol,2015,6:730.
[11]FAVROD J,REXHAJ S,BARDY S,et al.Sustained antipsychotic effect of metacognitive training in psychosis:a randomized-controlled study[J].Eur Psychiatry,2014,29(5):275-281.
[12]付艳梅,王惠玲,李娟,等.精神分裂症住院患者元认知训练疗效的随机对照研究 [J].中华行为医学与脑科学杂志,2016,25(9):812-816.
[13]JIANG J,ZHANG L,ZHU Z,et al.Metacognitive training for schizophrenia:a systematic review[J].Shanghai Arch Psychiatry,2015,27(3):149-157.
[14]AMADOR XF.Psychopathologicdomainsand insightin schizophrenia[J].Psychiatr Clin North Am,1998,21(1):27-42.[15]AMADOR XF,FLAUM M,ANDREASEN NC,et al.Awareness of illness in schizophrenia and schizoaffective and mood disorders[J].Arch Gen Psychiatry,1994,51(10):826-836.
[16]FAVROD J,MAIRE A,BARDY S,et al.Improving insight into delusions:a pilot study of metacognitive training for patients with schizophrenia[J].Adv Nurs,2011,67(2):401-407.
[17]BALZAN RP,DELFABBRO PH,GALLETLY CA.Metacognitive training for patients with schizophrenia:preliminary evidence for a targeted,single-module programme[J].Aust N Z J Psychiatry,2014,48(12):1126-1136.
[18]VAN OOSTERHOUT B,KRABBENDAM L,DE BOER K,et al.Metacognitive group training for schizophrenia spectrum patients with delusions:a randomized controlled trial[J].Psychol Med,2014,44(14):3025-3035.
[19]GAWEDA Ł,KREZOŁEK M,OLBRYS'J,et al.Decreasing self
ιιreported cognitive biases and increasing clinical insight through meta-cognitive training in patients with chronic schizophrenia[J].Behav Ther Exp Psychiatry,2015,48:98-104.

