SEP联合TES-MEP监测对脊柱手术患者手术成功率和安全性的影响
, ,
(十堰市太和医院脊柱外科,湖北 十堰 442000)
脊柱手术是临床上的高风险手术之一,术中的椎管减压、转棒矫形等操作均可能会损伤脊髓和神经根,导致患者瘫痪甚至死亡等严重后果[1]。研究者们成功在全身麻醉下经颅短传电刺激获得肌源性运动诱发电位后,使得脊柱手术中直接监测脊髓功能的变化情况成为可能[2]。随着医学技术的进展,发现电刺激可弥补体感诱发电位(somatosensory evoked potential,SEP)不能直接监测脊髓运动神经的不足,在手术中的持续监测中具有更大的优势[3]。近年来,国内外开展经颅电刺激运动诱发电位(transcranial electrical stimulation motor evoked potential,TES-MEP)进行术中监测的报道逐渐增多[4],而国内较少见SEP和TES-MEP联合监测的相关报道。本研究通过对我院收治的脊柱手术患者进行SEP和TES-MEP联合监测,探究其对评价术中脊髓功能的临床应用价值,现报告如下。
1 资料与方法
1.1 临床资料
选择2015年12月至2016年12月在我院进行脊柱手术的患者98例,按照术中监护方法分为观察组(SEP联合TES-MEP监测)和对照组(SEP监测),每组49例。纳入标准:①术中麻醉深度保持稳定;②术前神经功能正常。排除标准:①做过脊柱手术并伴有四肢运动和感觉功能障碍;②有精神和认知障碍;③有成瘾性药物病史。对照组患者男32例,女17例;年龄18~67岁,平均(27.36±5.57)岁;术前诊断为先天性脊柱侧弯27例,强直性脊柱炎4例,特发性脊柱侧凸11例,陈旧性骨折并后凸畸形7例。观察组患者男30例,女19例;年龄19~69岁,平均(28.26±5.27)岁;术前诊断为先天性脊柱侧弯29例,强直性脊柱炎3例,特发性脊柱侧凸10例,陈旧性骨折并后凸畸形7例。2组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究获得医院伦理委员会批准,且所有患者签署知情同意书。
1.2 方法
所有患者均采用全身麻醉,手术过程中尽量保持麻醉的深度。术中监测方法:对照组采用SEP监测,是刺激双侧肢体的正中神经或后神经,记录头部C3和C4位置经皮刺激后的SEP。观察组术中采用SEP和TES-MEP联合监测脊髓的感觉和运动功能。TES-MEP监测是将2个刺激电极置于头部C3和C4位置,分别为阳极和阴极,阳极作为刺激极,记录对侧肢体胫前肌和足底拇短屈肌TES-MEP,其频率为麻醉期和手术结束前期每隔20 min监测1次,术中进行连续监测。
1.3 诱发电位阳性判断标准
SEP阳性:超过一侧肢体的SEP波幅值下降程度大于50%或潜伏期时间延长大于10%,排除其他因素,15 min内未恢复或重复记录SEP仍无的患者判断为SEP阳性。SEP和TES-MEP联合监测阳性:超过一侧肢体的TES-MEP波幅下降50%,经重复或刺激强度值大于初始强度100 V时10 min内仍未出现TES-MEP波形,判断为TEA-MEP阳性。单独SEP/SEP-MEP阳性或两者均阳性即判定为阳性。术中TES-MEP或SEP监测判定为阳性后,立即暂停手术操作并寻找异常原因,采取纠正手术操作或唤醒试验等干预措施。同时,针对可能的原因采用降低矫形角度、甲泼尼龙30 mg/kg控制脊髓水肿、补液输血等方法。
1.4 真阳性、假阳性或阴性判断标准
对于出现TES-MEP或SEP阳性的患者,如果需通过纠正手术操作后才能恢复,或手术后出现肢体或指关节位置觉、皮肤触痛觉异常判断为真阳性;而能自动恢复且术后神经功能无异常的患者判断为假阳性。手术过程中TES-MEP或SEP监测呈阴性且术后神经功能正常的患者为真阴性;而术中TES-MEP或SEP监测呈阴性,而术后出现神经功能异常的患者,判断为假阴性。根据以上判断得到的数据,计算TES-MEP或SEP监测的灵敏度、特异度和约登指数。计算公式为:灵敏度=真阳性例数/(真阳性例数+假阴性例数)×100%,特异度=真阴性例数/(真阴性例数+假阳性例数)×100%,约登指数=灵敏度+特异度-1。
1.5 统计学方法
采用SPSS 18.0软件进行数据分析;成功检出率、阳性率和并发症发生率采用频数和百分率(%)表示,成功检出率、阳性率、脊髓功能符合情况、灵敏度、特异性和并发症发生率,组间均采用χ2检验比较差异,以P<0.05为差异有统计学意义。
2 结果
2.1 2组患者成功检出率和阳性率
观察组检出率高于对照组,观察组术中阳性率也明显高于对照组,2组比较差异有统计学意义(P<0.05)。观察组假阴性率明显低于对照组,2组比较差异有统计学意义(P<0.05);而2组的假阳性率比较差异无统计学意义(P>0.05),见表1。

表1 2组患者成功检出率和阳性率[n=49,例(%)]
2.2 2组患者监测结果灵敏度、特异性和约登指数
观察组监测结果的灵敏度和约登指数高于对照组,差异有统计学意义(P<0.05);但2组监测结果的特异性比较差异无统计学意义(P>0.05),见表2。
2.3 2组患者监测结果与脊髓功能符合情况
将术中所有患者的监测结果与其术后脊髓运动功能和感觉功能的符合情况进行比较,观察组阳性与术后运动功能和感觉功能符合的例数分别为8例和9例,占80%和90%;而对照组阳性与术后运动功能和感觉功能符合的例数分别为1例和2例,占33.33%和66.66%,2组比较差异有统计学意义(P<0.05)。相反,观察组阴性与术后运动功能和感觉功能符合的例数分别为39例和37例,占100%和94.87%;而对照组阳性与术后运动功能和感觉功能符合的例数分别为45例和44例,占97.82%和95.65%,2组比较差异无统计学意义(P>0.05),见表3。

表2 2组患者监测结果灵敏度、特异性和约登指数(%)
*:与对照组比较,P<0.05

表3 2组患者监测结果与脊髓功能符合情况(例)
2.4 2组患者术后并发症发生情况
观察组患者术后的并发症发生率低于对照组,2组比较差异有统计学意义(P<0.05),各类并发症发生情况见表4。
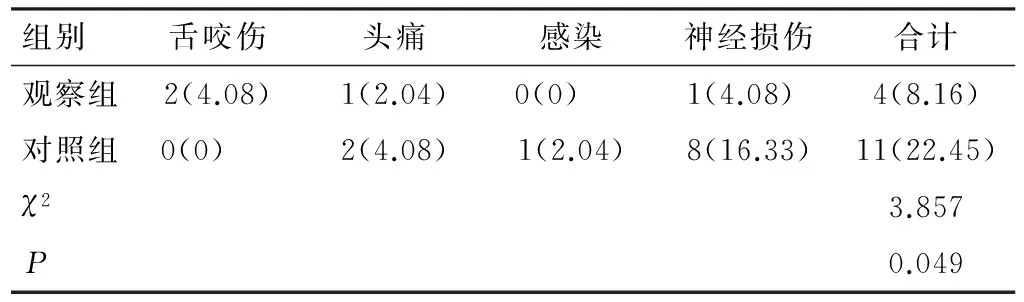
表4 2组患者术后并发症发生情况[n=49,例(%)]
3 讨论
脊柱手术可导致医源性脊髓损伤等严重并发症,故在手术过程中监测脊髓功能的变化,为手术操作提供参考,是临床上急需解决的问题[5-6]。诱发电位是指适当刺激神经系统某一部位,该部位产生与刺激有相对固定时间间隔并可以检测的特定的生物电反应。SEP和TES-MEP均是诱发电位中的一种[7]。SEP可反映躯体感觉传入通路、脑干网状结构和脑皮质的机能状态,判断躯体感觉传导通路的完整性,是目前脊柱手术中监测脊髓功能的主要手段[8]。但当脊柱手术中运动传导通路发生损伤时,仅采用SEP监测无法发现,可能会导致患者发生脊髓损伤[9]。而TES-MEP直接或经颅刺激大脑皮质,使椎体细胞轴突产生动作电位,该电位沿着皮质脊髓束传递到运动神经元和肌肉,运动传导通路的多个位点或骨骼肌上都可以记录到其信号,在脊柱手术中应用可监测运动传导通路的完整性[10-11]。有文献报道,脊柱手术中采用TES-MEP检测比SEP检测敏感度高、反应范围宽和叠加时间短等优点[12-13]。但TES-MEP仍存在潜伏期和波幅不如SEP稳定可靠,易发生并发症等缺陷[14]。因此,本研究基于SEP和TES-MEP的优缺点,探讨了采用SEP和TES-MEP联合监测对脊柱手术患者的作用效果。
手术过程中SEP和TES-MEP的优势和缺点互相弥补。本研究结果显示SEP和TES-MEP联合监测成功检出率和阳性率均显著高于单独使用SEP监测,该结果与之前的报道类似[15]。而且观察组出现阳性的患者全部为真阳性,SEP和TES-MEP联合监测的灵敏度和约登指数均明显高于单独采用SEP监测的对照组。SEP能通过相应的监护图形客观地判断脊髓的损伤程度、脊髓楔束与后索薄束传导功能状态,但SEP需要一定的叠加时间,因而无法直接反应脊髓的运动功能状态[16]。而TES-MEP可检测脊髓的传导功能,准确、及时地反映手术操作对脊髓产生的神经功能变化,术中单次刺激即能获得信号,无需叠加[17-18]。因此,术中采用SEP和TES-MEP联合监测能全面、准确地检测脊髓功能状态,降低术中监测的假阴性率,避免手术中未能及时发现导致的脊髓永久性损伤。SEP和TES-MEP联合监测充分保证了高风险脊柱手术监测所需的准确性和可靠性[19]。
脊柱手术可能导致脊髓神经功能损伤等并发症,有效提高手术安全性是临床医生和患者共同关心的问题[20]。本研究结果表明观察组采用联合监测后显著降低了神经损伤等并发症的发生率,提高了手术的安全性。单纯SEP监测检测灵敏度明显低于联合监测,且术中一旦出现波形异常,往往需要立即暂停手术进行唤醒试验,延长了手术时间,增加了手术风险[21-22]。SEP和TES-MEP联合监测时,在能获得有效波形的情况下,术中不需唤醒,有效减少了手术时间,避免严重并发症的发生。
但SEP和TES-MEP联合监测仍需要注意:①影响因素较多,SEP和TES-MEP均易受温度、血压、麻醉深度和手术操作等多种因素影响[24]。特别是麻醉药物对TES-MEP监测的影响极大,术中应用某些肌松药物可能使波形消失[25]。因此,采用联合监测时,手术麻醉诱导和维持药物的选择和使用都非常重要,应给予重视。②假阳性率高,监测中波形的一过性改变不一定说明存在脊髓功能损伤,本研究中也发现观察组的假阳性率明显高于对照组。一旦联合监测中出现波形异常,应立即暂停手术,综合判断,反复验证后再进行下一步操作。③不能完全依赖监测结果,细致操作仍然是不发生脊髓功能损伤的重要保证。
综上所述,本研究在脊柱手术中采用SEP和TES-MEP联合监测,有效弥补了单一SEP监测的不足,提高了术中对脊髓功能改变的监测水平,明显降低了术中脊髓神经损伤的发生率,具有重要的临床应用价值。
[参考文献]
[1] 张乐乐,马华松,吴继功,等.术中电生理监测在脊柱侧凸翻修截骨手术中的应用[J].实用骨科杂志,2017,23(8):684-689.doi:10.13795/j.cnki.sgkz.2017.08.003.
[2] Thirumala PD,Huang J,Thiagarajan K,et al.Diagnostic accuracy of combined multimodality somatosensory evoked potential and transcranial motor evoked potential intraoperative monitoring in patients with idiopathic scoliosis[J].Spine(Phila Pa 1976),2016,41(19):E1177-1184.doi:10.1097/BRS.0000000000001678.
[3] Ye J,Ma M,Xie Z,et al.Evaluation of the neural function of nonhuman primates with spinal cord injury using an evoked potential-based scoring system[J].Sci Rep,2016,6:33243.doi:10.1038/srep33243.
[4] Grover HJ,Thornton R,Lutchman LN,et al.Using transcranial magnetic stimulation to evaluate the motor pathways after an intraoperative spinal cord injury and to predict the recovery of intraoperative transcranial electrical motor evoked potentials:a case report[J].J Clin Neurophysiol,2016,33(3):e8-e11.doi:10.1097/WNP.0000000000000200.
[5] 王剑火,陈勇忠,温建锋,等.神经电生理监测在颈椎病变手术中的应用[J].颈腰痛杂志,2017,38(1):93-94.
[6] Berends HI,Journée HL,Rácz I,et al.Multimodality intraoperative neuromonitoring in extreme lateral interbody fusion.Transcranial electrical stimulation as indispensable rearview[J].Eur Spine J,2016,25(5):1581-1586.doi:10.1007/s00586-015-4182-9.
[7] 陈雨,李远,李红伟,等.神经电生理监测在脊髓脊柱手术中的应用[J].河南医学研究,2017,26(15):2739-2741.doi:10.3969/j.issn.1004-437X.2017.15.025.
[8] Thirumala PD,Crammond DJ,Loke YK,et al.Diagnostic accuracy of motor evoked potentials to detect neurological deficit during idiopathic scoliosis correction:a systematic review[J].J Neurosurg Spine,2017,26(3):374-383.doi:10.3171/2015.7.SPINE15466.
[9] Thirumala PD,Cheng HL,Loke YK,et al.Diagnostic accuracy of somatosensory evoked potential monitoring during scoliosis fusion[J].J Clin Neuroscience,2016,30:8-14.doi:10.1016/j.jocn.2016.01.017.Epub 2016 Mar 25.
[10] Legatt AD,Emerson RG,Epstein CM,et al.ACNS guideline:transcranial electrical stimulation motor evoked potential monitoring[J].J Clin Neurophysiol,2016,33(1):42-50.doi:10.1097/WNP.0000000000000253.
[11] Cohen J,Sestokas A,Tesdahl E,et al.Utilization rates of transcranial electric motor evoked potential(tceMEP) monitoring during extradural cervical,thoracic and lumbosacral spine surgery in large and small centers[J].Neurology,2016,86(16 Suppl):P6-267.
[12] 邓必权,滕宇,胡华,等.TES-MEP和CSEP联合应用评价脊柱手术患者脊髓功能的临床价值[J].东南大学学报(医学版),2017,36(3):399-403.doi:10.3969/j.issn.1671-6264.2017.03.019.
[13] Abboud T,Huckhagel T,Stork JH,et al.Why does threshold level change in transcranial motor-evoked potentials during surgery for supratentorial lesions[J].J Neurosurg Anesthesiol,2017,29(4):393-399.doi:10.1097/ANA.0000000000000336.
[14] 黄霖,赵敏,王鹏,等.脊柱手术中多模式神经电生理监测异常的原因分析及处理对策[J].中国脊柱脊髓杂志,2015,25(7):594-601.doi:10.3969/j.issn.1004-406X.2015.07.05.
[15] 刘新宇,王芳,原所茂,等.皮层体感诱发电位及经颅电刺激运动诱发电位联合监护在脊柱畸形矫正术中的应用[J].中国脊柱脊髓杂志,2011,21(3):212-215.doi:10.3969/j.issn.1004-406X.2011.03.09.
[16] 李晖,田江华,王晓平,等.SEP联合实时EMG在腰骶神经根术中监护的价值探讨[J].实用骨科杂志,2017,23(5):471-472.doi:10.13795/j.cnki.sgkz.2017.05.023.
[17] 李永新,尹利荣,李燕莉,等.SEP、TES-MEP、EMG监测技术在胸椎结核患者行结核病灶清除及植骨内固定术中联合应用的价值[J].湖南师范大学学报(医学版),2017,14(3):118-122.
[18] 陈艺,叶劲,林志雄,等.多模式神经电生理监测在椎管内占位手术中的应用[J].中国临床解剖学杂志,2017,35(3):331-335.doi:10.13418/j.issn.1001-165x.2017.03.020.
[19] Journée HL,Berends HI,Kruyt MC.The percentage of amplitude decrease warning criteria for transcranial MEP monitoring[J].J Clin Neurophysiol,2017,34(1):22-31.doi:10.1097/WNP.0000000000000338.
[20] 曾景平,袁志峰,陈绪林.微创脊柱创伤手术治疗脊柱创伤的临床效果观察[J].中国当代医药,2017,24(22):87-89.
[21] 黄萍,赵苏丽,太琼志,等.神经电生理监测技术在脊柱外科手术中的应用研究[J].临床医药文献杂志(电子版),2015,2(34):7093-7094.
[22] Huang S,Qi H,Liu J,et al.Alarm value of somatosensory evoked potential in idiopathic scoliosis surgery[J].World Neurosurg,2016,92:397-401.doi:10.1016/j.wneu.2016.05.054.
[23] Urban MK,Fields K,Donegan SW,et al.A randomized crossover study of the effects of lidocaine on motor- and sensory-evoked potentials during spinal surgery[J].Spine J,2017,17(12):1889-1896.doi:10.1016/j.spinee.2017.06.024.
[24] 张涛,陶惠人,黄景辉,等.体感诱发电位监测在重度脊柱畸形后路全脊椎截骨术中的应用[J].实用骨科杂志,2015,21(4):297-300.doi:10.13795/j.cnki.sgkz.2015.04.003.
[25] 边科砜,张赛,赵永青.神经电生理监测在脊髓损伤手术中的应用进展[J].天津医药,2017,45(8):841-845.doi:10.11958/20170659.

