高容量血液滤过对重型颅脑损伤患者脑保护作用的研究
孟建标 赖志珍 胡马洪 许秀娟 季春莲
重型颅脑损伤易导致残疾,甚至死亡。研究[1]表明,脑创伤后继发的严重高颅内压及脑氧代谢异常是导致患者病情恶化,出现残疾、死亡的主要原因,且患者易出现电解质内环境紊乱、休克、呼吸衰竭等情况,这又进一步加重了患者病情的恶化。高容量血液滤过(HVHF)是连续性血液净化的一项新技术。HVHF能受控地、等渗地脱水,通过弥散、对流、吸附等机制清除溶质,精确地调整机体赖以生存的内环境。HVHF从用于急、慢性肾功能衰竭治疗推广到成人呼吸窘迫综合症(ARDS)、多器官功能衰竭、急性坏死性胰腺炎、重型颅脑损伤等非肾脏性疾病的治疗,取得很大的进展,在疾病治疗中发挥着愈加重要的作用[2]。HVHF对脑损伤患者具有一定的脑保护作用[3],但其对重症外伤患者脑代谢以及血清S-100β蛋白和神经元特异性烯醇化酶(neuron-specific enolase,NSE)水平影响的报道却较为少见。因此,本研究通过应用HVHF治疗重型颅脑损伤患者,以明确其对重型颅脑损伤患者血清S-100β蛋白、NSE以及脑代谢的影响。
1 资料与方法
1.1 临床资料 2015年1月—2016年12月本院重症医学科由外伤导致的重症脑损伤住院患者68例,均为各种严重外伤所致脑损伤。采用随机数字表法将68例患者随机分为实验组和对照组,每组34例。两组患者均经格拉斯哥昏迷评分(GCS)评定病情符合重症脑损伤。两组患者年龄、性别、急性病生理学和慢性健康评分(acute physiology and chronic health evalua-tion,APACHE)以及GCS评分等一般资料差异均无统计学意义(P>0.05),见表1。本研究通过伦理委员会批准,且所有患者均签署知情同意书。
1.2 西医诊断标准 参照2006年颁布的《颅脑损伤外科治疗指南》[4]中关于脑损伤诊断标准:(1)患者皆因严重外伤导致脑损伤;(2)患者入院时间不超过外伤发生后12h;(3)经头CT或核磁共振等影像学检查显示点片状高密度影,或者高、低密度影相兼。
表1 两组重型颅脑损伤患者一般资料比较(±s)
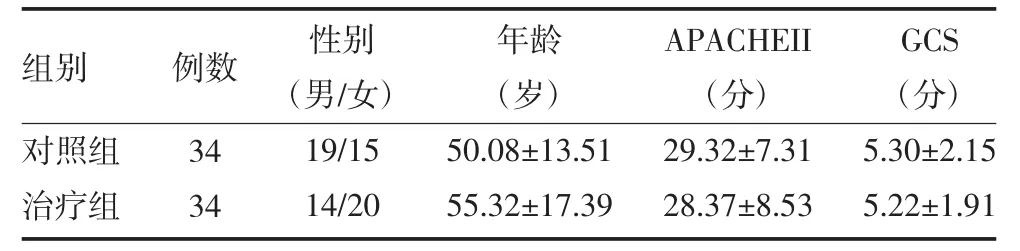
表1 两组重型颅脑损伤患者一般资料比较(±s)
?
1.3 纳入、排除标准 纳入标准:(1)符合严重外伤所致脑损伤西医诊断标准;(2)年龄 18~70 岁;(3)家属知情同意。排除标准:(1)存在凝血功能障碍者;(2)患者72h内死亡;(3)同时参加其他研究试验的患者;(4)研究认为有其他不适宜入选的情况。中止实验对象临床研究标准:(1)出现凝血功能障碍;(2)消化道大出血(24h内出血量>400mL);(3)研究中出现其他意外严重事件,研究者判断应中止研究。
1.4 治疗方法
1.4.1 对照组 根据患者具体情况选择适宜的手术,如去骨瓣减压术、血肿清除术、脑室引流术;常规给予营养支持;保持呼吸道通畅,保证氧合,机械通气支持;控制高热。行右颈内静脉穿刺术,并于床边X线确定导管位于颈内静脉球部。
1.4.2 治疗组 在常规组的基础上,联合HVHF治疗。(1)血管通路:所有患者均采用Seldings法经颈内、锁骨下或者股静脉插管留置单针双腔导管建立血管通路,均使用PRISMA(Hospital Gambro公司产)血透机行HVHF治疗。(2)血滤器和置换液:血滤器采用AN69血滤器膜,其滤过面积为1.3m2,每24h或发生滤器凝血时更换滤膜,置换液采用改良的Port配方:0.9%生理盐水3000mL,5%葡萄糖溶液1000mL,10%CaCl210mL,25%MgSO43.2mL,10%KCl 12mL;5%NaHCO3250mL另外同步输入;同时根据患者的电解质水平再做相应调整,如高钾可不加10%KCl,低钙可静脉补充10%葡萄糖酸钙,酸中毒明显可用NaHCO3纠酸,糖尿病减少葡萄糖用量,治疗中监测患者电解质和心电变化。(3)HVHF治疗方法和时间:血流量设定为180~220mL/min,置换液流量60mL/(kg·h),以前稀释法输入,每天超滤量根据全天的治疗量和生理需要量而定。每天连续治疗24h,连续治疗3天。(4)抗凝剂使用:监测患者凝血功能,根据患者凝血功能状况采用无肝素血液滤过或小剂量低分子肝素抗凝,有活动性出血的患者采用无肝素血液滤过,定期用生理盐水冲洗管道。
1.5 观察指标及检测方法 全部患者治疗前后均于清晨空腹抽取5mL肘静脉血,静置0.5h后,以2000转/分离心15min。离心结束后抽取上层血清,装入EP管中,并标明姓名、性别、年龄、随机号、组别及日期等,放于-80℃冰箱中保存备用。
1.5.1 血气分析 通过检测治疗前后患者血气分析,记录患者血红蛋白(Hb)、动脉血氧饱度(SaO2)、颈内静脉血氧饱和度(SjVO2)、动脉血氧分压(PaO2)、静脉血氧分压(PjvO2)水平。并通过以上指标计算动脉血氧含量(CaO2)、颈静脉血氧含量(CjvO2)水平。CaO2=Hb×1.34×SaO2+0.0031×PaO2;CjvO2=Hb×1.34×SjVO2+0.0031×PjvO2。
1.5.2 脑代谢水平 通过血气分析结果计算患者颈内动脉-静脉血氧分压差(Da-jvO2)和脑氧代谢率(CERO2)水平。Da-jvO2=CaO2-CjvO2,CERO2=AVDO2/CaO2×100%。
1.5.3 血清S-100β蛋白、NSE水平 取患者治疗前后预留血清2mL,采用酶联免疫吸附法(ELISA)检测血清S-100β蛋白和NSE水平。
1.6 统计学方法 应用SPSS19.0软件对实验数据进行统计分析,PaO2、PjvO2、SjVO2、Da-jvO2、CERO2、血清S-100β蛋白和NSE水平以均数±标准差(±s)进行统计描述;组间比较采用成组资料t检验,组内比较采用配对资料t检验。计数资料采用例数或百分比进行统计描述;组间比较采用χ2检验(条件不满足时采用 Fisher’s Exact Test)。以 P<0.05 为差异存在统计学意义。
2 结果
2.1 两组患者治疗前后脑氧代谢水平比较 两组患者治疗前SjVO2、Da-jvO2及CERO2水平差异无统计学意义(P>0.05)。治疗后,两组患者 SjVO2水平较治疗前有所上升(P<0.05),治疗后72h治疗组显著高于对照组(P<0.05);Da-jvO2、CERO2水平较治疗前均有所下降,治疗后72h治疗组Da-jvO2、CERO2水平显著低于对照组(P均<0.05),见表2。
表2 两组重型颅脑损伤患者治疗前后脑氧代谢水平比较(±s)
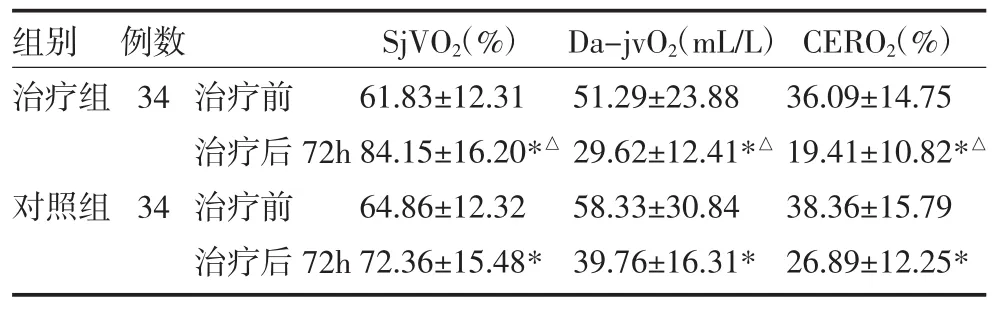
表2 两组重型颅脑损伤患者治疗前后脑氧代谢水平比较(±s)
注:与治疗前比较,*P<0.05;与对照组比较,△P<0.05;SjVO2:颈内静脉血氧饱和度;Da-jvO2:颈内动脉-静脉血氧分压差;CERO2:脑氧代谢率
?
2.2 两组患者治疗前后血清S-100β蛋白、NSE水平比较 两组患者治疗前血清S-100β蛋白、NSE水平差异无统计学意义(P>0.05)。经治疗后,两组患者血清S-100β蛋白、NSE水平水平较治疗前均有所下降(P均<0.05);治疗后72h治疗组S-100β蛋白、NSE水平均显著低于对照组(P均<0.05),见表3。
表3 两组重型颅脑损伤治疗前后血清S-100β蛋白、NSE 水平比较(μg/L,±s)
注:与治疗前比较,*P<0.05;与对照组比较,△P<0.05;NSE:神经元特异性烯醇化酶
?
3 讨论
重型颅脑外伤是神经外科的常见疾病,脑灌注的降低以及由此带来的脑氧输送的下降已成为威胁重型颅脑损伤患者的生命安全的最常见原因,大约有三分之一的重型颅脑损伤患者存在脑灌注的降低及脑氧输送的减少[5]。
既往研究[6]表明,HVHF可以明显减低炎症反应造成的组织器官损害,能够减轻组织不可逆的损伤,从而保护包括心、脑、肾在内的脏器功能。进而改善脏器的灌注及氧代谢。本研究结果显示,治疗后实验组患者SjVO2较治疗前升高,且明显高于对照组(P<0.05)。研究[7]指出,颈内静脉血氧饱和度是反映脑氧代谢水平的敏感指标,当颈内静脉血氧饱和度升高,则预示着患者脑代谢降低,本研究结果与以上结论保持了一致性,间接说明经治疗后实验组患者脑代谢水平下降。另外,治疗后治疗组患者Da-jvO2、CERO2水平明显低于对照组(P<0.05),而 Da-jvO2和CERO2是直接反应患者脑代谢的指标,其值越高,脑代谢水平越高。Da-jvO2和CERO2水平能有效反映患者脑代谢状态,也与脑血流动力学呈反比[8]。
颅脑损伤时,早期的炎症反应、损伤区的继发性病理变化,这些因素可加重颅脑损伤的程度。颅脑损伤本身能引起脑血流自动调节功能紊乱和脑血流量减少,合并休克可使脑血流灌注不足加重,进而损害血脑屏障、使血脑屏障通透性增加,脑水肿范围扩展,这无疑促进了继发性脑损害,并导致脑损伤区及外周血中一些相关介质的改变。这些改变又可严重影响脑的代谢和功能,从而加剧脑的损害。
烯醇化酶普遍存在于生物体内的葡萄糖代谢的糖酵解过程中,目前已发现5种烯醇化酶同工酶,特异性地存在于神经元和神经内分泌细胞中的为γγ型,所以命名为神经元特异性烯醇化酶(NSE)[9]。对中枢神经系统疾病患者脑脊液中5种酶的活性分析发现,烯醇化酶是脑病理改变最敏感的指标[10]。而且脑脊液NSE水平高低反映了脑神经元受损严重程度及受损范围的大小,脑组织损伤愈重,NSE释放愈多[11]。另外,体外培养中脑细胞损伤模型的方法同时也证实培养液NSE的浓度与中脑细胞破坏的数量密切相关,NSE浓度越高,表明脑细胞破坏越重[12]。
S-100β蛋白在脑组织中含量最多,主要定位于中枢神经系统的星形细胞和少突神经胶质细胞及周围神经系统的雪旺细胞。它是神经系统的特异性蛋白[13]。血清S-100β蛋白对脑损伤有高度敏感性和特异性,其含量变化与临床症状、体征及影像学的改变有密切联系,是一种敏感、特异、有效、可靠的颅脑损伤的生化标志物[14]。可作为中枢神经系统损伤比较特异和灵敏的生化检测标志物。
HVHF的主要作用是调节机体的炎症反应,能够明显下调炎症因子水平,而对于常规流量的血液滤过来说,早期对炎性介质的影响还是存在的。Yekebas等[15]的实验表明频繁的更换滤柱对炎性介质的吸附有一定的帮助。这种抑制作用可能与血液滤柱通过一定的吸附及对流作用,减少血液循环中的炎性介质,主要是促炎介质,对炎症反应的平衡起到一定的保护作用,减轻反应通路上的前信号,导致组织器官的的减弱,再次减弱了炎症反应的进一步扩大。
本研究显示,重型颅脑损伤患者早期血浆NSE已出现升高,说明重型颅脑损伤患者脑细胞早期已有不同程度的缺血缺氧,其后在治疗过程中两组患者的NSE水平均有所下降,且HVHF治疗组较基础治疗组下降明显(P<0.05)。说明治疗对于缓解重型颅脑损伤患者脑部缺血缺氧状况有一定的效果,且加HVHF治疗后,效果更加明显。血浆S-100β蛋白的变化情况与NSE类似,入科时,S-100β蛋白水平均已升高,说明重型颅脑损伤患者脑细胞早期已有不同程度损伤,其后在治疗过程中两组患者S-100β蛋白水平均有所下降,且HVHF治疗组较基础治疗组下降明显(P<0.05)。说明治疗对于改善脓毒症重型颅脑损伤患者的脑部损伤具有一定的效果,且加用HVHF后效果更加明显。由此可以发现HVHF可降低颅脑损伤,从而起到神经保护作用。
综上所述,HVHF能够改善重型颅脑损伤患者的脑氧代谢,降低患者的血清S-100β蛋白、NSE水平,具有脑保护作用。
[1]Zhang YC,Young RJ,Jones K,et al.Moderately elevated intracranial pressure produces greater cross-filling of the anterior communicating artery[J].Neuroradiol J,2014,27(4):401-408.
[2] Melntosh TK.Novel Pharmacologic therapies in the treatment of experimental traumatic brain injury:A review[J].Journal of Neurotrauma,1993,10(3):215-261.
[3]Joshua EM,Shalin RS,Michael HR.Use of High-Flow Continuous Renal Replacement Therapy with Citrate Anticoagulation to Control Intracranial Pressure by Maintaining Hypernatremia in a Patient with Acute Brain Injury and Renal Failure[J].Clinical Medicine&Research,2014,13(2):89-93.
[4]刘伟国,赵奇煌.颅脑损伤外科治疗指南[J].中国临床医生,2006,34(11):29.
[5] Veenith TV,Carter EL,Geeraerts T,et al.Pathophysiologic Mechanisms of Cerebral Ischemia and Diffusion Hypoxia in Traumatic Brain Injury[J].JAMA Neurol,2016,73(5):542-550.
[6] Jing F,Wang J,Li M,et al.The influence of high volume hemofiltration on extra vascular lung water and alveolar-arterial oxygen pressure difference in patients with severe sepsis[J].See comment in PubMed Commons belowEur Rev Med Pharmacol Sci,2015,19(20):3792-3800.
[7]杨圣强,杨文宝,刘继华,等.上腔静脉-颈内静脉血氧饱和度差值对重型颅脑损伤患者脑损伤程度及预后评估的价值研究[J].中国医师进修杂志,2014,37(8):11-14.
[8]吴熙文,郑燕国,许建军.不同剂量瑞芬太尼对腹腔镜下子宫全切除手术患者脑氧代谢平衡及血流动力学的影响研究[J].实用预防医学,2014,21(1):92-95.
[9]李俊,刘红朝,张刚利,等.重型颅脑损伤患者血清NSE检测及其临床意义[J].华中科技大学学报医学版,2011,40(2):225-228.
[10]Antonopoulos CN,Kadoglou NP.Biomarkers in Silent Traumatic Brain Injury[J].Curr Pharm Des,2016,22(6):680-687.
[11] González-Quevedo A,González-García S,Hernández-Díaz Z,et al.Serum neuron specific enolase could predict subclinical brain damage and the subsequent occurrence of brain related vascular events during follow up in essential hypertension[J].J Neurol Sci,2016,363(2):158-163.
[12] Toman E,Harrisson S,Belli T,et al.Biomarkers in traumatic brain injury:a review[J].J R Army Med Corps,2016,162(2):103-108.
[13] Rodríguez-Rodríguez A,Egea-Guerrero JJ,Gordillo-Escobar E,et al.S100B and Neuron-Specific Enolase as mortality predictors in patients with severe traumatic brain injury[J].See comment in PubMed Commons belowNeurol Res,2016,38(2):130-137.
[14]王萍,张巍.脑特异性蛋白质及其对神经系统疾病的临床意义[J].实用医学杂志,2010,26(2):337-339.
[15]He C,Zhang L,Shi W,et al.Coupled plasma filtration adsorption combined with continuous veno-venous hemofiltration treatment in patients with severe acute pancreatitis[J].J Clin Gastroenterol,2013,47(1):62-68.

