减重手术的心血管保护效应:减点体重,少些心痛
闫红丹 王焕亮 唐梦熊 综述 于金贵 类维富 审校
(1.山东大学齐鲁医院麻醉科 山东大学教育部与卫生部心血管结构与功能重构重点实验室,山东 济南 250012; 2.山东大学齐鲁医院急诊科 山东大学教育部与卫生部心血管结构与功能重构重点实验室,山东 济南 250012)
肥胖已成为世界范围内的重要健康问题,由于肥胖导致的多器官负面效应使得肥胖成为心血管疾病的独立危险因素[1]。根据世界卫生组织的数据,估计全球至少23亿人存在超重[体重指数(BMI)>25 kg/m2],其中7亿人属于肥胖(BMI>30 kg/m2)[1]。而同卵双生子的研究显示BMI每增减4.5 kg/m2,心力衰竭风险增加93%,缺血性卒中风险增加83%[2]。基于这些原因,多个国家的心血管病控制指南都将控制体重列入降低心血管负担的重要措施[1,3]。
许多超重的人群,特别是肥胖患者,传统的体重控制措施如饮食、生活方式与行为改善难以获得显著并且持续的减重效果。对于这些人群,国内外的指南都推荐可采用减重手术(bariatric surgery)控制体重[1,3]。
1 减重手术与适应人群
减重手术指的是减少过多体重的手术方法。虽然当前各国指南对减重手术的适应人群标准还未统一,多数指南认为BMI>40 kg/m2,或BMI在35~39.9 kg/m2,但经过生活方式或最佳药物治疗仍不能有效控制血糖的糖尿病患者,或者并发脂肪过剩相关的代谢紊乱综合征(心血管疾病、睡眠呼吸暂停综合征)患者,减重手术是维持长期稳定的体重、改善生活质量与预后的有效手段[1,3-4]。2011年中华医学会糖尿病学分会与外科学分会联合发布了适用于中国人群的《手术治疗糖尿病专家共识》,适应证基本与各大指南一致,还特别提出了“BMI 30~35 kg/m2的2型糖尿病亚裔人群中,生活方式和药物治疗难以控制血糖或合并症时,尤其具有心血管风险因素时,减重/胃肠代谢手术应是治疗选择之一”[5],提示了减重手术对心血管疾病的意义。对于减重手术的禁忌证,主要集中于1型糖尿病、β细胞功能已基本丧失的2型糖尿病等不能从减重手术获益或合并凝血异常、心肺功能无法耐受手术的高风险人群[5]。
减重手术根据其基本手术方式可分为(见图1):(1)限制性手术:如可调节的胃束带术和袖状胃切除术,主要是通过减少胃的有效容积产生饱腹感,诱发食物不耐受,减少食物摄取;(2)吸收不良手术:如伴或不伴十二指肠转位(回肠旷置)胆胰如胆胰转流术,通过手术产生不参与营养吸收的消化旁路,造成人为的消化不良;(3)联合手术:如Roux-en-Y胃旁路术,结合了上述两种手术的特点,被认为是减重手术的金标准,是世界范围内运用最广的减重手术方式[6]。
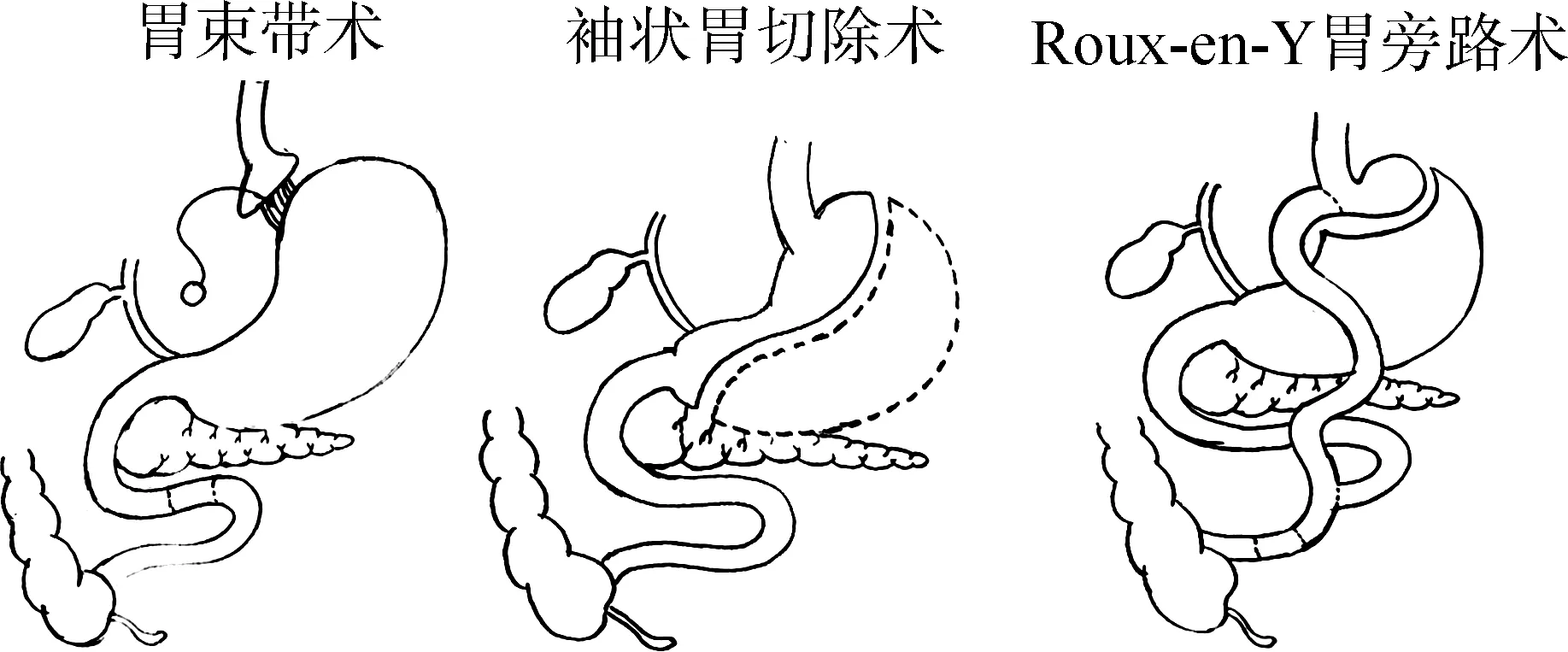
图1 减重手术三种方式
2 减重手术改善代谢综合征
腹型肥胖、高血压、胰岛素抵抗与高血脂症等一系列代谢相关异常与动脉粥样硬化斑块和其他心血管危险因素相关,同时出现多个以上代谢异常就被称为“代谢综合征”[1],减重手术能显著改善代谢综合征的主要组分。
Colquitt等[7]发现减重手术可减少代谢综合征患者40%的体重,Buchwald等[8]的荟萃分析总结多个研究发现,减重手术后61.7%的患者高血压得到改善,70%的高血脂症获得缓解,还有86%的糖尿病患者血糖达标。这些研究反映了减重手术对代谢综合征数年内的短期显著效果。
3 减重手术减轻全身炎症状态
基础研究显示代谢综合征与多种类型的心血管疾病同属于一种全身、慢性、低度但持续发生的炎症状态,炎性细胞的激活与炎症反应的失衡造成的炎性损伤、氧化应激与内皮功能紊乱是诱发和维持心血管疾病的重要病理生理基础[9]。
在肥胖患者中,脂肪不仅仅是一个储能器官,更是全身炎症反应最重要的发源地。病态肥大的脂肪细胞释放的细胞因子常被称为脂肪因子,如瘦素、脂联素、抵抗素等。这些脂肪因子可直接影响心血管的能量代谢与免疫反应,这种效应常被称为脂肪心脏轴[10],减重手术被证明能有效减少脂肪心脏轴效应,减轻全身炎症反应。
多数研究结果显示,减重手术后脂肪因子都出现了明显下降[10]。抵抗素被证实参与内皮损伤、动脉粥样硬化斑块形成与动脉硬化等多种心血管病变过程,在减重手术后,血浆抵抗素从平均326.85 ng/mL下降至171.85 ng/mL[11]。其他类似的研究也发现了脂肪因子在减重手术后显著持续的下降[12]。
其他的炎性指标如纤溶酶原激活物-1、 丙二醛、血管假性血友病因子、E-选择素、 P-选择素和细胞间黏附因子-1在减重手术后也表现出明显的下降[13-15]。
高敏C反应蛋白(hsCRP)在临床实践中常用于测量冠心病患者体内炎症水平,荟萃分析结果显示,在减重手术后平均34个月的时间,hsCRP从4.5 mg/L下降至1.7 mg/L[16]。其余的炎症指标如肿瘤坏死因子-α、白介素-6也都出现明显下降[17]。
另外一项小的前瞻性研究结果证明,减重手术后6个月血清中反映血管炎症与重构标志物的脂联素、基质金属蛋白酶-2与基质金属蛋白酶-9等出现明显减少[18]。
4 减重手术减少动脉粥样硬化斑块与冠心病
尽管无专门的大型前瞻性研究设计用于观察减重手术对斑块的影响,但一些研究发现减重手术能减少动脉粥样硬化斑块与冠心病风险。
在SOS(Swedish Obese Subjects)研究的长期观察中,减重手术10年后的患者血脂、血糖、舒张压都显示出满意的改善[19]。这些代谢综合征成分的改善转变为可喜的心血管临床结果,研究结果显示这些减重手术后患者,5年心血管与循环疾病风险降低了72%,并伴随着明显减少的心血管干预治疗需求。长期来看,相比对照的未接受减肥手术的患者,不仅全因死亡率出现下降,而且冠状动脉疾病的病死率也下降了59%[19]。
在一项对SOS研究亚组人群的分析中使用颈动脉中内膜厚度(intima-media thickness,IMT)与管腔内径作为动脉粥样硬化斑块的间接标志,4年的观察发现未接受手术的肥胖对照人群,颈动脉窦的平均与最大IMT都增加了29%,而减肥手术后人群增加了11%的平均IMT与6%的最大IMT[20]。另外,针对SOS研究的糖尿病人群的长期随访观察(10.2~16.4年)发现,相对不接受手术的肥胖对照人群,减重手术显著降低了手术人群的心肌梗死发生率(调整后HR0.56)[21]。
在Kwok等[22]对14个研究的荟萃分析中,结果显示减重手术降低了46%的心肌梗死发生率(OR0.54,95%CI0.41~0.70)。在2015年发表的随访3.5年的瑞典国家注册研究结果也指出,Roux-en-Y胃旁路术降低了伴糖尿病的肥胖患者49%的致命或非致命性心肌梗死的发生率[23]。
多项临床研究表明减重手术可改善内皮与血管功能,短期的观察(减重手术后18个月)研究发现,颈动脉IMT由(0.56±0.09)mm降低至(0.53±0.08)mm,并且肱动脉血流依耐性舒张功能(flow-mediated dilation,FMD)由(5.81±3.25)%升高至(9.01±2.93)%[24]。在另外一项更长时间的观察研究中(18个月至5年),IMT减少了(0.05±0.007)mm,而FMD增加了(1.5±0.5)%[25]。
在一项系统性回顾中,作者发现减重手术患者相比非手术对照,心肌梗死、卒中、心血管事件与病死率都出现明显的降低,其中心肌梗死(OR0.46,95%CI0.30~0.60)的效应尤为显著[26]。
5 减重手术减轻心力衰竭
Framingham Heart Study的结果强烈提示了肥胖或升高的BMI与心力衰竭风险高度相关,BMI是仅次于年龄和血脂异常的第三位心力衰竭危险因子。BMI每增加1 kg/m2,男性增加5%、女性增加7%的心力衰竭风险[27]。来自National Health and Nutrition Examination Survey的证据则显示肥胖患者比常规体重的人群将多30%的风险发展为心力衰竭[28]。拥有15 402例注册对象的Renfrew-Paisley研究也发现肥胖患者的心力衰竭相对危险度高达2.09[29]。
一项关于收缩性心力衰竭患者的回顾性研究结果显示,减重手术患者相比对照患者,左室射血分数提高(22%提高至35%),NYHA 分级改善(从2.9到2.3),再住院率下降(从2.5%下降至0.4%)[30]。另外一项研究则显示减重手术改善心力衰竭患者的生活质量,手术减少了患者的呼吸困难频率和腿部水肿[31]。即便是采用不同手术方式,减重手术(Roux-en-Y胃旁路术、袖状胃切除术或胃束带术)也显著提高心力衰竭患者的左室射血分数[31]。
减重手术同时减少心肌重构。在SOS的研究中发现,减重手术1年后,手术组相比对照组,室壁厚度和左室质量指数出现明显降低[32]。
6 动脉粥样硬化减重手术减少心血管事件与病死率
Sjöstrom分析了SOS研究中长达18年减重手术的心血管效应,发现减重手术减少了首次心血管事件(心肌梗死或卒中)(调整的HR0.67,95%CI0.54~0.83),而且显著减少了心血管疾病病死率(调整的HR0.47,95%CI0.29~0.76),运用Kaplan-Meier生存分析发现,这些效应从术后6年开始出现[30]。另外一项回顾性队列研究发现减重手术患者术后5年主要心血管事件(心肌梗死、脑血管事件与死亡)较对照组下降了25%~50%[33]。而Heneghan等[34]的研究发现减重手术患者的10年心血管疾病风险(Framingham risk)由术前的6.27%下降至术后的3.77%。这些分析都明确了减重手术对心血管重点事件的保护效应。
7 总结
综上所述,目前大量证据表明,减重手术在长期稳定地降低肥胖患者体重,改善患者生活质量的同时,可显著减低肥胖患者的心血管风险与病死率。对于其他减重治疗手段无效,同时又伴随高心血管疾病风险的肥胖患者,减重手术将是一个有效的选择。
[1] Rubino F,Nathan DM,Eckel RH,et al.Metabolic surgery in the treatment algorithm for type 2 diabetes: a joint statement by International Diabetes Organizations[J].Diabetes Care,2016,39(6):861-877.
[2] Nordström P,Pedersen NL,Gustafson Y,et al.Risks of myocardial infarction,death,and diabetes in identical twin pairs with different body mass indexes[J].JAMA Intern Med,2016,176(10):1522-1529.
[3] 中华医学会内分泌学分会肥胖学组.中国成人肥胖症防治专家共识[J].中华内分泌代谢杂志,2011,27(9):711-717.
[4] 李晨钟,薛耀明.减肥手术用于糖尿病治疗的现状和展望[J].实用医学杂志,2012,16 (28):2655-2656.
[5] 中华医学会外科学分会,中华医学会糖尿病学分会.手术治疗糖尿病专家共识[J].中华糖尿病杂志,2011,3(3):205-208.
[6] Sarruf DA,Bonner-Weir S,Schwartz MW.New clues to bariatric surgery’s benefits[J].Nat Med,2012,18(6):860-861.
[7] Colquitt J,Clegg A,Loveman E,et al.Surgery for morbid obesity[J].Cochrane Database Syst Rev,2005,(4):CD003641.
[8] Buchwald H,Avidor Y,Braunwald E,et al.Bariatric surgery: a systematic review and meta-analysis[J].JAMA,2004,292(14):1724-1737.
[9] Tracy RP.Inflammation,the metabolic syndrome and cardiovascular risk[J].Int J Clin Pract Suppl,2003,134:10-17.
[10] Ashrafian H,le Roux CW,Darzi A,et al.Effects of bariatric surgery on cardiovascular function[J].Circulation,2008,118(20):2091-2102.
[11] Santoro S,Milleo FQ,Malzoni CE,et al.Enterohormonal changes after digestive adaptation: five-year results of a surgical proposal to treat obesity and associated diseases[J].Obes Surg,2008,18(1):17-26.
[12] Edwards C,Hindle AK,Fu S,et al.Downregulation of leptin and resistin expression in blood following bariatric surgery[J].Surg Endosc,2011,25(6):1962-1968.
[13] Hansen EN,Torquati A,Abumrad NN.Results of bariatric surgery[J].Annu Rev Nutr,2006,26(1):481-511.
[14] Vázquez LA,Pazos F,Berrazueta JR,et al.Effects of changes in body weight and insulin resistance on inflammation and endothelial function in morbid obesity after bariatric surgery[J].J Clin Endocrinol Metab,2005,90(1):316-322.
[15] Nijhuis J,van Dielen FMH,Fouraschen SMG,et al.Endothelial activation markers and their key regulators after restrictive bariatric surgery[J].Obesity (Silver Spring),2007,15(6):1395-1399.
[16] Ashrafian H,le Roux CW,Darzi A,et al.Effects of bariatric surgery on cardiovascular function[J].Circulation,2008,118(20):2091-2102.
[17] Miller GD,Nicklas BJ,Fernandez A.Serial changes in inflammatory biomarkers after Roux-en-Y gastric bypass surgery[J].Surg Obes Relat Dis,2011,7(5):618-624.
[18] Domienik-Karowicz J,Rymarczyk Z,Dzikowska-Diduch O,et al.Emerging markers of atherosclerosis before and after bariatric surgery[J].Obes Surg,2015,25(3):486-493.
[19] Sjöström L,Lindroos AK,Peltonen M,et al.Lifestyle,diabetes,and cardiovascular risk factors 10 years after bariatric surgery[J].N Engl J Med,2004,351(26):2683-2693.
[20] Karason K,Wikstrand J,Sjöström L,et al.Weight loss and progression of early atherosclerosis in the carotid artery: a four-year controlled study of obese subjects[J].Int J Obes Relat Metab Disord,1999,23(9):948-956.
[21] Romeo S,Maglio C,Burza MA,et al.Cardiovascular events after bariatric surgery in obese subjects with type 2 diabetes[J].Diabetes Care,2012,35(12):2613-2617.
[22] Kwok CS,Pradhan A,Khan MA,et al.Bariatric surgery and its impact on cardiovascular disease and mortality: a systematic review and meta-analysis[J].Int J Cardiol,2014,173(1):20-28.
[23] Eliasson B,Liakopoulos V,Franzén S,et al.Cardiovascular disease and mortality in patients with type 2 diabetes after bariatric surgery in Sweden: a nationwide,matched,observational cohort study[J].Lancet Diabetes Endocrinol,2015,3(11):847-854.
[24] Sturm W,Tschoner A,Engl J,et al.Effect of bariatric surgery on both functional and structural measures of premature atherosclerosis[J].Eur Heart J,2009,30(16):2038-2043.
[25] Tschoner A,Sturm W,Gelsinger C,et al.Long-term effects of weight loss after bariatric surgery on functional and structural markers of atherosclerosis[J].Obesity(Silver Spring),2013,21(10):1960-1965.
[26] Kwok CS,Pradhan A,Khan MA,et al.Bariatric surgery and its impact on cardiovascular disease and mortality: a systematic review and meta-analysis[J].Int J Cardiol,2014,173(1):20-28.
[27] Kenchaiah S,Evans JC,Levy D,et al.Obesity and the risk of heart failure[J].N Engl J Med,2002,347(5):305-313.
[28] Dunlay SM,Weston SA,Jacobsen SJ,et al.Risk factors for heart failure: a population-based case-control study[J].Am J Med,2009,122(11):1023-1028.
[29] Murphy NF,MacIntyre K,Stewart S,et al.Long-term cardiovascular consequences of obesity: 20-year follow-up of more than 15 000 middle-aged men and women (the Renfrew-Paisley study)[J].Eur Heart J,2006,27(1):96-106.
[30] Ramani GV,McCloskey C,Ramanathan RC,et al.Safety and efficacy of bariatric surgery in morbidly obese patients with severe systolic heart failure[J].Clin Cardiol,2008,31:516-520.
[31] Miranda WR,Batsis JA,Sarr MG,et al.Impact of bariatric surgery on quality of life,functional capacity,and symptoms in patients with heart failure[J].Obes Surg,2013,23(11):1011-1015.
[32] Karason K,Wallentin I,Larsson B,et al.Effects of obesity and weight loss on left ventricular mass and relative wall thickness: survey and intervention study[J].BMJ,1997,315(7113):912-916.
[33] Scott JD,Johnson BL,Blackhurst DW,et al.Does bariatric surgery reduce the risk of major cardiovascular events? A retrospective cohort study of morbidly obese surgical patients[J].Surg Obes Relat Dis,2013,9(1):32-39.
[34] Heneghan HM,Meron-Eldar S,Brethauer SA,et al.Effect of bariatric surgery on cardiovascular risk profile[J].Am J Cardiol,2011,108(10):1499-1507.

