腹腔镜直肠癌全系膜切除术后吻合口漏相关因素分析
侯 雷,吕晓峰,赵恩宏
1.承德医学院附属医院胃肠外科, 河北 承德 067000;2.河北隆化县妇幼保健院
直肠癌是一种常见的消化道恶性肿瘤,发生在齿状线至直肠乙状结肠交界处之间,多见于中、低位直肠癌(肿瘤下缘距肛门≤8 cm),目前临床上仍以手术切除治疗为主,传统开腹直肠癌切除手术创伤较大、并发症较多[1-3]。随着腹腔镜技术的发展,腹腔镜直肠癌切除术的微创效果和根治优势在医学界公认有效。腹腔镜手术视野更清晰,手术操作精准,创伤小、术后患者疼痛轻,下床活动早,胃肠功能恢复快,康复迅速,腹腔镜手术可显著提高直肠癌患者术后生活质量,但在术后相关并发症中,吻合口漏的发生率无明显下降趋势,严重影响患者的生存质量[4-5]。因此,本文回顾性分析腹腔镜直肠癌全系膜切除术后吻合口漏的相关危险因素,为临床预防术后吻合口漏提供参考依据,现报道如下。
1 资料与方法
1.1一般资料选取2013年4月至2017年3月于承德医学院附属医院行腹腔镜直肠癌全系膜切除术的患者328例,所有患者均经过影像学、病理学检查确诊为直肠癌,排除临床资料不完整、急诊手术、远隔脏器转移、合并糖尿病、完全性肠梗阻、腹部手术史等患者;男179例,女149例,年龄(56.88±6.61)岁(25~88岁);所有患者术前均未接受过新辅助治疗;按照全系膜切除术(total mesorectal excision,TME)原则,完整切除直肠系膜,腹腔镜辅助直肠癌切除术应用内镜切割闭合器闭合直肠远端,采用强生吻合器行肠管吻合。吻合口不进行手工加固,盆底腹膜不重建,吻合口旁留置单根负压引流。统计入选患者的人口学资料、既往史、现病史、治疗情况、术后并发症等资料;依据患者术后是否发生吻合口漏将患者分为吻合口漏组(n=28)和无吻合口漏组(n=300);参照既往研究[6-7]及本研究患者的临床资料,本研究采用营养风险筛查NRS2002评估表评估患者术前营养状况,≥3分认为患者存在营养不良;此外,年龄、体质量指数(BMI)、术前血红蛋白水平、术前血清白蛋白水平、肿瘤大小、吻合口距肛门距离、手术时间等计量资料均通过分界值转为计数资料,分界值分别为60岁、24 kg/m2、110 g/L、35 g/L、3 cm、5 cm、3 h。本研究经我院医学伦理委员会审核通过,患者及其家属均知情同意,并签署知情同意书。
1.2吻合口漏判断标准及治疗原则
1.2.1 判断标准:术后患者出现无明显诱因的低热,体内无其他感染灶,下腹部坠胀不适、骶前区隐痛,查体出现腹膜炎症状;术后引流液先减少,后突然增多,气体、脓性物、粪性物从引流管排出;B超或CT发现盆腔积液,直肠指诊可触及吻合口缺损;消化道造影可见造影剂从瘘口外漏或从引流管流出。肠镜检查可确定吻合口漏的位置和大小。
1.2.2 治疗原则:吻合口漏患者全身应用抗生素抗炎治疗、常规留置肛管引流减压、盆腔引流管冲洗(甲硝唑液)、扩肛治疗、行全肠外营养并逐渐过渡至肠内营养及横结肠双腔造口手术。

2 结果
2.1单因素分析328例患者中,发生吻合口漏28例,发生率为8.54%。单因素分析结果显示,年龄、营养状况、术前血红蛋白水平、术前血清白蛋白水平、吻合口距肛门距离是吻合口漏发生的危险因素(P<0.05),而性别、BMI、是否存在淋巴结转移、肿瘤大小、组织分化程度、是否出现直肠周围组织浸润、手术时间与吻合口漏发生率无关(P>0.05)(见表1)。
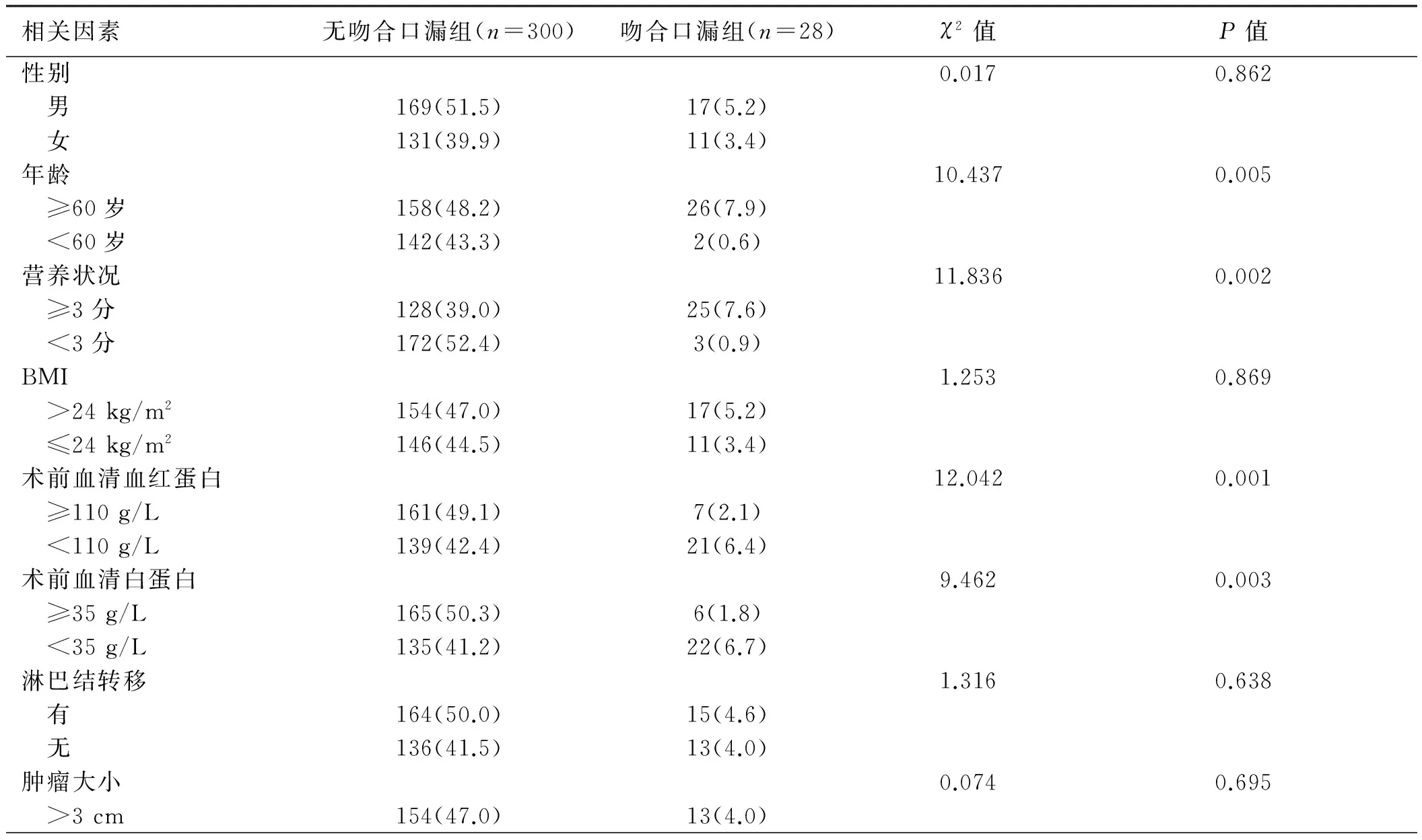
表1 直肠癌全系膜切除术后吻合口漏发生的单因素分析结果Tab 1 The results of univariate analysis of anastomotic leakage after total mesorectal excision of rectal cancer 比例/%
续表1
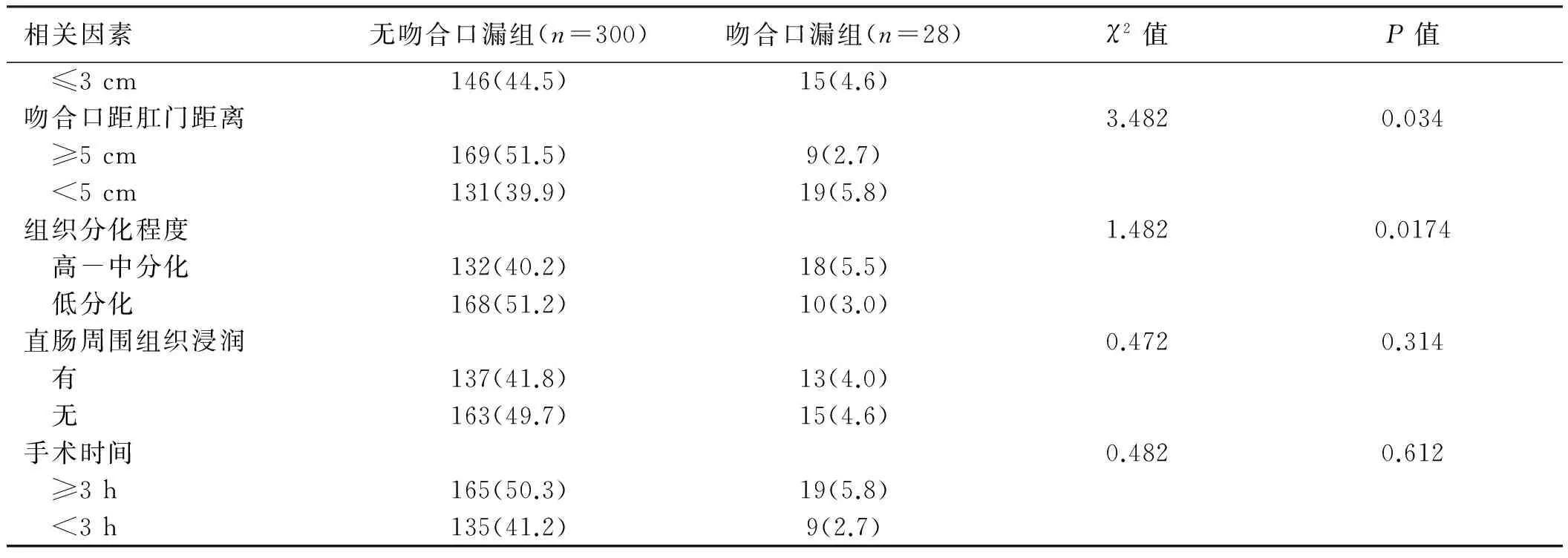
相关因素无吻合口漏组(n=300)吻合口漏组(n=28)χ2值P值 ≤3cm146(44.5)15(4.6)吻合口距肛门距离3.4820.034 ≥5cm169(51.5)9(2.7) <5cm131(39.9)19(5.8)组织分化程度1.4820.0174 高-中分化132(40.2)18(5.5) 低分化168(51.2)10(3.0)直肠周围组织浸润0.4720.314 有137(41.8)13(4.0) 无163(49.7)15(4.6)手术时间0.4820.612 ≥3h165(50.3)19(5.8) <3h135(41.2)9(2.7)
2.2多因素Logistic回归分析多因素Logistic分析显示,营养状况、术前血红蛋白水平、术前血清白蛋白水平、吻合口距肛门距离是直肠癌全系膜切除术后吻合口漏的主要危险因素(P<0.05),而年龄与吻合口漏的发生无显著影响(P>0.05)(见表2)。
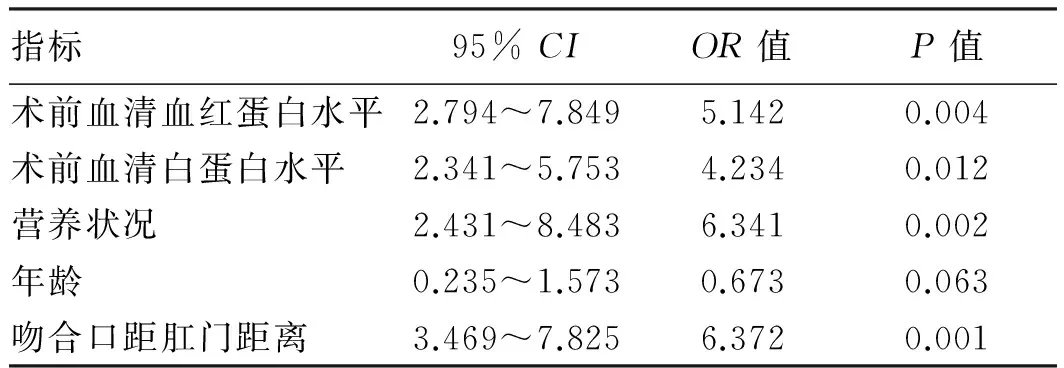
表2 直肠癌全系膜切除术后吻合口漏发生的多因素Logistic回归分析结果Tab 2 The results of multivariate Logistic regression analysis of anastomotic leakage after total mesorectal excision of rectal cancer
3 讨论
我国直肠癌发病年龄在45岁左右[8],青年人发病率有升高的趋势。英国科学家Heald最初提出全系膜切除手术,是临床治疗直肠癌的标准术式,主要特点是要求彻底切除盆筋膜脏层包绕的直肠及相关组织[9-10]。有研究[11]报道,直肠癌患者可经该手术治疗使其癌症复发率控制在5.4%左右。
虽然近年来直肠癌外科手术不断进步,清除肿瘤率、保留肛门率显著提高,局部复发率显著降低,但术后吻合口漏发生率仍然较高[12]。全系膜切除术后吻合口漏是普外科医师需要关注的难题之一,研究[13]显示,25%~37%的直肠癌患者术后死亡与吻合口漏相关。直肠癌患者全身营养状态一般较差,免疫防御能力低下,组织修复能力有限,术后一旦出现吻合口漏,则可严重影响患者术后康复、延长患者住院时间、降低患者术后生活质量,严重者可导致脓毒症、死亡等[14]。外科医师在腹腔镜下操作全系膜切除手术,不仅可以更准确地判断直肠系膜间结缔组织,而且可更有效防止损伤相关的植物神经丛和达到较为彻底的清除相关直肠系膜。然而既往部分学者[15-16]认为,腹腔镜手术操作难度较大,手术时间较长,这可能会增加全系膜切除术后并发症率尤其是吻合口漏的发生率。赵耀等[17]通过一项纳入29项研究的Meta分析证实,腹腔镜全系膜切除与传统开腹手术中长期疗效相当,且不会增加术后吻合口漏的风险。
本研究328例患者中,发生吻合口漏28例,发生率为8.54%,与既往文献[18]报道相符。本研究结果显示,营养状况、术前血红蛋白水平、术前血清白蛋白水平、吻合口距肛门距离是直肠癌全系膜切除术后吻合口漏的主要危险因素,而与性别、BMI、是否存在淋巴结转移、肿瘤大小、组织分化程度、是否出现直肠周围组织浸润、手术时间无关。NRS2002量表评分、术前血红蛋白水平、术前血清白蛋白水平均可反映患者术前营养状况、免疫防御能力、组织修复能力等,营养不良、贫血、低蛋白水平均可显著影响胶原的合成,导致吻合口张力强度下降,当吻合口漏发生后,也无法自行完成组织修复,组织愈合速度减缓,吻合口漏不断扩大。吻合口距肛门距离是影响吻合口漏发生率的另一重要因素,如直肠癌位置较低,为保证切缘足够的前提下,吻合口位置低、张力大。按TME原则,直肠侧韧带完全切断,导致可能存在的直肠中动脉离断,而直肠上动脉已被结扎,同时直肠下动脉的吻合支也多数被切断,这些因素均可导致吻合口血供下降,使得低位和超低位吻合口愈合差,此外,术中组织分离位置越低,盆腔局部空间越狭窄,手术操作难度越大,这些因素均可显著提高吻合口漏的发生率。既往部分研究显示,性别、年龄与全系膜切除术后吻合口漏发生率相关,但本研究未发现显著相关性,这可能与病例的选择、样本量大小等相关。
综上所述,腹腔镜全系膜切除术后吻合口漏危险因素为营养状况、术前血红蛋白水平、术前血清白蛋白水平、吻合口距肛门距离,直肠癌患者行全系膜切除术前应评估术后吻合口漏风险,提高患者营养状况、术前血红蛋白水平、术前血清白蛋白水平,在保证切缘足够的前提下,尽可能采用高位吻合。然而,本研究样本量较小,同时并未对所有患者进行长期跟踪随访,故结果仍需大样本、多中心、高质量的随机对照研究加以证实。
[1] 武雪亮, 王立坤, 薛军, 等. 直肠癌全系膜切除术后局部复发影响因素分析[J].中国全科医学, 2014, 17(30): 3550-3553. DOI: 10.3969/j.issn.1007-9572.2014.30.09.
WU X L, WANG L K, XUE J, et al. Evaluation of risk factors for local recurrence after TME in rectal carcinoma [J]. Chinese Journal Practice, 2014, 17(30): 3550-3553. DOI: 10.3969/j.issn.1007-9572.2014.30.09.
[2] 李宗林, 夏冬, 刘庆. 腹腔镜直肠癌术后吻合口漏防治策略[J]. 中华结直肠疾病电子杂志, 2015, 4(1): 73-75. DOI: 1.3877/cma.j.issn.2095. 3224.2015.01.18.
LI Z L, XIA D, LIU Q. Prevention strategies for anastomotic leakage of laparoscopic rectal cancer operation [J]. Chin J Colorec Dis (Electronic Edition), 2015, 4(1): 73-75. DOI: 1.3877/cma.j.issn.2095.3224.2015.01.18.
[3] SERRA-ARACIL X, MORA-LOPEZ L, ALCANTARA-MORAL M, et al. Transanal endoscopic surgery in rectal cancer [J]. World J Gastroenterol, 2014, 20(33):11538-11545. DOI: 10.3748/wjg.v20.i33.11538.
[4] 周少波, 刘勤, 龚连生. 腹腔镜低位直肠癌保肛手术与传统开腹手术的疗效对比分析[J]. 中国内镜杂志, 2011, 17(7): 695-698.
ZHOU S B, LIU Q, GONG L S. Comparison of laparoscopic and open anterior resection for rectal cancer with anal sphincter preservation [J]. China Journal of Endoscopy, 2011, 17(7): 695-698.
[5] 高利珍, 刘筠, 李鹏, 等. 吻合口位置及预防性回肠造瘘对直肠癌术后吻合口漏的影响[J]. 中华普通外科杂志, 2016, 31(12): 1015-1017. DOI: 10.3760/cma.j.issn.1007-631X.2016.12.009.
GAO L Z, LIU J, LI P, et al. The impact of anastomotic level and preventive ileostomy on postoperative anastomotic fistula in rectal cancer patients [J]. Chin J Gen Surg, 2016, 31(12): 1015-1017. DOI: 10.3760/cma.j.issn.1007-631X.2016.12.009.
[6] 姚敬, 韩晓东, 汪昱. 直肠癌术后吻合口瘘的危险因素及对预后的影响[J].中华普通外科杂志, 2010, 25(6): 433-435. DOI: 10.3760/cma.j.issn.1007-631X.2010.06.001.
YAO J, HAN X D, WANG Y. Risk factors of anastomotic leakage and its significance on the survival of rectal cancer patients after low anterior resection [J]. Chin J Gen Surg, 2010, 25(6): 433-435. DOI: 10.3760/cma.j.issn.1007-631X.2010.06.001.
[7] 李永军, 李明, 顾晋. 直肠癌全直肠系膜切除术后吻合口漏的危险因素分析[J]. 中华普通外科杂志, 2008, 23(4): 248-250.
LI Y J, LI M, GU J. Risk factors analysis on anastomotic leakage after total mesorectal excision for rectal carcinoma [J]. Chin J Gen Surg, 2008, 23(4): 248-250.
[8] LEONG K J, BEGGS A, JAMES J, et al. Biomarker-based treatment selection in early-stage rectal cancer to promote organ preservation [J]. Br J Surg, 2014,101(10): 1299-1309. DOI: 10.1002/bjs.9571.
[9] ATALLAH S, NASSIF G, LARACH S. Stereotactic navigation for TAMIS-TME: opening the gateway to frameless, image-guided abdominal and pelvic surgery [J]. Surg Endosc, 2015, 29(1): 207-211. DOI: 10.1007/s00464-014-3655-y.
[10] 康亮, 汪建平. 直肠癌经肛门全直肠系膜切除术的开展现状与注意事项[J].中华胃肠外科杂志, 2015, 18(5): 413-416. DOI: 10.3760/cma.j.issn.1671-0274.2015.05.002.
KANG L, WANG J P. Present conditions and problems of transanal total mesorectal excision in rectal cancer [J]. Chin J Gastrointest Surg, 2015,18(5):413-416.DOI: 10.3760/cma.j.issn.1671-0274.2015.05.002.
[11] VELTHUIS S, NIEUWENHUIS D H, RUIITER T E, et al. Transanal versus traditional laparoscopic total mesorectal excision for rectal carcinoma [J]. Surg Endosc, 2014, 28(12): 3494-3499. DOI: 10.1007/s00464-014-3636-1.
[12] CHOUILLARD E, CHAHINE E, KHOURY G, et al. NOTES total mesorectal excision (TME) for patients with rectal neoplasia: a preliminary experience [J]. Surg Endosc, 2014, 28(11): 3150-3157. DOI: 10.1007/s00464-014-3573-z.
[13] 徐建, 李钊, 李浩, 等. 腹腔镜直肠癌前切除术吻合口漏危险因素分析[J]. 临床外科杂志, 2015, 23(4): 266-268. DOI: 10.3969/j.issn.1005-6483.2015.04.008.
XU J, LI Z, LI H, et al. Analysis of risk factors of anastomotic leakage after laparoscopic assisted anterior resection for rectal cancer [J]. J Clin Surg, 2015, 23(4): 266-268. DOI: 10.3969/j.issn.1005-6483.2015.04.008.
[14] MARRA F, STEFFEN T, KALAK N, et al. Anastomotic leakage as a risk factor for the long-term outcome after curative resection of colon cancer [J]. Eur J Surg Oncol, 2009, 35(10): 1060-1064. DOI: 10.1016/j.ejso.2009.02.011.
[15] 李丹, 庄競, 刘永刚, 等. 老年直肠癌患者腹腔镜全直肠系膜切除术后吻合口瘘的相关因素[J]. 中国老年学杂志, 2015, 35(15): 4302-4304. DOI: 10.3969/j.issn.1005-9202.2015.15.089.
[16] 林广荣, 陈维荣. 直肠癌全系膜切除术后吻合口瘘危险因素的研究进展[J]. 医学综述, 2010, 16(6): 887-890. DOI: 10.3969/j.issn.1006-2084.2010.06.030.
LIN G R, CHEN W R. Analysis of risk factors for anstomotic failure after total mesorectal excision of rectal cancer [J]. Medical Recapitulate, 2010, 16(6): 887-890. DOI: 10.3969/j.issn.1006-2084.2010.06.030.
[17] 赵耀,唐晓军,张逖, 等. 腹腔镜手术对直肠癌患者腹腔及肠腔癌细胞脱落和生存期的影响[J]. 胃肠病学和肝病学杂志, 2016, 25(12): 1459-1462. DOI: 10.3969/j.issn.1006-5709.2016.12.046.
ZHAO Y, TANG X J, ZHANG D, et al. Effect of laparoscopy on the intraperitoneal and intraluminal exfoliated cancer cells and survival time in patients with rectal cancer [J]. Chin J Gastroenterol Hepatol, 2016, 25(12): 1459-1462. DOI: 10.3969/j.issn.1006-5709.2016.12.046
[18] 李明, 寇卫军, 寇明文, 等. 低位直肠癌前切除术后吻合口漏的相关危险因素分析[J]. 重庆医学, 2017, 46(36): 5123-5125. DOI: 10.3969/j.issn.1671-8348.2017.36.028.
LI M, KOU W J, KOU M W, et al. Analysis on related risk factors of anastomotic leakage after low rectal cancer resection operation [J]. Chongqing Medicine, 2017, 46(36): 5123-5125. DOI: 10.3969/j.issn.1671-8348.2017.36.028.

