定量CT检测分析老年腰椎间盘突出症与椎体骨密度的相关性
腰椎间盘突出症为临床常见病及多发病,以腰腿疼痛以及坐骨神经痛为主要表现[1]。目前临床对于腰椎间盘突出症的发病机制尚未完全明确。我国近年来人口老龄化问题的日益严峻,老年腰椎间盘突出症的患病人数呈明显增多趋势,进一步明确腰椎间盘突出症的发病机制对制定行之有效的防治措施至关重要。单位骨量减少、骨密度减低以及骨组织结构退化是骨质疏松症的主要病理特征,同时也是导致腰椎间盘突出症的常见影响因素[2]。而腰椎间盘突出症病人由于受到神经压迫,引起活动受限及强迫体位,也可对骨组织代谢产生影响,进而影响腰椎骨密度[3]。近年来,临床针对腰椎间盘突出症与腰椎骨密度的相关性研究较少[4]。为进一步探讨老年腰椎间盘突出症与椎体骨密度的相关性,本研究对我院收治的老年腰椎间盘突出症病人及健康老年体检者分别进行了骨密度定量CT(QCT)检测。现将结果报道如下。
1 资料与方法
1.1 一般资料 选取我院收治的125例老年腰椎间盘突出症病人作为研究对象,纳入标准:(1)符合腰椎间盘突出症诊断标准[5],并经MRI或CT等影像学检查确诊,症状表现为腰痛伴或不伴下肢放射痛;(2)年龄60~85岁,性别不限;(3)未合并可致骨质疏松的其他疾病。排除标准:(1)肿瘤、外伤等因素引起的椎体或椎间盘破坏;(2)合并慢性肝、肾功能障碍等可对骨代谢产生影响的疾病;(3)合并甲状腺及甲状旁腺疾病、糖尿病等可对骨代谢产生影响的内分泌疾病;(4)有重大骨科手术史、重大外伤史;(5)近6个月内应用过可影响骨代谢的药物,如糖皮质激素、性激素、钙剂、双磷酸盐类药物等;(6)依从性差。研究经医院伦理委员会批准,病人签署知情同意书。腰椎间盘突出症病人中,男86例,女39例,年龄60~85岁,平均(69.45±7.23)岁,病程1~10年,平均(6.23±2.13)年,体质量指数(BMI)21~28,平均25.23±3.12;另选取老年健康体检者125例作为对照,男83例,女42例,年龄60~85岁,平均(70.12±6.84)岁,BMI为22~28,平均25.04±2.85。2组性别、年龄、BMI比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 采取Senstion16 CT(德国西门子)进行QCT测量。病人取仰卧位,屈膝,尽可能减小腰椎前曲弧度,将标准体模放置在受测者腰椎下方,并与人体长轴相平行,腰背部应尽量紧贴体模,防止出现间隙。完成常规扫描后,进行QCT扫描,于腰椎侧位片定位,定位扫描线穿过L2~L4椎体中间层面,并平行于椎体上下缘。QCT具体检查方法为:采用羟磷灰石钙专用体模与骨密度测量分析软件对腰椎骨密度进行测量。参数设置为:电流125 mA,电压80 kV,层厚为10 mm,卷积核为80。将QCT测量所得数据传至Osteo CT分析软件进行分析,以椎体中央骨松质部分作为测量感兴趣区,注意避开骨岛、骨皮质、硬化区与椎后静脉入口部位骨小梁缺少区,测量L2~L4椎体骨密度,并计算出各椎体骨密度平均值、T值、Z值。变异系数为1.5%。由专人检查、分析以防误差。
1.3 骨质疏松诊断标准 根据2007年国际临床骨测量学会(ISCD)制定出QCT骨质疏松诊断标准[5],即骨密度正常为骨密度>120 mg/cm3;骨量减低为骨密度80~120 mg/cm3;骨质疏松为骨密度<80 mg/cm3,或T值<-3.4个标准差。

2 结果
2.1 不同性别腰椎间盘突出症与骨密度的关系 腰椎间盘突出症女性T值、Z值均明显低于男性(P<0.01),年龄、椎体骨密度均值与男性比较差异无统计学意义(P>0.05);健康体检组男性与女性年龄、椎体骨密度均值、T值、Z值比较差异无统计学意义(P>0.05)。不同性别腰椎间盘突出症组的椎体骨密度均值、T值、Z值均显著低于健康体检组(P<0.01)。见表1。
2.2 腰椎间盘突出症与健康体检组腰椎骨量减少和骨质疏松分布比较 腰椎间盘突出症组骨密度正常占比为54.40%,明显低于健康体检组(P<0.01);骨质疏松占比12.00%,显著高于健康体检组(P<0.01)。见表2。
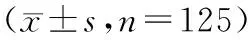
表1 腰椎间盘突出症与骨密度的关系
注:与本组女性比较,*P<0.05;与同性别健康体检组比较,△P<0.05,△△P<0.01
表2 腰椎间盘突出症与健康体检组腰椎骨量减少和骨质疏松分布比较(n,%,n=125)

组别正常骨量减少骨质疏松腰椎间盘突出症组68(54.40)42(33.60)15(12.00)健康体检组88(70.40)**35(28.00)2(1.60)**
注:与腰椎间盘突出症组比较,**P<0.01
3 讨论
老年腰椎间盘突出症的产生多是因椎间盘退行性改变所致,并受到年龄、遗传、长期机械压迫、营养代谢、生物力学改变等多种因素影响[6]。骨质疏松症是因骨密度下降、骨组织微结构破坏而引发的全身性骨代谢性疾病。由于骨质疏松和腰椎间盘退行性变均是与年龄增加有着密切联系的病理过程,故这二者之间可能存在相关性。尚伟等[7]的研究显示,腰椎间盘突出症病人的骨密度相对于无腰椎间盘突出症的同年龄段人群略有下降,而不管有无发生腰椎间盘突出症,随着年龄的增长,骨密度均显著下降。代永亮等[8]的研究还显示,腰椎间盘突出症病人的骨密度相对于健康对照组有下降,腰椎间盘突出症病人中,骨量减少与骨质疏松症占比相对于对照组有上升,但差异不明显。但其研究得出的重点是,腰椎间盘突出症病人椎间盘邻近两椎体间存在明显的骨密度差异,L5椎体骨密度明显高于L4,并由此指出,突出的椎间盘相邻椎体间骨密度的特殊差异可能是导致椎间盘突出的原因。
目前用于骨密度检测的方法主要包括双能X线、定量超声、QCT等。其中QCT可选择性地对松质骨的骨密度进行测量,这也是相对于其他检测方法最为突出的优势,通过选择性测量松质骨的骨密度能早期反映人体中骨矿含量的变化情况,故具有较高的敏感性[9]。QCT测量骨密度的数值采用T值与Z值表示,其中T值指的是和20岁相同性别健康者平均值相比的标准差,而Z值指的是和相同年龄相同性别健康者平均值相比的标准差,其中T值是骨质疏松症诊断最有意义的指标,Z值则可对骨质疏松严重程度做出有效反映[10]。使用QCT测量骨密度时,只需在已有的CT机基础上配上QCT测量体膜即可,故使用起来简单方便。本研究结果显示,腰椎间盘突出症组的椎体骨密度均值、T值、Z值均显著低于健康体检组。腰椎间盘突出症组骨密度正常占比明显低于健康体检组,骨质疏松占比则明显高于健康对照组。其原因主要是,腰椎间盘突出症病人由于神经压迫引发的疼痛感造成强迫体位及活动受限,由此可致局部骨组织代谢受到影响,造成失用性骨密度下降[11]。相反地,腰椎骨质疏松可致椎体滑脱、侧弯及不稳,可致局部应力异常升高,进而对椎间盘结构造成损伤,引起腰椎间盘突出症[12]。李树金等[13]通过对围绝经期妇女的腰椎体骨密度和腰椎间盘退变程度的相关性分析得出,腰椎体骨密度和腰椎间盘退变程度呈明显相关性,骨质疏松组的多个椎间盘退变以及中重度退变比例均明显高于骨量正常组与骨量减少组。其原因考虑与骨密度降低引起骨质变薄以及骨小梁数量减少等有关,骨脆性增加后可致腰椎软骨下骨板出现微小骨折,进而对椎间盘骨性终板中的营养通道产生影响,造成椎间盘退变的加快。由此可见,对于围绝经期妇女,应加强摄入钙质,减缓骨量的丢失,进而延缓腰椎间盘退行性变。
另外,本研究还显示,不管是否有腰椎间盘突出症,女性骨密度均较男性有明显下降,这与女性及男性的生理特征的差异直接相关。女性绝经后,体内雌激素水平下降引起骨量明显下降,而男性骨量下降则出现在40岁左右,但和女性不同的是,男性骨量下降速度缓慢。老年男性肌肉量相对于女性明显较高,因而男性骨密度要明显高于女性。瘦肉量与脂肪量影响骨密度也是基于性别与年龄的基础上的。李慧林等[14]的研究显示,老年女性的骨代谢水平要明显高于男性,骨代谢增加可致骨量丢失,故老年女性骨密度明显低于老年男性。
综上所述,老年腰椎间盘突出症与腰椎骨密度间存在密切的相关性,这二者间可能互相影响,互为因果,故对于老年人这一特殊群体,应注重摄入足够的钙质、维生素D,适当进行体育锻炼等,以提高骨密度[15],减少骨质疏松以及腰椎间盘突出症的发生。
[1] Weber KT, Alipui DO, Sison CP, et al. Serum levels of the proinflammatory cytokine interleukin-6 vary based on diagnoses in individuals with lumbar intervertebral disc diseases[J].Arthritis Res Ther, 2015, 18 (1): 1-14.
[2] Wade SW, Strader C, Fitzpatrick LA, et al. Estimating prevalence of osteoporosis: examples from industrialized countries[J]. Arch Osteoporos, 2014, 9: 182.
[3] 殷相姣,宫赫,王丽珍,等.椎间盘退行性变的影响因素及其相关形态结构变化的研究进展[J].生物医学工程与临床,2016,20(1):112-117.
[4] Kanterewicz E, Puigoriol E, Garcia-Barrionuevo J, et al. Prevalence of vertebral fractures and minor vertebral deformities evaluated by DXA-assisted vertebral fracture assessment (VFA) in a population-based study of postmenopausal women: the FRODOS study[J]. Osteoporos Int, 2014, 25 (5): 1455-1464.
[5] Engelke K, Adams JE, Armbrecht G, et al. Clinical use of quantitative computed tomography and peripheral quantitative computed tomography in the management of osteoporosis in adults: the 2007 ISCD Official Positions[J]. J Clin Densitom, 2008, 11 (1): 123-162.
[6] 赵海南,姚伟武,李晓庆,等.腰椎间盘突出症患者骨密度CT定量研究[J].中国医学计算机成像杂志,2013,19(2):160-162.
[7] 尚伟,李保庆,刘安龙,等.中老年女性腰椎间盘突出与骨质疏松的相关性[J].中国老年学杂志,2014,34(20):5881-5882.
[8] 代永亮,赵圆,刘文亚,等.运用定量CT对老年女性腰椎间盘突出症与椎体骨密度的相关性研究[J].中国骨质疏松杂志,2014,20(11):1317-1321.
[9] 王淑兰,张郡.北京地区正常成年女性定量CT骨密度测量与骨质疏松相关性分析[J].浙江预防医学,2016,28(4):421-423,432.
[10] Barnas U, Schmidt A, Seidl G, et al. A comparison of quantitative computed tomography and dual X-ray absorptiometry for evaluation of BMD in patients on chronic hemodialysis[J]. Am J Kidney Dis, 2001, 37 (6): 1247-1252.
[11] 郭炯炯,杨惠林,朱雪松,等.中国南方人群腰椎间盘退变的影像学和流行病学研究[J].中华骨科杂志,2014,34(5):546-552.
[12] 麦合木提江·穆海麦提,祝少博,李景峰,等.两种方法治疗骨质疏松性椎体压缩性骨折:安全与有效性的Meta分析[J].中国组织工程研究,2014,18(22):3551-3559.
[13] 李树金,张绍伟,吴晓冰,等.围绝经期妇女腰椎体骨密度与腰椎间盘退变程度的相关性分析[J].中国CT和MRI杂志,2014,12(4):83-85.
[14] 李慧林,朱汉民,程群,等.高龄老年男性和女性骨健康状况差异分析[J].中华骨质疏松和骨矿盐疾病杂志,2015,8(3):224-228.
[15] Briot K, Paternotte S, Kolta S, et al. Added value of trabecular bone score to bone mineral density for prediction of osteoporotic fractures in postmenopausal women: the OPUS study[J]. Bone, 2013, 57 (1): 232-236.

