抗VEGF药物与PRP联合治疗新生血管性青光眼的疗效分析
党峰涛
(河南省郑州市第二人民医院眼科 郑州450006)
新生血管性青光眼(Neovascular Glaucoma,NVG)亦称为“血管功能不全性青光眼”,是一种房角血管新生且伴虹膜红变的青光眼病[1]。视网膜缺血性病症是NVG的主要致病因素,视网膜组织血氧不足,对血管内皮生长因子(VEGF)产生刺激而异常分泌,造成房角、虹膜表层长出新血管,阻塞房水流通,闭合房角,致使眼压升高,引起眼痛,影响患者视力[2]。本研究旨在探讨NVG应用抗VEGF药物联合全视网膜光凝术(PRP)治疗的临床效果。现报道如下:
1 资料与方法
1.1 一般资料 选取我院2017年7月~2018年7月收治的124例NVG患者作为研究对象,根据治疗方案的不同分为对照组62例(63眼)和观察62例(64眼)。观察组男32例,女30例;年龄47~71岁,平均年龄(55.14±10.23)岁;病程 5~14 个月,平均病程(8.85±2.51)个月。对照组男33例,女29例;年龄 45~74岁,平均年龄(55.32±11.05)岁;病程6~13个月,平均病程(9.05±2.52)个月。两组一般资料比较,差异无统计学意义,P>0.05,具有可比性。本研究经过医院医学伦理委员会批准,所有患者均经裂隙灯、眼底照相、前房角镜等检查确诊,且自愿签署知情同意书,并排除有浅前房、增生眼病、眼部感染、眼部术史、本研究治疗药物过敏、屈光间质非透明、其他眼病等患者[3]。
1.2 治疗方法 对照组行PRP治疗:采用532 nm的氩绿激光仪,术日使用复方托吡卡胺滴眼液(国药准字H20055546)滴入术眼,待散瞳后,眼表滴入0.4%奥布卡因麻醉,将广角眼底接触镜置于术眼角膜,随后开始PRP治疗。光凝范围:视盘1.0~1.5 PD、黄斑上下血管弓周围,光凝径长:后极至赤道区100~300 μm、赤道及周围 300~500 μm,曝光时间:0.1~0.2 s,Ⅱ~Ⅲ级能量光斑,光斑间距即单个光斑径长,每次300~500点光凝,光斑总量1 500~2 500点,共治3~4次,每次间隔1周;术后眼滴普拉洛芬,4次/d,滴眼1周。观察组在对照组基础上联合抗VEGF药物治疗:左氧氟沙星滴眼液(国药准字H20103148)、妥布霉素地塞米松滴眼液(国药准字H20073641)滴入术眼,4 次 /d,连续 3 d;3 d 后予复方托吡卡胺滴术眼,待散瞳后,眼表滴入0.4%奥布卡因麻醉,消毒、铺巾,眼睑经开睑器撑开,在颞上方角膜缘后侧3.5 mm的睫状体平坦区,使用TB针头垂直刺入,再缓注雷珠单抗(注册证号S20181010)0.05 ml,针口用湿棉签按压1~2 min,妥布霉素地塞米松眼膏(国药准字H20020496)涂抹在结膜囊,包扎术眼,休息1周后继续PRP治疗。
1.3 观察指标与疗效标准 (1)观察两组临床疗效。疗效评价标准:视盘与视野损害无进展,眼压低于16 mm Hg,为显效;视盘与视野损害无进展,眼压下降至16~21 mm Hg,为有效;上述指标无变化或加重。总有效率=(显效+有效)/总例数×100%[4]。(2)观察两组治疗后视力情况变化。视力依据国际标准视力表测定,视力提升2行以上即提高,视力变化1行内即不变,视力下降2行以上即减退。(3)比较两组治疗后眼压、神经纤维层(RNFL)厚度、视野缺损值。(4)统计两组不良反应发生率。
1.4 统计学分析 数据处理采用SPSS21.0统计学软件,计量资料以(±s)表示,采用t检验,计数资料用率表示,采用χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组临床疗效比较 观察组治疗总有效率明显高于对照组,P<0.05,差异具有统计学意义。见表1。

表1 两组临床疗效比较[眼(%)]
2.2 两组视力情况比较 观察组治疗后视力提高率显著高于对照组,视力不变率及视力减退率低于对照组,P<0.05,差异具有统计学意义。见表2。
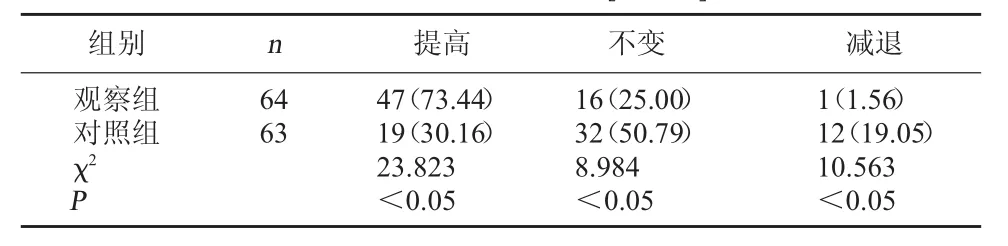
表2 两组视力情况比较[例(%)]
2.3 两组眼压、RNFL厚度、视野缺损值比较 观察组治疗后眼压、视野缺损值明显低于对照组,RNFL厚度高于对照组,P<0.05,差异具有统计学意义。见表3。
表3 两组眼压、RNFL厚度、视野缺损值比较(±s)
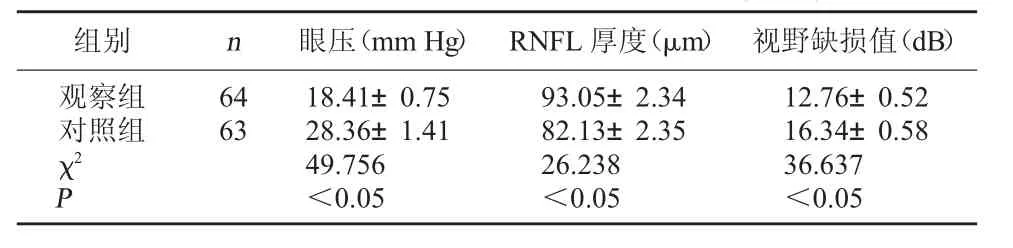
表3 两组眼压、RNFL厚度、视野缺损值比较(±s)
组别 n 眼压(mm Hg) RNFL厚度(μm) 视野缺损值(dB)观察组对照组χ2 P 64 63 18.41±0.75 28.36±1.41 49.756<0.05 93.05±2.34 82.13±2.35 26.238<0.05 12.76±0.52 16.34±0.58 36.637<0.05
2.4 两组不良反应发生率比较 治疗期间,观察组出现结膜水肿2眼、前房出血3眼、结膜下出血2眼,不良反应发生率为10.94%;对照组出现结膜水肿2眼、前房出血2眼、结膜下出血1眼,不良反应发生率为7.94%。两组不良反应发生率比较,差异无统计学意义,P>0.05。
3 讨论
NVG的病因复杂,主要与视网膜血氧缺失,继而刺激VEGF产生,致使新生血管形成有关。在NVG的病理过程中,VEGF发挥着至关重要的作用。若未及时纠正视网膜的血氧缺失状态,则新生血管会持续发展,引起房角、虹膜生成新血管,从而遮盖小梁网,造成房水通道闭塞,无法排出房水而增高眼压,患者表现出眼痛、流泪、畏光、视力减退等症状[5~8]。研究显示[9],激光光凝不但能增强尿激酶抑制剂阻止血管新生,还能损坏色素上皮组织,继而提高视网膜氧含量,恢复眼压,达到治疗目的。但是,PRP对屈光间质的清晰度较为严格,加上光凝起效缓慢,存在治疗时间窗,故新生血管在治疗期间易出现破裂,造成前房、玻璃体积血,影响疗效。由于NVG的发病多与VEGF有关,所以抗VEGF药物经玻璃体腔注射给药,被广泛用于黄斑水肿、糖尿病性视网膜病变等眼部疾病治疗中,且疗效显著。
本研究结果显示,观察组治疗总有效率明显高于对照组(P<0.05);观察组治疗后视力提高率显著高于对照组,视力不变率及视力减退率低于对照组(P<0.05);观察组治疗后眼压、视野缺损值明显低于对照组,RNFL厚度高于对照组(P<0.05);两组不良反应发生率比较,差异无统计学意义(P>0.05)。这与张磊等[10]研究结果相似,可见PRP与抗VEGF药物联合用于NVG治疗的效果显著,能降低患者眼压,改善视网膜神经纤维,促进视力恢复,安全性高。分析原因可能为:雷珠单抗是第二代衍生于抗VEGF抗体的单克隆抗体片段,对人体VEGF具靶向抑制,分子量小,穿透视网膜性能好,在玻璃体中有较高生物利用度,高度亲和VEGF,阻止其结合受体,阻碍血管新生,降低血管通透性,促进血-视网膜屏障的通透性调控,避免血管外渗,有效治愈NVG,现已成为眼科疾病常用治疗药物[11~12]。综上所述,新生血管性青光眼联合应用抗VEGF药物、PRP治疗的效果显著,安全性高。

