右美托咪定对神经外科手术患者全麻术后苏醒期躁动及血流动力学的影响
550002贵州省人民医院麻醉科,贵阳
神经外科手术患者常常为脑创伤、肿瘤等重症患者,这类患者对手术及麻醉的要求较高。患者在全麻苏醒期常常因为吸痰、气管导管、切口疼痛及导尿刺激等因素引起躁动。苏醒期躁动是麻醉苏醒期出现的定向障碍,可出现兴奋及躁动[1]。患者常常出现无意识的肢体动作、哭喊、妄想、非理性言语等。苏醒期躁动可导致患者血压及心率升高,进而引起颅内压升高及脑组织耗氧量的增加,进一步增加重脑出血的风险。因此,控制苏醒期躁动是预防神经外科术后并发症的有效方法[2]。目前临床上常用右美托咪定干预苏醒期躁动。右美托咪定是一种新型高选择性α2受体激动剂,对颅内静脉的收缩作用强于对颅内动脉的收缩作用,具有镇静、镇痛等优点,在不显著增加颅内血管阻力的同时降低颅内压。本研究采用右美托咪定预防神经外科手术术后躁动,并观察其对患者血流动力学的影响,探讨其有效性和安全性,现报告如下。

表1 两组苏醒期躁动发生情况比较[n(%)]
资料与方法
2016年1月-2017年12月收治神经外科手术患者94例,均给予全身麻醉。(1)入组标准:①根据美国麻醉医师协会(ASA)制定的标准、患者情况及手术危险性分级Ⅰ~Ⅱ级;②行颅脑外科手术治疗。(2)排除标准:①行出血性脑血管意外手术患者;②合并严重心、肝、肾功能不全及血液系统疾病患者;③合并精神疾病或长期服用大量镇静药物患者。根据随机数字表法将所有患者分为两组,每组47例。试验组男28例,女19例;年龄28~55岁,平均年龄(36.1±5.5)岁。对照组男29例,女18例;年龄27~54岁,平均年龄(37.2±5.9)岁。两组基线资料比较,差异无统计学意义(P>0.05)。
表2 两组观察指标比较(±s)

表2 两组观察指标比较(±s)
组别 苏醒时间(min) 拔管时间(min) 自主呼吸恢复时间(min) SAS评分(分) Ramsay评分(分) VAS评分(分)试验组(n=47) 17.4±3.2 24.9±7.4 13.2±5.4 4.1±0.5 3.5±0.2 1.7±0.3对照组(n=47) 17.1±3.5 25.4±8.2 13.8±4.8 5.9±0.4 1.7±0.3 4.3±0.6 P>0.05 >0.05 >0.05 <0.05 <0.05 <0.05
方法:两组进入手术室后均常规监测脉搏、心率、心电图、呼气末二氧化碳、血氧饱和度,局麻下行桡动脉穿刺置管测有创动脉血压。依次静脉注射咪达唑仑 0.1 mg/kg,舒芬太尼 0.5 μg/kg,维库溴铵0.1 mg/kg,丙泊酚2 mg/kg行麻醉诱导。气管插管后行间隙正压通气,呼吸频率10~12次/min,潮气量8~10 mL/kg,呼气末二氧化碳维持于33~37 mmHg。持续吸入0.8~1.5%七氟烷,靶控输入丙泊酚2 μg/mL,间断追加维库溴铵维持麻醉。试验组麻醉诱导前给予右美托咪定1 μg/kg,15 min内泵入,后持续以0.2~0.5 μg/(kg·h)泵入。对照组持续泵入相同剂量的生理盐水。手术结束前20 min停止泵入生理盐水和右美托咪定。术毕前10 min停七氟烷,术毕时停止泵入丙泊酚。术中如出现收缩压<90 mmHg,则及时静推间羟胺维持血压,心率<50次/min时,静推阿托品提升心率。术毕自主呼吸恢复好后拔管,维持面罩给氧,患者转入麻醉恢复室继续观察。
观察指标:记录两组苏醒时间、拔管时间、自主呼吸恢复时间。记录插管即刻(T1)、拔管即刻(T2)及拔管后5 min(T3)和拔管后10 min(T4)时的平均动脉血压(MAP)、心率(P),根据上述指标评价患者血流动力方面的情况。根据分级比较两组苏醒期躁动发生情况。
统计学处理:采用SPSS 19.0统计软件分析数据,计数资料组间比较采用χ2检验;计量资料采用(±s)表示,组间比较采用t检验。P<0.05表示差异有统计学意义。
结 果
试验组发生躁动7例,对照组发生躁动20例。试验组躁动发生率低于对照组,差异有统计学意义(P<0.05)。见表1。
两组苏醒时间、拔管时间和自主呼吸恢复时间比较,差异无统计学意义(P>0.05)。试验组SAS评分、Ramsay评分、VAS评分显著优于对照组,差异有统计学意义(P<0.05)。见表2。
表3 两组血流动力学指标比较(±s)
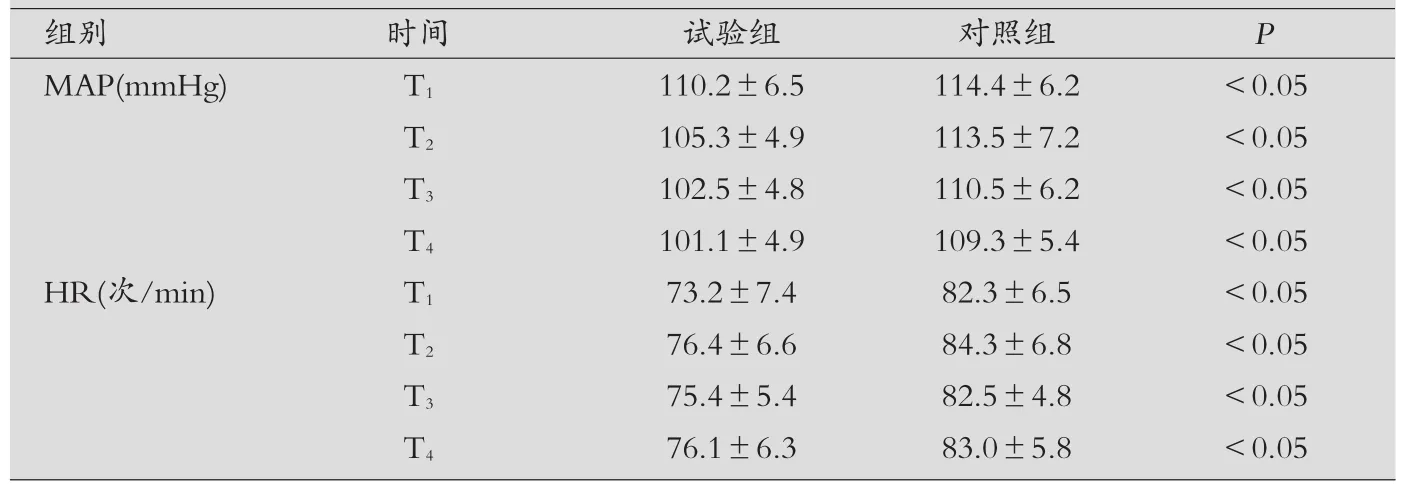
表3 两组血流动力学指标比较(±s)
组别 时间 试验组 对照组 P MAP(mmHg) T1 110.2±6.5 114.4±6.2 <0.05 T2 105.3±4.9 113.5±7.2 <0.05 T3 102.5±4.8 110.5±6.2 <0.05 T4 101.1±4.9 109.3±5.4 <0.05 HR(次/min) T1 73.2±7.4 82.3±6.5 <0.05 T2 76.4±6.6 84.3±6.8 <0.05 T3 75.4±5.4 82.5±4.8 <0.05 T4 76.1±6.3 83.0±5.8 <0.05
试验组平均动脉压及心率在4个时间点均显著优于对照组,差异有统计学意义(P<0.05)。见表3。
讨 论
全身麻醉患者麻醉苏醒期常出现躁动,以定向障碍、无理性言语、哭喊、妄想、肢体无意识动作等为主要表现,影响患者血压、颅内压及心率等,进而影响手术进程,是临床麻醉中常见的问题,可能对患者造成意外伤害。苏醒期躁动发病机制尚不明确,发生的诱因和影响因素较多,低氧血症、切口疼痛、不能耐受导管不适等可能会诱发术后躁动。全麻术后尽早停用麻醉药品,并给予患者适量抗肌松药及镇静、镇痛药可有效预防患者术后躁动。神经外科手术患者多为重症患者,对麻醉要求较高,微小的意外可能引起严重后果,因此预防术后苏醒期躁动的发生具有重要的临床意义[3]。
右美托咪定有比较特别的镇静机制,属肾上腺能受体激动剂,可经大脑蓝斑受体发挥抗焦虑和镇静作用,经脊髓分布的受体发挥镇痛作用,且可使机体应激反应弱化,呼吸抑制不明显。研究表明,心动过缓是右美托咪定的最常见不良反应。右美托咪定不增加患者的镇静时间,对于ICU需较长镇静时间的患者,相较ICU常用镇静药咪达唑仑,右美托咪定上述优点更为显著,两种药物有相似的镇静效果,但右美托咪定可缩短机械通气时间,减少心动过速次数,可促血压水平稳定,防范谵妄事件发生[4]。此外,右美托咪定无呼吸抑制作用,具有镇痛作用,起效、清除快,均可滴定,半衰期短,其在镇静的同时,可使定向力得到保持,血流动力学平稳,给药方便,药物反复应用无蓄积,可唤醒。
右美托咪定起效快,可滴定,无呼吸抑制作用,具有镇痛作用,且清除半衰期短[5],可保持患者的定向力,药物间的相互作用较小,反复使用无药物蓄积。与使用咪达唑仑镇静的ICU患者相比,使用右美托咪定镇静需进行较短的机械通气时间,发生心动过速、高血压、谵妄的次数更少,且可获得与咪达唑仑相似的镇静效果。本研究对右美托咪定对神经外科手术术后患者的躁动及血流动力学影响进行研究,发现右美托咪定组能够较对照组更有效地降低躁动的发生率,改善SAS评分、Ramsay评分、VAS评分,降低平均动脉压及心率。
综上所述,右美托咪定有利于维持全麻患者血流动力学的稳定,减轻患者手术时的应激反应,有效缓解术后疼痛及拔管时、拔管后躁动的发生,减少神经外科手术患者全麻苏醒期躁动的发生,值得临床推广及应用。

