动态心电图与彩超诊断心律失常和心肌缺血的价值比较
陈继生
随着社会经济水平的发展,社会生活节奏加快,饮食习惯及生活习惯改变,心律失常及心肌缺血发病率逐渐上升[1]。医学领域中检查及诊断心率失常及心肌缺血的手段越来越多,彩超和动态心电图(dynamic electrocardiogram,dECG)仍旧是无创、快速、基础、低廉的检查方式[2-3]。dECG含有的数字记录、调频系统、调幅技术提升了ST段移位记录的可靠性,同时智能分析提升了心律失常的准确性。本研究对比dECG与彩超在心律失常和心肌缺血诊断中的应用价值,具体如下。
1 资料与方法
1.1 纳入和排除标准
纳入标准:(1)自愿参与本研究并签署知情同意书;(2)接受冠状动脉造影、彩超及动态心电图检查;(3)临床资料完整。
排除标准:(1)近3个月内出现急性心肌梗死、心包炎、心肌炎、心房扑动、心脏瓣膜病、心房颤动、预激综合征或束支传导阻滞、肝肾功能障碍、甲状腺功能异常;(2)近1周内出现心绞痛发作;(3)服用β受体阻滞剂等影响ST位移的患者。
1.2 一般资料
共50例患者纳入本研究,纳入时间为2015年6月至2016年12月。50例患者中男29例,女21例;年龄54~79岁,平均(64.3±4.7)岁;高血压27例,扩张型心肌病13例,肺源性心脏病10例;合并肥胖13例,糖尿病11例,高血脂15例。
1.3 检查方法
彩超:仪器设备为ATL 3000彩色多普勒超声诊断仪,探头频率为2.0~7.5 MHz,叮嘱患者取左侧卧位,将彩超仪的探头频率调节至2.0~3.0 MHz,选择心尖四腔及五腔心切面、胸骨左缘的长轴切面等进行常规心脏扫查及取样,注意观察节段性室壁运动情况。心律失常:检查时将超声探头置于左缘第3~4肋间,于左心长轴切面经二尖瓣前叶或前后叶,选择M型取样线获取二尖瓣M型超声曲线。
dECG:酒精棉擦拭皮肤脂肪,避免皮肤过度干燥影响dECG监测结果,将加压肢体导联、肢体导联电极粘贴于患者体表相应位置,佩戴记录仪,叮嘱患者检查期间相关注意事项,确保检查结果的准确性,连续动态记录24 h后将记录卡数据导入计算机中,分析患者的心电活动情况,通过监测ST-T段变化判断是否出现心肌缺血及程度。记录房性早搏、室性早搏、心房颤动、心房扑动、左束支阻滞、右束支阻滞、房性逸搏等不同类型心律失常发生情况。
1.4 评价标准
1.4.1dECG 12导联下心肌缺血诊断标准[4]:① ST-T段抬高≥0.2 mV为变异型心绞痛;②ST段压低,相邻2个及以上导联ST段为水平型或下斜型压低≥0.1 mV(J点后80 ms),且至少持续1 min,两次发作时间间隔1 min以上。计算24 h内符合诊断标准的ST段压低最大幅度及ST压低时间。心律失常依据发作时心率、心律、持续时间、起止时间及临床症状诊断。
1.4.2彩超 心肌缺血[5]:阶段性室壁运动异常,包含运动减弱或消失、收缩期不同步、收缩期增厚率降低及反向运动等。心律失常:二尖瓣M型超声曲线与心律具有相同的周期性,比较舒张期及充盈期曲线变化,参考文献标准[6]诊断。
1.4.3冠状动脉造影 心肌缺血[7]:选择性冠状动脉造影,采用多体位投射,诊断标准:至少有1支主要冠状动脉或其主要分支内径狭窄≥50%。
1.4.4诊断价值 灵敏度=真阳性/(真阳性+假阴性)×100%;特异度=真阴性/(真阴性+假阳性)×100%;阳性预测值=真阳性/(真阳性+假阳性)×100%;阴性预测值=真阴性/(真阴性+假阴性)×100%;准确度=(真阳性+真阴性)/(真阳性+假阳性+假阴性+真阴性)×100%[8]。
1.5 统计学方法
采用SPSS 17.0统计学软件进行数据处理,计数资料以率(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 心律失常检出率
dECG对房性早搏的检出率高于彩超,差异有统计学意义(P<0.05)。见表1。
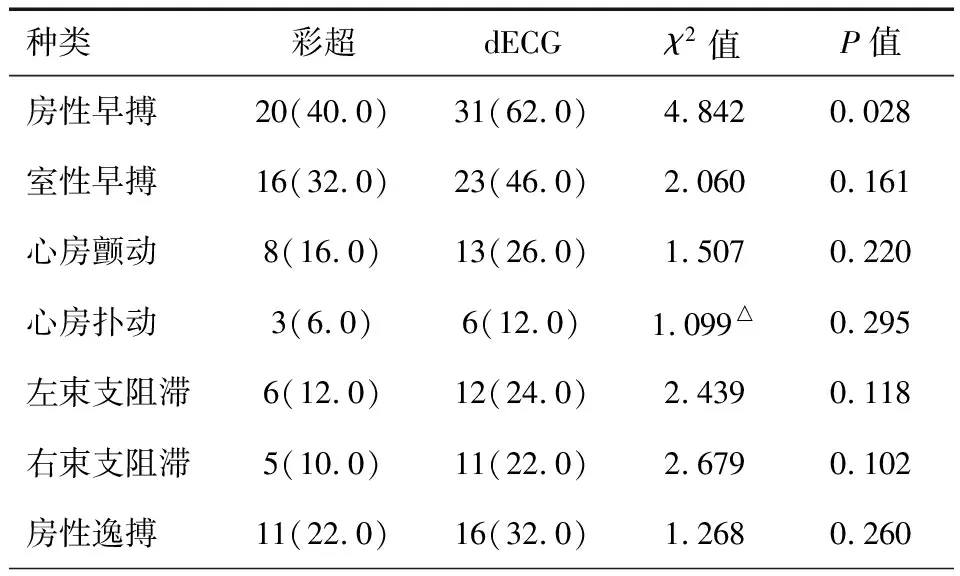
表1 dECG与彩超对心律失常的检出率比较[n(%)]
注:△校正的χ2检验
2.2 心肌缺血检出率
经冠状动脉造影检查确诊心肌缺血42例,dECG对心肌缺血的检出率为85.7%(36/42),彩超对心肌缺血的检出率为66.7%(28/42)。dECG对心肌缺血的检出率高于彩超,差异有统计学意义(χ2=4.200,P=0.040<0.05)。
2.3 心肌缺血诊断价值
dECG诊断心肌缺血的敏感度和准确度均高于彩超,差异有统计学意义(P<0.05)。见表2。
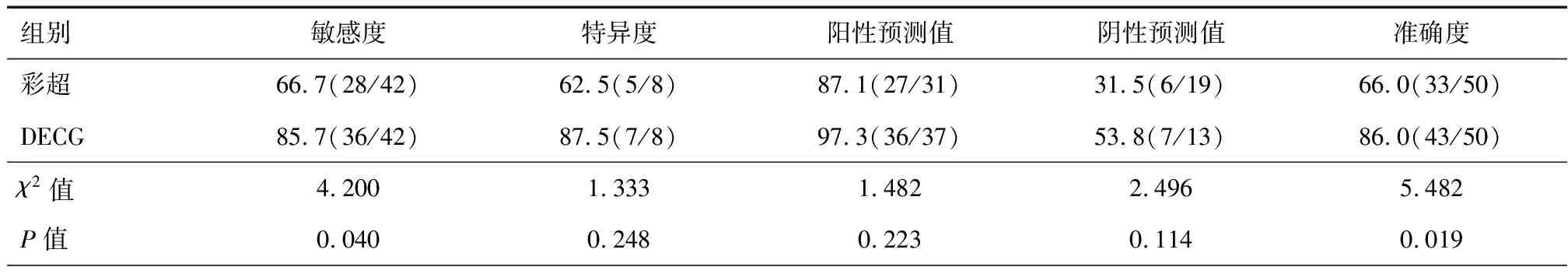
表2 dECG与彩超诊断心肌缺血的价值比较(%)
3 讨论
心律失常是器质性心脏病诱发的心脏活动规律异常表现,心肌缺血情况下将引起传导缓慢及复极不均匀,引发单向传导阻滞或折返运动,导致心律失常。房性心律失常及室性心律失常是最常见的类型[9]。本研究中患者经dECG检查,房性早搏占比为62.0%,室性早搏占比为46.0%。左右束阻滞可引发心脏活动规律的变化,其与室性、房性比较危害更大,死亡率更高[10]。冠心病患者左束支阻滞及右束支阻滞发生率为25.0%~40.0%[11-12],本研究中患者dECG检出率为24.0%和22.0%。本研究结果显示,dECG对房性早搏的检出率高于彩超组,说明与彩超相比,dECG对房性早搏有更高的诊断价值。两种检查方法对室性早搏、心房颤动、心房扑动、左束支阻滞、右束支阻滞、房性逸搏的检出率比较,差异无统计学意义(P>0.05),原因可能与本研究患者数量较小有关。dECG比彩超诊断心律失常价值更高的原因可能是心律失常程度较轻时,冠心病患者心脏血流动力学受影响较小,静息状态下血流量仍可基本维持在正常范围,经彩超监测二尖瓣M型超声曲线舒张期及充盈期高低点不明显,即使经验丰富的超声医师仍无法有效做出正确判断,因而心律不齐检出率较低,造成较高的假阳性及假阴性率。dECG具有多画面显示打印状态功能及自动检测功能,经24 h连续动态曲线图、趋势图及全览图可有效捕捉短暂性心律失常,在前期收缩、室速及室上速判断、差值及趋势判断方面有更高的准确度。谢金玉等[13]的研究发现dECG对心肌缺血,室性期前收缩二、三联律,房性期前收缩二、三联律,室性成对期前收缩,房性成对期前收缩,短阵室上性心动过速以及房室传导阻滞有较高的检出率,对各种心律失常有重要的诊断价值。Lee等[14]认为dECG对ST-T改变、房室传导阻滞及一过性心律失常等非持续性的异常表现有较高的检出率,对任何类型的心律失常均可做到定性及定量分析,一定程度上为诊断及判断疾病严重程度提供依据。
收缩期心室阶段峰值径向变化反映的是心肌在短轴方向上收缩运动的变形性,采用彩超显像技术测量收缩期径向应变值可了解心肌收缩径向运动及容量变化,可辅助判断ST-T改变。研究发现,38.6%的ST-T改变患者将伴有室壁波幅增高[15]。心肌缺血主要是在冠状动脉狭窄病变的基础上,活动负荷增加,导致心肌需氧量增加,引发心肌供氧-需氧量失衡,导致阶段性室壁运动异常,出现运动减弱或消失,收缩期不同步,甚至反向运动。研究发现,心电图检查诊断心肌缺血的价值要高于彩超[16]。原因可能为超声心动图主要依据室壁阶段运动异常诊断心肌缺血,而在静息状态下,早期冠心病患者的冠状动脉血流量仍旧可维持在正常范围,心肌缺血不明显,节段性室壁运动差异不明显,导致诊断的敏感度及准确度较低。本研究发现,dECG对心肌缺血的检出率高于彩超,dECG诊断心肌缺血的敏感度及准确度高于彩超,说明dECG对心肌缺血的诊断价值要高于彩超。本研究中dECG诊断心肌缺血的阴性预测值为53.8%,仍旧有46.2%的患者未能诊断。造成假阴性的原因可能有:①冠状动脉或其主要分支内径狭窄位于右冠中远端,左前降支的第1大对角支,对ST-T抬高及ST段压低最大幅度及ST压低时间影响不明显,记录的曲线图上幅度差异不大,引发漏诊;②冠状动脉或其主要分支侧支循环的建立可缓解冠状动脉狭窄引起的心肌缺血,改善狭窄动脉或主要分支的血流量灌注,造成假阴性;③单质病变或狭窄程度≥50%但<75%,假阴性率明显上升[16]。ST-T段变化是dECG诊断心肌缺血的重要标准。有研究将ST段上斜患者出现ST段下降≥0.15 mV作为心肌缺血的诊断标准,敏感度高达91.7%[17]。但该变化在dECG诊断时应注意原本出现ST段抬高情况下,当引发急性心肌缺血时,ST段可出现小幅度下降或回归至基线。
动态心电图对心律失常和心肌缺血的检出率均高于彩超,有显著优势,诊断准确率高,尤其适合短暂心肌缺血发作、一过性心率失常等静息状态下异常表现的诊断,且通过连续动态记录的方式可对任何类型的心律失常做到细致分析,有助于降低心律失常引发的猝死和对冠状动脉早期狭窄引起的心肌缺血的诊断,值得临床应用。

