不同胰岛素给药方法对糖尿病治疗的效果分析
滕叔恒

[摘要] 目的 比较不同胰岛素给药方法对糖尿病治疗的效果。方法 2016年7月—2017年7月将96例糖尿病患者作为研究对象,随机将所有患者分为试验组和对照组,各组人数均为48例,试验组和对照组分别用胰岛素泵、常规皮下注射方式给药,比较治疗结果,评价胰岛素泵给药方式的应用价值。 结果 治疗前,试验组FPG、2 hPG水平与对照组比较差异无统计学意义(P>0.05)。治疗后,试验组FPG、2 hPG水平均低于对照组,差异有统计学意义(P<0.05);试验组胰岛素使用总量、胰岛素日用量、血糖达标时间均低于对照组,差异有统计学意义(P<0.05);试验组低血糖发生率低于对照组,差异有统计学意义(P<0.05)。结论 对糖尿病患者应用胰岛素泵的效果较好,有较高的应用价值,值得临床推广采纳。
[关键词] 胰岛素泵;糖尿病;临床
[中图分类号] R587 [文献标识码] A [文章编号] 1672-4062(2017)09(a)-0064-02
糖尿病是临床上常见慢性病,是环境因素、微生物感染、免疫功能紊乱、遗传基因等多种因素导致患者机体内分泌代谢紊乱病。糖尿病患者胰岛素抵抗能力增大,胰岛功能降低,导致脂肪、碳水化合物、蛋白质代谢异常[1]。糖尿病患者高血糖状态容易引发多种并发症,严重影响患者身体健康,需要予以积极控制,因此,寻找理想控制血糖方法具有重要作用[2]。对此,该次研究主要针对不同胰岛素给药方法对糖尿病治疗的效果进行分析,研究对象为2016年7月—2017年7月入院的96例糖尿病患者,现报道如下。
1 资料与方法
1.1 一般资料
将96例糖尿病患者作为研究对象,入选标准:符合《中国糖尿病防治指南》相关诊断标准;研究期间未采用其他治疗方法;均签署《知情同意书》,且经医学伦理委员会审核同意。排除标准:精神疾病、严重重要器官器质性病变、恶性肿瘤等。用随机数表法对所有患者进行分配,分为试验组和对照组,各组人数均为48例。试验组:男25例,女23例,年龄49~78岁,平均年龄(56.48±10.77)岁,病程1~11年,平均病程(5.34±1.98)年,1型糖尿病、2型糖尿病分别为10例、38例。对照组:男27例,女21例,年龄47~76岁,平均年龄(55.32±10.65)岁,病程1~13年,平均病程(6.09±2.10)年,1型糖尿病、2型糖尿病分别为11例、37例。试验组、对照组在一般资料方面差异无统计学意义(P>0.05)。
1.2 治疗方法
对照组常规多次皮下注射胰岛素,药物为赖脯胰岛素注射液(J20140152),3餐前0.5 h给药,监测血糖。试验组采用胰岛素泵输注胰岛素,输注胰岛素0.5 U/(kg·d),进行治疗,患者开始应用胰岛素泵时,输注胰岛素0.5 U/(kg·d),其中,50%~60%胰岛素总量为基础量,40%~50%胰岛素总量为追加量,用胰岛素泵将基础量胰岛素连续性泵入患者机体内,追加量在进餐前30 min给药,对患者进行血糖监测,根据患者血糖变化情况合理调整胰岛素基础量和追加量。
1.3 观察指标
记录两组患者空腹血糖(FPG)、餐后2 h血糖(2 hPG)变化情况,记录患者胰岛素使用总量、胰岛素日用量、血糖达标时间、低血糖发生率。
1.4 统计方法
使用Excel对相关数据进行收集,并采用SPSS 18.0统计学软件对该数据进行分析,计数资料用χ2检验,用[n(%)]表示,计量资料用均数±标准差(x±s)表示,用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 血糖相关指标
治疗前,试验组FPG、2 hPG水平与对照组比较差异无统计学意义(P>0.05)。治疗后,试验组FPG、2 hPG水平均低于对照组,差异有统计学意义(P<0.05)。見表1。
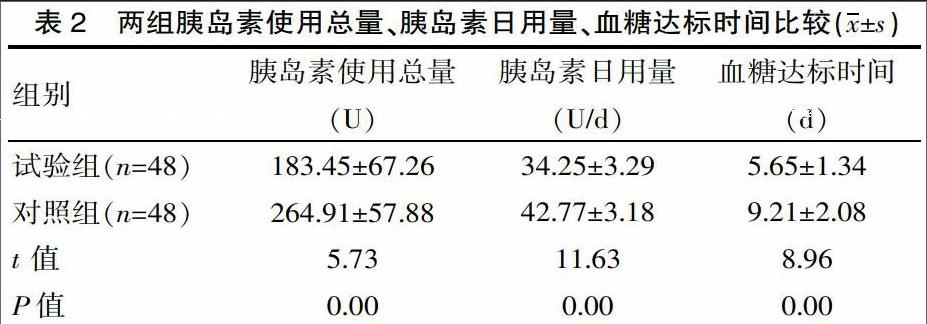
2.2 胰岛素使用情况
试验组胰岛素使用总量、胰岛素日用量、血糖达标时间均低于对照组,差异有统计学意义(P<0.05)。见表2。
2.3 低血糖发生率
试验组患者用药过程中,1例患者发生低血糖,发生率为2.83%,对照组7例发生低血糖,发生率14.58%。试验组低血糖发生率低于对照组,差异有统计学意义(χ2=4.91,P<0.05)。
3 讨论
近年来,随着人们生活方式、饮食习惯的改变,糖尿病发病率不断提高[3]。糖尿病是以高血糖为特点的代谢紊乱病,容易引发多种并发症,病情严重时会发生器官功能衰竭情况,因此,需要采取有效措施控制机体血糖水平,从而改善患者机体健康状况。胰岛素是蛋白质激素,主要来源于胰岛B细胞,能对机体内糖代谢进行调控,维持机体血糖稳定。注射胰岛素能有效控制血糖水平,能促进葡萄糖的利用以及葡萄糖的生成,从而降低糖尿病患者血糖水平。目前,临床上普遍使用皮下多次注射胰岛素的方式控制糖尿病患者血糖水平,获得的效果较理想。而随着医学的进步,临床上积极开展寻找更为理想胰岛素给药方式的研究,以期望进一步加强对患者血糖的控制,从而改善糖尿病患者身体状况。
该次研究中,治疗后,试验组FPG、2 hPG水平均低于对照组,差异有统计学意义(P<0.05)。说明与常规多次皮下注射胰岛素相比,胰岛素泵能更有效地控制糖尿病患者血糖水平。胰岛素泵能模拟生理胰岛素基础分泌,其持续、微量的给药方式能有效满足人体机体对胰岛素的需求。胰岛素泵给药时,每3~5 min分泌胰岛素,且胰岛素剂量有波峰、波谷,能使胰岛素给药更生理化。胰岛素泵三餐前追加剂量,能更好地控制血糖水平,能避免餐后血糖波动过大。该次研究中,试验组胰岛素使用总量、胰岛素日用量、血糖达标时间均低于对照组,差异有统计学意义(P<0.05)。说明胰岛素泵能有效减少胰岛素使用剂量。使用胰岛素泵时,无需每天多次给药,通过参照健康人群所需胰岛素剂量进行持续给药,能有效减少胰岛素使用剂量。胰岛素泵能减轻患者疼痛,有助于改善患者治疗依从性和生活质量。有研究指出,胰岛素泵的使用对改善胰岛功能、胰岛素抵抗、氧化应激反应等均有积极作用[4]。相关研究指出,夜间睡眠时,胰岛素泵的胰岛素给药量非常小,主要是维持胰岛素作用时间,能有效减少低血糖的发生。相关研究中,糖尿病患者使用胰岛素泵给药后,血糖达标时间为(5.58±0.05)d,而使用多次常规皮下注射给药糖尿病患者血糖达标时间为(8.88±0.06)d,差异有统计学意义(P<0.05),与该次研究结果一致[5]。该次研究中,试验组低血糖发生率低于对照组,差异有统计学意义(P<0.05),说明胰岛素泵能减少低血糖的发生。常规多次皮下注射胰岛素时,每次注射剂量相近,但是患者夜间机体所需要的胰岛素量并不大,导致机体内胰岛素过剩,会显著降低机体血糖水平,导致低血糖发生风险较高。而胰岛素泵给药方式更符合人体生理需求,夜间胰岛素泵给药量较少,从而能减少低血糖的发生。相关研究中,用胰岛素泵治疗糖尿病时,患者低血糖发生率为,比多次皮下注射胰岛素患者低血糖发生率低,差异有统计学意义(P<0.05),与该研究结论相符[6]。总之,对糖尿病患者应用胰岛素泵的效果较好,有较高的应用价值,值得临床推广采纳。
[参考文献]
[1] 周学灵.不同胰岛素给药方法对糖尿病酮症酸中毒及高渗性昏迷的疗效比较[J].中国药业,2015,25(17):125-126.
[2] 马淑华.不同胰岛素给药方法对糖尿病治疗的疗效差异分析[J].糖尿病新世界,2014,34(12):25.
[3] 吴双娟.不同胰岛素给药方法治疗糖尿病疗效对比观察[J].糖尿病新世界,2014,24(11):11-12.
[4] 张瑾,卢红.探讨不同胰岛素给药方法用于糖尿病患者治疗中的临床效果[J].糖尿病新世界,2016,19(6):91-92.
[5] 黄伟军,冯炎锋,吕伟垣,等.不同胰岛素给药方法治疗糖尿病酮症酸中毒的临床疗效比较[J].中国医药科学,2014,18(24):62-64.
[6] 李律秋.不同胰岛素给药方法治疗糖尿病效果对照分析[J].医学理论与实践,2016,29(18):3190-3192.endprint

