慢性酒精中毒性肝病干预治疗CDT及血清酶学临床分析
孙成山 曾显坤 党彤 孟宪梅
酒精性肝病是由人体长期大量饮酒进而导致患者肝脏呈现慢性中毒。临床上,酒精性肝病可分为四种:轻症酒精性肝病、酒精性肝硬化、酒精性肝炎以及酒精性脂肪肝,其主要的临床表现为脂肪肝、轻度肝损伤,严重者可导致酒精性肝炎、肝癌等,严重威胁人类的生命安全。严重酗酒会导致肝细胞坏死,造成患者出现肝功能衰竭,影响机体新陈代谢[1]。目前,我国内蒙古等地区,因为受到自然环境、气候以及地方文化的影响,患酒精性肝病的几率大幅度提高,严重影响人们的生活质量,威胁人们的生命安全。面对日渐增多的患者,医护工作人员应该客观、科学的告知患者过度酗酒的危害,使患者对酒精性肝炎的重视程度有所提高。酒精性脂肪肝的检验指标分别是谷氨酰转肽酶(GGT)、谷丙转氨酶(ALT)、平均红细胞体积(MCV)、缺糖转铁蛋白(CDT),但是以上4种检验指标均包含以下缺点:(1)目前,我国临床经常使用的检验指标在肝脏检验方面具有良好的特异性,但在具体运用中敏感度却较低,所以无法快速的对酒精进行判断[2]。(2)GGT、ALT、CDT、MCV四项指标水平在肝脏未受到酒精损伤前未产生具体变化,降低GGT、ALT、CDT、MCV检验指标的可行性[3]。(3)GGT、ALT、CDT、MCV检验指标具有较长的半衰期,从而在临床诊断中无法有效辨别疾病的程度[4]。近年来,我国的医疗科研研究人员在研究中发现,对酒精性肝病患者采用糖缺失性转铁蛋白诊断具有良好的诊断效果。文章主要研究酒精性肝病患者诊断指标在戒酒治疗前后的CDT、GGT、ALT和AST水平在不同时间段发生的变化趋势,具体内容如下。
1 资料与方法
1.1 一般资料
随机选用2012年1月—2017年8月门诊或住院酒精中毒性肝病患者106名,其中男105人,女1人,年龄20~65岁,平均年龄(45.6±1.3)岁。
1.2 诊断标准
1.2.1 纳入标准 (1)具有5年以上的饮酒史,经诊断所有患者中男性患者的乙醇含量为每天≥40 g,而女性患者的乙醇量为每天≥20 g;(2)患者连续2周的酗酒史,经诊断患者的乙醇含量为每天>80 g。在本次研究中必须注意遗传易感因素、性别等客观性因素对患者乙醇含量的影响。乙醇含量×饮酒量×0.8则为乙醇含量换算公式。
1.2.2 临床表现 本次研究中,所有患者所表现的临床症状均为非特异性,主要临床表现为:乏力、黄疸、食欲不振和右上腹胀痛等;当患者病情加重后,常伴有肝掌、神经性症状以及蜘蛛痣等。
1.2.3 诊断指标 本次研究的主要临床指标包括谷草转氨酶(AST)、谷丙转氨酶(ALT)、GGT、总胆红素DBIL(TBil)、凝血酶原时间(PT)、MCV和CDT等,观察各指标的临床变化。
1.2.4 肝脏B超或CT检查有典型表现。
1.2.5 排除嗜肝病毒现症感染以及药物、中毒性肝损伤和自身免疫性肝病等。
符合酒精性肝病诊断标准。诊断过程中患者的临床指标符合第1项,并伴有病毒性肝炎,则可诊断患者患有酒精性肝病伴病毒性肝炎。
1.3 方法
1.3.1 血标本的采集 使用无抗凝剂的真空管收集患者静脉血4 ml,测定前,将标本置于离心机中以3 500 r/min离心10 min,使用血清上机检测。
1.3.2 仪器和试剂 采用西门子公司BNII全自动蛋白分析仪以乳胶增强散射比浊法测定血清糖缺失转铁蛋白蛋白水平,试剂为上海晨易生物科技有限公司提供的人糖缺失性转铁蛋白(CDT)检测试剂盒。本次研究使用罗氏701全自动生化分析仪及仪器配套试剂检测患者的的GGT、AST和ALT。
1.3.3 治疗方法 复方甘草酸苷片(深圳健安药业有限公司)75 mg,每日3次,口服;益肝灵滴丸(烟台北方制药有限公司)40 mg,每日3次,口服;复合维生素(天津力生制药股份有限公司)B2片,每日3次,口服;分别于治疗前,治疗后2、4周检测肝功。
1.4 统计学方法
本次所有数据均采用SPSS17.0软件处理,计量资料用(均数±标准差)表示,采用t检验,P<0.05,差异有统计学意义。
2 结果
与治疗前相比,治疗2周后的血清酶学水平优于治疗前,差异有统计学意义(t=11.279 4、11.510 8、6.014 3、5.284 2、22.568 9,P<0.05),治疗后4周的血清酶水平优于治疗前,差异有统计学意义(t=16.022 9、14.126 2、8.270 2、5.985 4、15.491 3,P<0.05)。见表1。
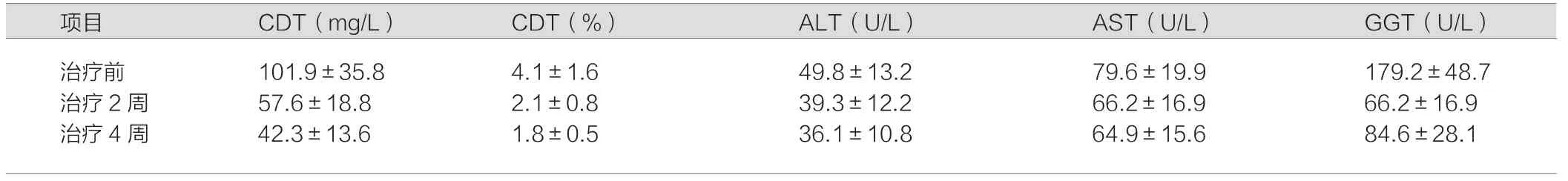
表1 106例慢性酒精中毒性肝病患者治疗前后的相关指标对比(n=106)
3 讨论
我国是有五千年文明史的古国,具有长远的酒文化。但随着人们生活水平的提高,慢性酒精中毒发生率日渐增高,严重威胁人们的生命安全。目前,慢性酒精中毒已经成为世界各国存在的一个普遍的问题。我国是酒的生产、消费的主要群体,尤其是东北、陕西、内蒙古、西藏、新疆等地区,由于受到地方文化、气候、自然环境等外界因素的影响,导致人们酗酒的情况较为严重。同时也导致慢性酒精中毒、酒精性肝硬化、酒精性脂肪肝等酒精性肝病的发生率大幅度提高。为解决这一问题,并找到科学的诊断指标,从而有效的诊断慢性酒精中毒的中毒程度,进而有效提升酒精中毒的提前干预、及时治疗的效果。
当酒精进入人体后,其浓度如果超过90%则会对肝脏新陈代谢产生影响,使人体脂肪和N-糖链高尔基氧化过程受到乙醇的干预,造成人体肝微管快速缩减,而转铁蛋白、肝细胞内蛋白质的合成也受到阻碍,使肝脏中出现脂肪储留现象,造成肝细胞脂肪变[5]。另外,长期酗酒会使人体患有酒精性糖尿病、酒精性肝病等疾病,其中酒精性肝病的发病率较高。相关研究发现,人体每天的饮酒量<80 g则会肝脏的损害较小;当人体连续11年以上饮酒量超过每天160 g,则会有25%的几率患肝硬化;而连续20年每天饮酒量超过210 g则会有50%的几率患肝硬化,严重威胁人们生命健康[6-7]。目前,我国酒精性肝病的临床诊断指标包含:MCV、AST、ALT、GGT等,其中ALT、AST在临床诊断中可显现酒精性肝病患者的肝损伤情况,但诊断指标常受到肝内、外等各类因素的干预和影响,所以ALD的诊断作用不显著[8]。诊断指标GGT在酒精性肝病临床诊断中可发挥一定作用,但其诊断结果的准确度却不高。目前,国际上酒精性肝病的常用诊断指标为CDT,其在临床诊断中具有特异性、灵敏性。医学研究发现,CDT指标在酒精性肝病诊断中作为生物标志物,可有效提高酒精滥用的检测准确性。但少数研究则发现,GGT指标对女性的敏感度更高,反而CDT指标在女性酒精性肝病诊断中的指标水平升高的幅度不显著。另外,CDT也用于戒酒治疗后复发、操持的有效检测指标。在检测过程中,患者接受治疗前后的CDT水平进行对比,其结果表现为下降30%,则表明患者已经成功戒酒;反之,当患者戒酒3周以后,其CDT水平升高30%,则表明患者酒瘾复发。
CDT是目前医学上评价饮酒状态的常用标志物,其具有较为灵敏的特异性和准确性。CDT在与其他肝脏酶标志物对比时发现,当患者肝脏出现病变时,CDT指标的特异性可以有效反应出人体酒精摄入量,其特异性优于其他肝脏酶。随着医疗科学的快速发展,CDT指标在酒精检测敏感性上也得到大幅度提升。CDT指标在司法检验和临床诊断领域均得到有效应用,但其仍然存在其他问题有待解决,如检验方式单一、确立检测标准化、肝脏疾病干扰因素等。另外,饮酒量、饮酒时间与CDT之间的效应关系也需进一步考证。酒精性肝病的生物标志物可分为两类,分别为:间接性、直接性。目前,酒精性肝病的传统诊断指标包含:ALT、MCV、AST、GGT,以上诊断指标均属于间接性标志物,但其常会受到多种外界因素影响,从而降低其诊断准确度、灵敏度。
综上所述,CDT是目前酒精性肝病的主流诊断指标,其也属于间接诊断指标,但其具有较高的灵敏性、特异性、准确性。
[1]李昆,刘炜.酒精性肝病合并慢性酒精中毒性脑病临床影像学特征分析 [J].浙江中西医结合杂志,2017,27(1): 48-51.
[2]杨海玉,刘勇.慢性酒精中毒性疾病与泛素-蛋白酶体途径异常调节的研究[J].南昌大学学报(医学版),2014,54(1): 81-84.
[3]邱萍,李相,孔德松,等.酒精性肝病发病机制研究的新进展[J].中国药理学通报,2014,30(2): 160-163.
[4]邹正升,赵军,王晓霞,等.住院的酒精性肝病患者临床疾病特点分析 [J].实用肝脏病杂志,2014,17(1): 26-29.
[5]高祀龙,刘颖,刘曼,等.酒精性肝病患者肠道菌群变化与肝功能的相关性研究 [J].广东医学,2017,38(16): 2484-2486.
[6]江必武,石拓,郭洁,等.酒精性肝病患者的肠道菌群与血清炎症因子表达的相关性分析 [J].广东医学,2017,38(6): 908-911.
[7]臧月,王生,刘楠,等.肠道菌群失调介导酒精性肝病发生发展的机制研究进展 [J].中国药理学通报,2016,32(4): 451-455.
[8]牛春红,刘斌焰,邢艳霞.芪叶保肝饮治疗酒精性肝病的远期疗效随访 [J].中国老年学杂志,2016,36(6): 1382-1384.

