树突状细胞与调节性T淋巴细胞在儿童再生障碍性贫血中的作用研究
刘志强 ,夏昱 ,陶敏 ,柯江维
再生障碍性贫血(AA)是一组由化学、物理、生物因素及不明原因引起的骨髓造血干细胞及造血微环境损害,骨髓造血功能低下及全血细胞减少的疾病。引起AA发生的确切原因尚不明了,目前越来越多的临床观察和实验研究表明,免疫系统紊乱在AA的发生、发展中起着重要的作用,第46届美国血液学年会明确提出AA是自身免疫性疾病,免疫异常表现在T淋巴细胞功能亢进[1]。DCs是适应性免疫的主要启动者,是体内最重要的专职抗原提呈细胞(APC),在免疫应答的诱导中具有独特的地位。Treg细胞是一种调节性的T细胞,其主要功能为抑制效应T细胞,维持免疫耐受,预防自身免疫性疾病发生。本研究采用流式细胞术分析AA患者外周血DCs和Treg细胞数量的变化及两者的相关性,为进一步探讨AA发病的免疫学机制提供新的思路。
1 材料与方法
1.1 标本来源 选取2013年1月至2017年4月期间我院血液科收治的初诊再生障碍性贫血患儿31例为病例组,其中男19例,女12例,年龄3至14岁,平均年龄8岁9个月。以上病例的诊断均参照国际再障诊断标准[2]。同期来我院门诊健康体检儿童26例为对照组,其中男15例,女11例,年龄4至13岁,平均年龄9岁1个月。两组间性别、年龄差异无统计学意义,具有可比性。
1.2 检测方法
1.2.1 标本采集 采集AA初诊患儿及健康对照组儿童静脉血lml,置含肝素抗凝管中,标本2h内检测。
1.2.2 淋巴细胞CD系列表达检测 每份待测标本分三管,相应取美国BD公司CD4-FITC、CD25-APC、CD127-PE,Lin2 (CD3、CD14、CD19、CD20、CD56)FITC 混 合 抗 体 ,HLA-DR-PerCP、CD11c-PE-cy7、CD123-APC鼠抗人荧光单克隆抗体10ml,加入肝素抗凝血100μl,混匀,室温避光孵育20min,分别加入1×红细胞裂解液1ml,室温避光放置 10min,1000r/min离心 5min, 弃上清液,用PBS洗涤2次,弃上清,加PBS 250μl悬浮细胞,上机检测。采用BD公司FACSCanto流式细胞仪检测,BD FACSDiva软件进行数据分析。
1.3 统计学处理 采用SPSS 13.0软件处理, 数据以均数±标准差(x±s)表示表示,组间均数比较采用配对和成组设计t检验,相关性分析应用Pearson检验,以P<0.05为差异有统计学意义。
2 结果
2.1 研究对象的相关信息
2.1 外周血DC1和DC2占淋巴细胞的百分比 本实验通过对儿童AA的研究亦发现AA患儿外周血DC1占淋巴细胞的百分比高于健康对照组,差异有统计学意义(P<0.01);而外周血 DC2 占淋巴细胞的百分比与健康对照组比较,差异无统计学意义(P>0.05)。 见表 1。
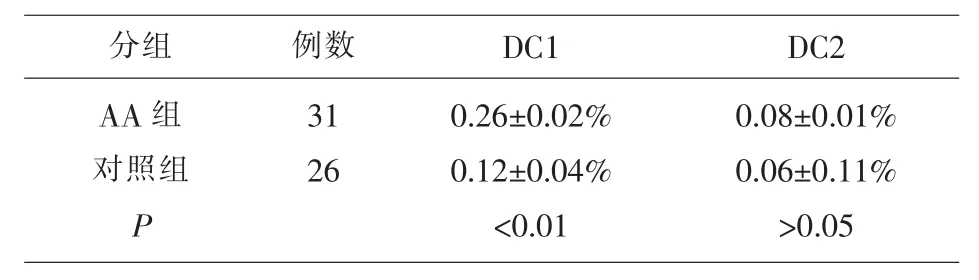
表1 外周血DC1和DC2占淋巴细胞的百分比
2.2 外周血Treg细胞占CD4+T细胞百分比 AA患儿外周血Treg细胞占CD4+T细胞百分比低于健康对照组,差异有统计学意义(P<0.01)。 见表 2。

表2 外周血Treg细胞占CD4+T细胞百分比
2.3 外周血DC1和Treg的相关性 分析显示AA组和对照组DC1和Treg细胞在数量上呈负相关。见表3。

表3 DC1和Treg细胞水平对比及相关性分析
3 讨论
目前认为T淋巴细胞异常活化、功能亢进不仅参与了儿童感染性疾病的发生、发展[3],亦是造成骨髓损伤、造血细胞凋亡及造血功能衰竭的主要原因。Treg细胞为CD4+T细胞的亚群,它们通过细胞间接触和分泌抑制性细胞因子(TGF-β、IL-10等)方式发挥抑制功能[4]。Treg细胞的抑制性功能在维持机体内环境稳定、诱导免疫耐受及防止AID的发生方面起着重要作用。有研究显示在急性白血病、特发性血小板减少性紫癜等血液系统疾病中存在Treg数量和功能的异常[5,6]。亦有研究表明,AA患者外周血也存在Treg数量和功能的异常。Solomou EE等[7]首次发现,确诊再障的患者外周血单个核细胞中Treg细胞数量减低;其中7例接受免疫抑制治疗后出现造血应答的患者中,有6例的Treg细胞数量和Foxp3表达水平相对未治疗前均轻微升高;而3例接受免疫抑制治疗达到完全缓解 (CR)的患者,Treg细胞数量较治疗前增加。王西阁等[8]研究也发现,急慢性AA患儿Treg细胞百分均低于对照组,与Solomou EE研究结果一至,且在SAA中Treg细胞比例进一步降低。在对获得性AA研究中发现,病例组与健康对照组相比CD4+CD25+T细胞、CD4+CD25+FOXP3+T细胞占CD4+T细胞百分比及其绝对值均明显降低,经免疫抑制治疗 (IST)3~6个月后Treg数量比治疗前有所提高[7]。提示CD4+CD25+FOXP3+Treg在绝大多数AA患者中都是降低的,随着IST有效,病情缓解,Treg数量上升。
本实验通过对儿童AA的研究亦发现AA患儿外周血Treg细胞占CD4+T细胞百分比低于健康对照组。Treg细胞是一类具有重要调节功能的T细胞亚群,具有免疫低反应性和免疫抑制性两大功能,其正常水平和功能的维持有助于免疫系统对自身抗原的刺激建立良好的耐受状态[9]。正常状态下,机体不存在自身免疫反应,最重要的原因就是Treg细胞的存在抑制了自身反应性T细胞的活化。由此推测Treg缺乏,自身反应性T细胞增加,机体免疫耐受被打破,启动自身免疫应答,免疫效应细胞增多,功能亢进,促进AA发生。
DCs是适应性免疫的主要启动者,是体内最重要的APC。DCs既能诱导有效的免疫应答,同时在诱导免疫耐受中也十分重要。根据来源不同,DC细胞可以分为DC1和DC2(mDC和pDC)。余诗炎等[10]研究发现结核性胸膜炎患者外周血中mDC比例显著高于对照组,胸腔积液中mDC比例高于外周血。重型AA患者的骨髓中,未成熟的和激活的DC1均明显增加,且两者比例失衡,促进Th0细胞向Th1型分化,使自身免疫耐受被打破、T细胞功能亢进而导致造血功能衰竭[11]。此外,还发现初发重型AA患者外周血中髓系DC前体(pDC1)显著增多,并且pDC1与淋巴细胞系DC前体(pDC2)比值明显失衡,与正常对照组存在差异;而在恢复期时上述指标下降,与正常对照组差异无统计学意义[12]。Liu等[13]采用蛋白质组学技术分析mDC蛋白表达,经质谱鉴定发现葡萄糖-6-磷酸脱氢酶(G-6-PD)和丙酮酸激酶M2型蛋白(PKM2)在初治SAA患者mDC中表达上调;其中PKM2在进一步鉴定中发现,无论是蛋白水平还是mRNA水平在SAA患者mDC内表达均明显增高。
本实验通过对儿童AA的研究亦发现AA患儿外周血DC1占淋巴细胞的百分比高于健康对照组,差异有统计学意义;外周血DC2占淋巴细胞的百分比与健康对照组比较,差异无统计学意义。DC1分泌白细胞介素-12(IL-12)使机体的免疫应答反应加剧,促使Th0向Th1细胞分化并促进Th1细胞分泌γ干扰素(IFN-γ),进一步加剧了机体的免疫应答反应,从而促进AA发生。DC2则分泌IL-4,使Th0向Th2细胞分化,但DC2主要与B淋巴细胞功能有关,具有一定的吞噬、摄取、加工抗原的能力,但抗原呈递能力低。由此可知,AA患者的DC亚群存在异常,其与激活Th1细胞相关的DC1明显增多相关。这表明AA患者骨髓中DC1处于功能亢进状态,可能是导致AA疫耐受被打破的重要因素。而抗原刺激则有可能是激活AA患者DC1,进而诱导免疫“瀑布”反应的始动因素。
本实验通过进一步研究还发现,AA组和对照组DC1和Treg细胞在数量上呈负相关。一般认为,DCs诱导产生效应性T细胞还是调节性T细胞在很大程度上取决于其成熟状态,即DCs/imDCs的比例[14]。有研究表明,来源胸腺的Treg细胞的产生,不需要和专门的DCs相互作用,而主要与胸腺内皮细胞和自身抗原有关[15]。亦有研究[16]认为AA患者骨髓中B淋巴细胞可以通过协同刺激因子影响Treg细胞导致T淋巴细胞异常活化,进而使骨髓造血功能衰竭。另外,调节性T细胞的产生依赖于所处的环境,在一定的环境下,T细胞遇到自身或外源抗原,由于DCs表面的协同刺激分子的表达改变或者细胞因子的格局变化亦可影响T细胞分化为调节性T细胞。有关DCs与Treg相互作用的分子机制还不很清楚,涉及的层面和环节非常复杂,还有待于进一步研究。

