经皮超声引导下射频消融治疗胃癌肝转移疗效分析
姜彬彬,张仲一,严 昆,杨 薇,吴 薇,李荣杰,陈敏华
(北京大学肿瘤医院暨北京市肿瘤防治研究所超声科 恶性肿瘤发病机制及转化研究教育部重点实验室,北京 100142)
胃癌是临床最常见的恶性肿瘤之一,每年全世界新增病例数约95万例,死亡数约70万例[1]。胃癌肝转移是胃癌的晚期阶段,也是导致患者死亡的重要原因之一,术后5年生存率为14%~30%[2-4],低于结直肠癌肝转移术后5年生存率(21%~58%)[5-6];且多数胃癌肝转移患者就诊时已伴有肝内多发转移、腹膜种植转移及肝外转移,手术切除率较低。射频消融(radiofrequency ablation, RFA)具有安全性高,创伤小、并发症少、可重复治疗等优势[7-8]。本研究探讨RFA疗效及预后因素。
1 资料与方法
1.1 一般资料 回顾性分析2000年1月—2016年7月于我院接受经皮超声引导下RFA治疗的61例胃癌肝转移患者临床资料,其中男50例,女5例,年龄27~78岁,平均(61.0±11.1)岁。纳入标准:①常规超声或CEUS可见肝转移灶;②肝内肿瘤未侵及邻近脏器;③肿瘤数目≤6个;④最大肿瘤最大径≤7 cm(5~7 cm为姑息治疗);⑤原发胃癌病变均经手术切除;⑥实验室检查血小板计数≥50×109/L,且凝血酶原时间活度≥50%。排除标准:①转移灶弥漫多发;②合并肝内外血管、胆管癌栓,肿瘤侵犯周围脏器;③不可纠正的凝血功能障碍;④急性感染状态,尤其是胆系感染;⑤心、肺、肝、肾等重要脏器功能衰竭。其中6例失访,最终55例纳入研究。所有胃癌原发病灶均经病理证实为腺癌。肝内病灶经病理或临床诊断为转移癌;其中同时性转移5例,异时性转移50例。26例RFA前伴有肝外器官转移,包括肺、骨、脑等。31例RFA后接受全身化疗。
1.2 仪器与方法 采用RITA 1500、Tyco Cool-tip或Olympus Celon POWER消融系统,超声引导设备为Aloka α-10或GE Logiq E9超声诊断仪,凸阵探头,频率3.5~4.0 MHz。所有RFA治疗均由具有5年以上操作经验的2名医师共同完成。超声引导下将射频电极刺达肿瘤部位,根据设定程序及方案消融肿瘤,确定消融范围完全覆盖肿瘤,并超出癌周至少0.5 cm。治疗过程中监测患者生命体征。治疗结束后,采用针道消融模式退出射频电极。
1.3 疗效评价及随访 RFA治疗后门诊随访观察,随访截至时间为2016年12月31日,共随访1~81个月,平均(21.76±17.48)个月。RFA治疗后1个月内行增强CT/MRI或CEUS评价疗效,此后2年每隔3个月、2年后每隔6个月行CEUS或增强CT/MR检查评价疗效,并复查肿瘤标记物等实验室检查。
疗效评价标准:肿瘤早期灭活,消融区完全覆盖原肿瘤部位且动脉期无强化(图1);肿瘤病灶残留,RFA治疗后1个月动脉期消融区域内或周围仍有异常强化病灶;肿瘤局部复发,肿瘤早期灭活后于消融区域周围或与消融区域相连处出现新发异常强化或廓清病灶(图2);肝内新生病灶,消融区以外区域新发异常强化灶。严重并发症指可能危及患者生命、需住院治疗或延长住院时间的并发症。
1.4 统计学分析 采用SPSS 19.0统计分析软件。以Kaplan-Meier法计算患者总体生存率,采用Log-rank检验行单因素分析,Cox风险模型行多因素分析。P<0.05为差异有统计学意义。
2 结果
55例共计102个病灶,最大径1.2~7.0 cm,平均(3.26±1.48)cm。50例病灶最大径<5 cm,共97个病灶;5例病灶最大径5~7 cm,共5个病灶。55例共接受72例次RFA治疗,RFA治疗后1个月肿瘤总体早期灭活率94.12%(96/102),肿瘤局部复发率15.69%(16/102),复发时间3~36个月,平均(9.75±9.57)个月。RFA治疗后肝内新生转移灶发生率52.73%(29/55),新生病灶发生时间1~33个月,平均(9.17±8.28)个月。患者生存期1~81个月,平均(21.76±17.48)个月。患者1、2、3、5年总体生存率分别为70.45%、42.90%、20.32%及10.16%。
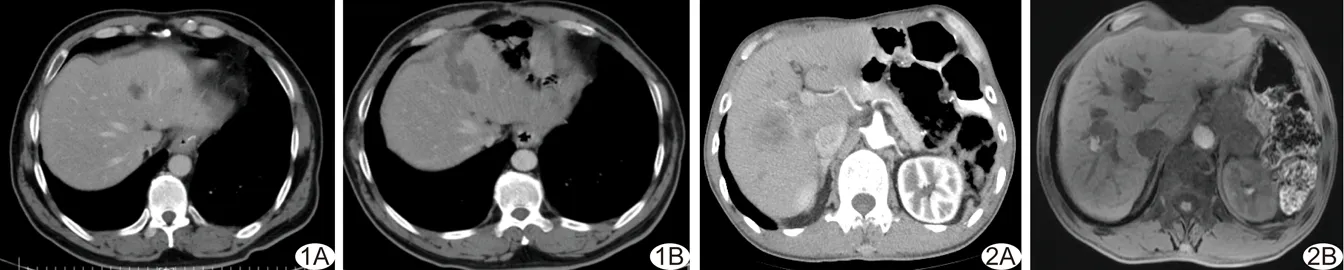
图1 患者男,52岁,胃癌3年 A.增强CT示肝转移灶位于S4段,考虑胃癌肝转移; B.RFA治疗后1个月,复查增强CT示S4段肝转移灶完全灭活,无强化 图2 患者男,58岁,胃癌2年 A.增强CT示肝转移灶位于S8段,考虑胃癌肝转移; B.RFA治疗后6个月,复查增强MRI示S8段肝转移灶残留,可见消融灶周围强化
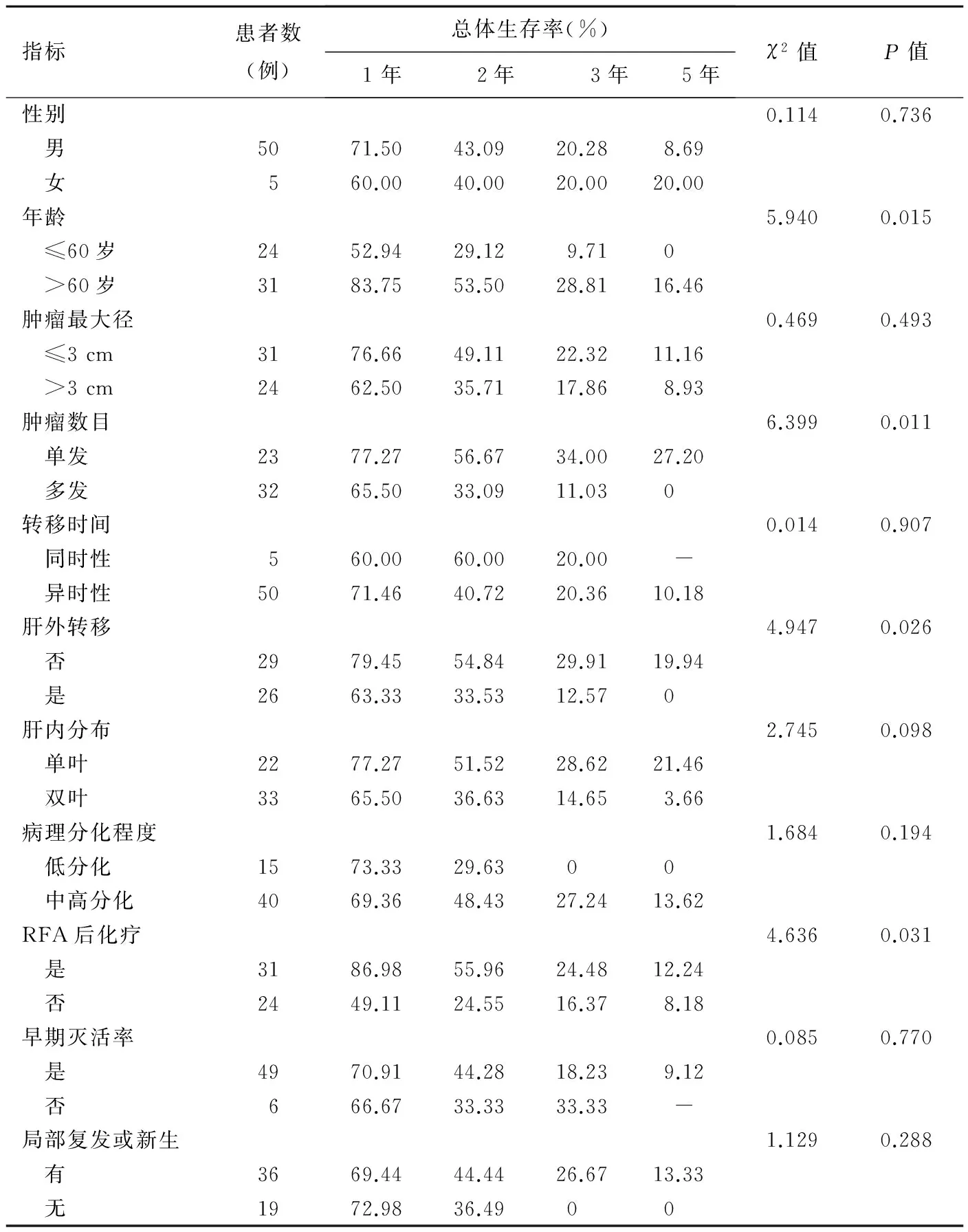
指标患者数(例)总体生存率(%)1年2年3年5年χ2值P值性别0.1140.736 男5071.5043.0920.288.69 女560.0040.0020.0020.00年龄5.9400.015 ≤60岁2452.9429.129.710 >60岁3183.7553.5028.8116.46肿瘤最大径0.4690.493 ≤3cm3176.6649.1122.3211.16 >3cm2462.5035.7117.868.93肿瘤数目6.3990.011 单发2377.2756.6734.0027.20 多发3265.5033.0911.030转移时间0.0140.907 同时性560.0060.0020.00- 异时性5071.4640.7220.3610.18肝外转移4.9470.026 否2979.4554.8429.9119.94 是2663.3333.5312.570肝内分布2.7450.098 单叶2277.2751.5228.6221.46 双叶3365.5036.6314.653.66病理分化程度1.6840.194 低分化1573.3329.6300 中高分化4069.3648.4327.2413.62RFA后化疗4.6360.031 是3186.9855.9624.4812.24 否2449.1124.5516.378.18早期灭活率0.0850.770 是4970.9144.2818.239.12 否666.6733.3333.33-局部复发或新生1.1290.288 有3669.4444.4426.6713.33 无1972.9836.4900
注:“-”为截止随访时间患者仍存活
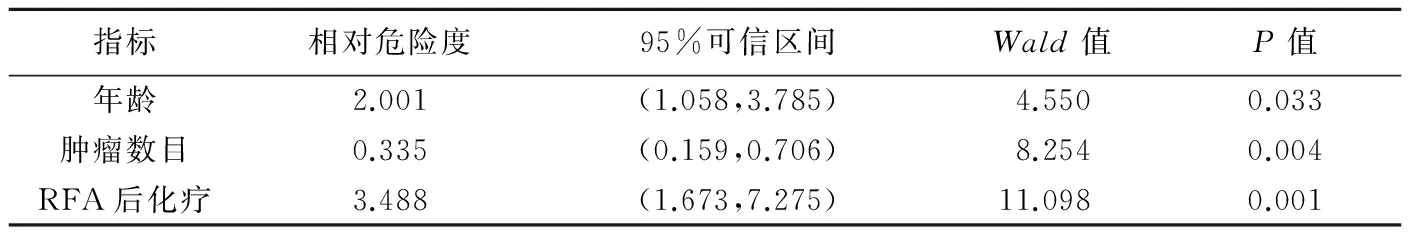
表2 影响胃癌肝转移患者RFA治疗后预后的多因素分析
患者性别、年龄、肝转移时间、是否伴有肝外转移、肿瘤数目、最大径、肝内分布及RFA后1个月肿瘤灭活情况与患者生存率的单因素分析结果见表1。单因素分析显示,年龄(P=0.015)、肿瘤数目(P=0.011)、RFA前是否有肝外转移(P=0.026)、RFA后是否化疗(P=0.031)是影响患者生存率的重要因素(图3~6)。多因素Cox分析显示,年龄(P=0.033)、肿瘤数目(P=0.004)及RFA后是否化疗(P=0.001)是影响预后的独立因素(表2)。
截至随访日期,10例存活,45例死亡。随访期间未发生RAF治疗相关性死亡。RFA治疗后严重并发症发生率为1.82%(1/55),1例肝门部转移癌RFA后肝内胆管扩张,患者出现黄疸,经皮胆管穿刺置管引流治疗后好转。
3 讨论
胃癌所致死亡率在男性癌症中占第3位,女性占第5位,多数患者被检出时已发生远处转移[9]。发生肝转移占5~14%[10],另有37%的患者在胃癌切除术后发生肝转移[11],胃癌肝转移是患者死亡的重要原因之一。
2016年美国国立综合癌症网络(National Comprehensive Cancer Network, NCCN)指南指出,化疗是晚期胃癌的首选治疗方案[12],但研究[13]发现胃癌肝转移单独化疗并未明显提高患者长期生存率。研究[14-15]报道,无论对于原发性肝癌还是肝转移癌,RFA均为一种安全、有效的治疗方式。RFA用于治疗结直肠癌肝转移的研究多见,Kwan等[16-18]采用RFA治疗结直肠癌肝转移,患者3年生存率40%~65%,5年生存率22%,总体生存时间37个月。聂勇等[19-20]分别采用RFA(RFA组)与手术治疗(手术组)结直肠癌肝转移患者,发现2组患者生存率比较差异无统计学意义。Lee等[8]发现患者接受手术治疗较RFA有更长生存期,但差异无统计学意义,提出胃癌肝转移患者在不适合手术治疗时,RFA是一种可选择的治疗方式。有研究[21-24]报道,胃癌肝转移患者经RFA治疗后3、5年生存率分别为5%~40%和0~16%。本组患者1、2、3、5年生存率70.45%、42.90%、20.32%、10.16%,与上述研究[21-24]结果相近。
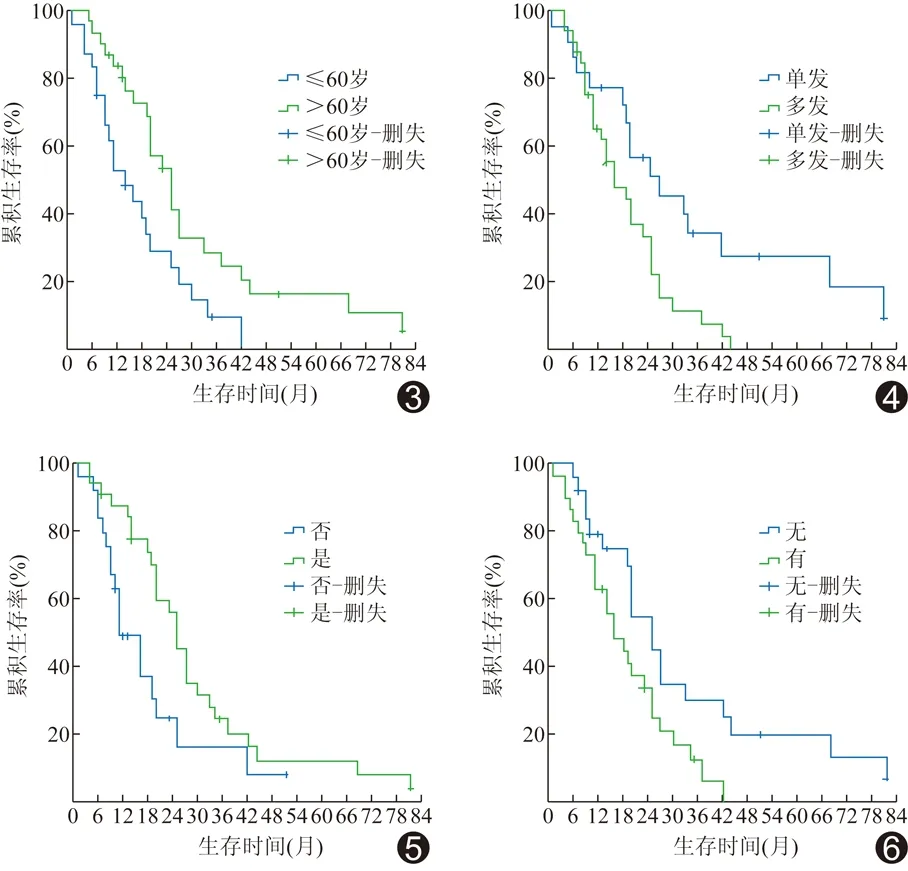
图3 不同年龄患者生存时间与生存率的关系 ≤60岁、>60岁胃癌肝转移患者RFA治疗后1、2、3、5年的生存率分别为52.94%、29.12%、9.71%、0和83.75%、53.50%、28.81%、16.46%(P=0.015) 图4 不同肿瘤数目患者生存时间与生存率的关系 单发与多发胃癌肝转移患者RFA治疗后1、2、3、5年生存率分别为77.27%、56.67%、34.00%、27.20%和65.50%、33.09%、11.03%、0(P=0.011) 图5 RFA后是否化疗患者生存时间与生存率的关系 RFA后化疗与不化疗的胃癌肝转移患者1、2、3、5年总体生存率分别为86.98%、55.96%、24.48%、12.24%和49.11%、24.55%、16.37%、8.18%(P=0.031) 图6 RFA前是否有肝外转移患者生存时间与生存率的关系 RFA治疗前有肝外转移与无肝外转移患者1、2、3、5年总体生存率分别为63.33%、33.53%、12.67%、0和79.45%、54.84%、29.91%、19.94%(P=0.026)
既往研究[25-27]报道,肿瘤数目、大小、位置、RFA前有无肝外转移是影响预后的重要因素。本研究发现年龄是影响预后的独立因素,年龄>60岁患者生存期更长,可能与年轻患者胃癌恶性程度高有关[28]。Chen等[21]认为胃癌单发转移比多发转移患者有更长生存期。本研究发现肝多发转移、RFA前肝外转移的患者生存率相对较低,可能与肿瘤数目多,播散范围广有关。肿瘤单发、最大径相对较小时可通过一次布针完成消融治疗;数量较多、最大径较大则需多次治疗或多次重叠布针治疗,才能达到毁损肿瘤的效果,预后相对较差[29]。既往研究[30-32]认为,RFA联合其他治疗效果优于单独RFA治疗,可针对残留病灶进一步治疗,减少复发,同时阻止病情恶化,提高长期生存率[33-34]。本组RFA术后联合化疗者1、2、3、5年生存率明显高于单独RFA治疗。
RFA常见并发症有出血、感染、胃肠穿孔、胆系并发症等[35-36],发生率较低。Kim等[37]采用RFA治疗7例胃癌肝转移患者,其中1例出现肝脓肿并发症。RFA术后并发症发生率明显低于手术治疗[38]。本组严重并发症发生率1.82%(1/55),未发生RAF治疗相关性死亡。
本研究的局限性:①为回顾性研究,且样本量较小;②随访时间较长,新的化疗方案有改善患者预后的潜在可能。
综上所述,RFA具有早期灭活率高、并发症少及安全性高等优势,患者年龄、肿瘤数目及RFA后是否化疗是影响预后的独立因素。
[1] Torre LA, Bray F, Siegel RL, et al. Global cancer statistics, 2012. CA Cancer J Clin, 2015,65(2):87-108.
[2] Liu Q, Bi JJ, Tian YT, et al. Outcome after simultaneous resection of gastric primary tumour and synchronous liver metastases: Survival analysis of a single-center experience in China. Asian Pac J Cancer Prev, 2015,16(4):1665-1669.
[3] Qiu JL, Deng MG, Li W, et al. Hepatic resection for synchronous hepatic metastasis from gastric cancer. Eur J Surg Oncol, 2013,39(7):694-700.
[4] Song A, Zhang X, Yu F, et al. Surgical resection for hepatic metastasis from gastric cancer: A multi-institution study. Oncotarget, 2017,8(41):71147-71153.
[5] Pulitano C, Bodingbauer M, Aldrighetti L, et al. Colorectal liver metastasis in the setting of lymph node metastasis: Defining the benefit of surgical resection. Ann Surg Oncol, 2012,19(2):435-442.
[6] 乔天宇,徐永鹏,关旭,等.结直肠癌肝转移的治疗及预后因素分析.中华胃肠外科杂志,2015,18(9):930-934.
[7] Dittmar Y, Altendorf-Hofmann A, Rauchfuss F, et al. Resection of liver metastases is beneficial in patients with gastric cancer: Report on 15 cases and review of literature. Gastric Cancer, 2012,15(2):131-136.
[8] Lee JW, Choi MH, Lee YJ, et al. Radiofrequency ablation for liver metastases in patients with gastric cancer as an alternative to hepatic resection. BMC Cancer, 2017,17(1):185.
[9] Shah MA, Kelsen DP. Gastric cancer: A primer on the epidemiology and biology of the disease and an overview of the medical management of advanced disease. J Natl Compr Canc Netw, 2010,8(4):437-447.
[10] Shin A, Kim J, Park S. Gastric cancer epidemiology in Korea. J Gastric Cancer, 2011,11(3):135-140.
[11] Saiura A, Umekita N, Inoue S, et al. Clinicopathological features and outcome of hepatic resection for liver metastasis from gastric cancer. Hepatogastroenterology, 2002,49(46):1062-1065.
[12] Ajani JA, D'Amico TA, Almhanna KA, et al. Gastric cancer, version 3.2016, NCCN clinical practice guidelines in oncology. J Natl Compr Canc Netw, 2016,14(10):1286-1312.
[13] Kataoka K, Kinoshita T, Moehler M, et al. Current management of liver metastases from gastric cancer: What is common practice? New challenge of EORTC and JCOG. Gastric Cancer, 2017,20(5):904-912.
[14] Buscarini E, Savoia A, Brambilla G, et al. Radiofrequency thermal ablation of liver tumors. Eur Radiol, 2005,15(5):884-894.
[15] 陈敏华,杨薇,严昆,等.应用射频消融法对肝肿瘤患者进行规范化治疗.中华医学杂志,2005,85(25):1741-1746.
[16] Kwan BY, Kielar AZ, El-Maraghi RH. Retrospective review of efficacy of radiofrequency ablation for treatment of colorectal cancer liver metastases from a Canadian perspective. Can Assoc Radiol J, 2014 65(1):77-85.
[17] Valls C, Ramos E, Leiva D, et al. Safety and efficacy of ultrasound-guided radiofrequency ablation of recurrent colorectal cancer liver metastases after hepatectomy. Scand J Surg, 2014,104(3):169-175.
[18] 张仲一,陈敏华,严昆,等.经皮超声引导下射频消融治疗结直肠癌肝转移疗效分析.中国医学影像技术,2015,31(8):1246-1250.
[19] 聂勇,杨绥冲,常浩生,等.射频消融与手术治疗结直肠癌肝转移疗效比较.肝胆胰外科杂志,2013,25(4):313-315.
[20] Hur H, Ko YT, Min BS, et al. Comparative study of resection and radiofrequency ablation in the treatment of solitary colorectal liver metastases. Am J Surg, 2009,197(6):728-736.
[21] Chen J, Tang Z, Dong X, et al. Radiofrequency ablation for liver metastasis from gastric cancer. EJSO, 2013,39(7):701-706.
[22] Kim HR, Cheon SH, Lee KH, et al. Efficacy and feasibility of radiofrequency ablation for liver metastases from gastric adenocarcinoma. Int J Hyperthermia, 2010,26(4):305-315.
[23] 蔡磊,李晓武,夏锋,等.射频消融治疗转移性肝癌的临床疗效.中华消化外科杂志,2014,13(3):190-193.
[24] Lee CW, Kim JH, Won HJ, et al. Percutaneous radiofrequency ablation of hepatic metastases from gastric adenocarcinoma after gastrectomy. J Vasc Interv Radiol, 2015,26(8):1172-1179.
[25] Hwang JE, Kim SH, Jin J, et al. Combination of percutaneous radiofrequency ablation and systemic chemotherapy are effective treatment modalities for metachronous liver metastases from gastric cancer. Clin Exp Metastasis, 2014,31(1):25-32.
[26] An JY, Kim JY, Choi MG, et al. Radiofrequency ablation for hepatic metastasis from gastric adenocarcinoma. Yonsei Med J, 2008,49(6):1046-1051.
[27] 郑志超,赵岩,于先强,等.胃癌肝转移术中射频消融治疗的临床意义.现代生物医学进展,2012,12(28):5467-5472.
[28] Chen YC, Fang WL, Wang RF, et al. Clinicopathological variation of lauren classification in gastric cancer. Pathol Oncol Res, 2016,22(1):197-202.
[29] Khlebnikov R, Muehl J. Effects of needle placement inaccuracies in hepatic radiofrequency tumor ablation. Conf Proc IEEE Eng Med Biol Soc, 2010,2010:716-721.
[30] 钱晓宇,孙元水,钱振渊,等.射频消融联合化疗治疗胃癌肝转移的临床应用.浙江实用医学,2014,19(6):405-406,437.
[31] Thamtorawat S, Rojwatcharapibarn S, Tongdee T, et al. The outcome of radiofrequency ablation of metastatic liver tumors. J Med Assoc Thai, 2016,99(4):424-432.
[32] 朱楠,鲁东,肖景坤,等.肝动脉化疗栓塞联合射频消融术治疗中晚期肝癌的疗效.中国介入影像与治疗学,2017,14(4):195-199.
[33] Shibata S, Toyoki Y, Akasaka H, et al. A case of metastatic liver tumor arising from gastric cancer resected after second-line chemotherapy. Gan To Kagaku Ryoho, 2014,41(12):2355-2357.
[34] Orditura, M, Galizia G, Sforza V, et al. Treatment of gastric cancer. World J Gastroenterol, 2014,20(7):1635-1649.
[35] 经翔,陈敏华.肝肿瘤热消融治疗并发症原因及其防治.中华医学杂志,2015,95(27):2147-2149.
[36] Livraghi T, Solbiati L, Meloni MF, et al. Treatment of focal liver tumors with percutaneous radio-frequency ablation: Complications encountered in a multicenter study. Radiology, 2003,226(2):441-451.
[37] Kim HO, Hwang SI, Hong HP, et al. Radiofrequency ablation for metachronous hepatic metastases from gastric cancer. Surg Laparosc Endosc Percutan Tech, 2009,19(3):208-212.
[38] Guner A, Son T, Cho I, et al. Liver-directed treatments for liver metastasis from gastric adenocarcinoma: Comparison between liver resection and radiofrequency ablation. Gastric Cancer, 2016,19(3):951-960.