腰椎退行性疾病患者腰椎融合术中应用新型可膨胀式椎间融合器的效果观察
梅继文,穆尚强
(吉林医药学院附属医院,吉林吉林132013)
腰椎退行性疾病患者腰椎融合术中应用新型可膨胀式椎间融合器的效果观察
梅继文,穆尚强
(吉林医药学院附属医院,吉林吉林132013)
目的探讨新型可膨胀式椎间融合器用于腰椎融合术治疗腰椎退行性疾病的效果。方法选择腰椎退行性疾病患者68例,随机分为观察组38例及对照组30例。两组均行腰椎融合术,观察组术中植入新型可膨胀式椎间融合器,对照组术中植入圆柱状螺纹融合器。记录两组手术时间及术中出血量,手术前及术后1、3、6个月评价Oswestry腰腿功能指数(ODI)及日本矫形科学学会(JOA)脊髓功能评分,术后6个月评价临床疗效并根据X线检查观察椎间融合情况。结果两组手术时间及术中出血量比较差异均无统计学意义(P均>0.05)。与同组术前比较,两组术后1、3、6个月ODI均降低,JOA脊髓功能评分均升高,且观察组术后3、6个月变化更明显(P均<0.05)。观察组及对照组总有效率分别为 97.3%、90.0%(P<0.05)。观察组坚固融合21例(55.3%)、可能融合17例(44.7%),对照组分别为14例(46.7%)、16例(54.3%),观察组坚固融合率高于对照组(P<0.05)。结论腰椎退行性疾病患者腰椎融合术中应用新型可膨胀式椎间融合器治疗及固定效果较好。
腰椎退行性变;新型可膨胀椎间融合器;圆柱状螺纹融合器
腰椎退行性疾病是临床常见的导致腰腿痛和神经功能障碍的一类疾病。单纯减压术、减压加腰椎融合术均为治疗腰椎退行性疾病的有效手段[1],其中脊柱椎间融合术的效果较为可靠[2,3]。椎间孔融合器目前广泛应用于腰椎融合术[4,5],能够维持椎间隙高度、恢复前中柱支撑、增加椎间孔容量、解除神经根压迫、防止椎间隙塌陷及假关节形成,在前屈和左右侧屈方向上可增加腰椎稳定性;但其不能增加后伸反向上的稳定性,且旋转方向上的稳定性也明显不足[6,7]。2015年6月~2016年6月,我们将自行研制的新型可膨胀式椎间融合器用于腰椎融合术中治疗腰椎退行性疾病,效果较好。现将结果报告如下。
1 资料与方法
1.1 临床资料 选择同期吉林医药学院附属医院骨科收治的腰椎退行性疾病患者68例,男56例、女12例;年龄29~65(44.2±5.3)岁;均经临床和影像学检查确诊,其中腰椎间盘突出症38例、腰椎滑脱(腰椎不稳)30例;病变节段:L4~L534例,L5~S134例。纳入标准:①腰腿痛6个月以上;②保守治疗无效;③椎间隙高度下降>30%;④存在不同程度与活动有关的腰痛、单侧或双下肢放射性疼痛、麻木等症状。排除标准:①合并任何骨质损伤性疾病;②椎间盘无法摘除;③合并心、脑、肺等重要脏器疾病;④合并精神疾病和认知功能障碍。将患者随机分为观察组38例及对照组30例,两组性别、年龄、疾病类型、病变节段均具有可比性。
1.2 手术方法 两组均行腰椎间盘突出髓核摘除椎间融合术。全身麻醉后取俯卧位,C型臂X线机定位。取失稳节段椎间隙体表对应处作后路正中切口约2 cm。依次切开皮肤、皮下组织,于骨膜下剥离棘突旁肌肉组织,暴露至需要融合节段的横突水平。对病变处椎管进行开窗、减压,摘除椎间盘,去除终板上的软骨层,切除上、下椎体后缘,使椎体间关节面变平。将切除的自体骨颗粒和适量同种异体骨颗粒剪成米粒大小植入病变椎间隙内,填充并压紧。植入椎间融合器,锁紧螺钉后进行节段间压缩,确切固定位于终板之间的植入物。观察组植入型号适合的新型可膨胀式椎间融合器(专利号:ZL201420074686.4),对照组植入型号适合的圆柱状螺纹融合器。C型臂X线机确认内固定及植入物位置满意后,放置引流管,逐层缝合切口。术后常规给予抗感染、脱水、营养神经药物治疗。术后2~3天戴外固定支具下地活动,3个月内限制弯腰及过度活动。术后3个月复查,结合影像学检查结果指导进一步功能锻炼。
1.3 相关指标观察 ①手术时间及术中出血量。②Oswestry腰腿功能指数(ODI)[8]:术前及术后1、3、6个月,计算两组ODI,ODI越高表明功能障碍越严重。③日本矫形科学学会(JOA)脊髓功能评分[9]:术前及术后1、3、6个月,计算两组JOA评分,分数越低表明功能障碍越明显。④临床疗效:根据两组治疗前及治疗6个月的JOA脊髓功能评分计算改善率,改善率=(治疗后评分-治疗前评分)/(29-治疗前评分)×100%。根据改善率评价临床疗效:改善率为100%定义为治愈,>60%为显效,25%~60%为有效,<25%为无效。以治愈、显效、有效计算总有效率。⑤椎间融合情况:两组术后6个月进行腰椎正侧位X线检查,观察植骨融合情况。参照Suk标准判断融合情况[10]。
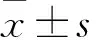
2 结果
2.1 两组手术时间及术中出血量比较 观察组与对照组手术时间分别为(172.5±28.4)、(168.5±30.6)min,术中出血量分别为(482.7±50.4)、(495.1±53.7)mL,两组比较差异均无统计学意义(P均>0.05)。
2.2 两组手术前后ODI及JOA脊髓功能评分比较 见表1。

表1 两组治疗前后ODI及JOA脊髓功能评分比较
注:与同组术前比较,*P<0.05;与对照组同时间点比较,#P<0.05。
2.3 两组总有效率比较 观察组治愈12例、显效19例、有效6例、无效1例,总有效率为 97.3%;对照组治愈8例、显效15例、有效4例、无效3例,总有效率为90.0%。两组总有效率比较P<0.05。
2.4 两组椎间融合情况比较 观察组坚固融合21例(55.3%)、可能融合17例(44.7%),对照组分别为14例(46.7%)、16例(54.3%),观察组坚固融合率高于对照组(P<0.05)。
3 讨论
20世纪70年代医学界开始将椎间融合器应用于腰椎退行性改变和腰椎不稳等疾病的治疗。椎间融合器的设计主要基于Bagby提出的“支撑-压缩稳定”原理[10,11]。近年来,多种不同形状和材料的椎间孔融合器逐渐应用于临床,其中以圆柱状螺纹融合器和箱形融合器最为常用[12,13]。两种融合器可增加前屈和左右侧屈方向上的腰椎稳定性,但不能增加后伸稳定性,且在旋转方向上的稳定性也明显不足[14~16]。
我们设计的新型可膨胀椎间融合器包括近似长方形的融合器主体、设置在融合器主体内部的膨胀锁、螺纹连接到膨胀锁的调节拉杆及锁帽。融合器主体由调节端头和膨胀部组成,膨胀部由开口状的上膨胀部和下膨胀部构成,其开口端具有植入端头。上膨胀部的上表面和下膨胀部的下表面分别具有与人体终板曲度相吻合的设有防滑齿的承重面,上下膨胀体的中央分别形成上下对应的植骨孔,膨胀部垂直于承重面的两个侧面分别形成弧形调节槽,弧形调节槽的内径从植入端头向调节端头呈阶梯状减小[6,17]。本研究结果显示,两组术后1、3、6个月ODI均较同组术前降低,JOA脊髓功能评分均较同组术前升高,但观察组术后3、6个月变化更明显;观察组术后6个月总有效率高于对照组。表明腰椎融合手术中应用新型椎间融合器的临床效果优于目前常用的圆柱状螺纹融合器。观察组术后6个月坚固融合率高于对照组,表明腰椎融合手术中应用新型椎间融合器的稳定性较好。分析原因可能是圆柱状螺纹融合器在侧屈方向稳定性较差,植入后可能在椎间隙内滚动,易产生假关节、翻转移位等并发症;而新型椎间融合器膨胀后其上下面能较好地与终板贴附,植入稳定性好,利于椎体骨性融合。腰椎融合手术中需注意:①手术过程需要在动态X线透视监测下完成;②融合器与上、下椎体骨面接触面积尽可能大,要求放置时的角度要偏大;③根据脊柱解剖力学理论,融合前柱更有利于脊柱的稳定性恢复,因此融合器植入后的位置以椎体前2/3为佳;④根据术前病变椎间隙的高度,选择合适的融合器,一般选择融合器直径比椎间隙大10%~20%。
综上所述,新型可膨胀式椎间融合器操作简便,用于腰椎融合术治疗腰椎退行性疾病效果较好。
[1] Farshad-Amacker NA, Hughes AP, Aichmair A, et al. Determinants of evolution of endplate and disc degeneration in the lumbar spine: a multifactorial perspective[J]. Eur Spine J, 2014,23(9):1863-1868.
[2] Wu WJ, Liang Y, Zhang XK, et al. Complications and clinical outcomes of minimally invasive transforaminal lumbar interbody fusion for the treatment of one- or two-level degenerative disc diseases of the lumbar spine in patients older than 65 years[J]. Chin Med J(Engl), 2012,125(14):2505-2510.
[3] Tsahtsarlis A, Wood M. Minimally invasive transforaminal lumber interbody fusion and degenerative lumbar spine disease[J]. Eur Spine J, 2012,21(11):2300-2305.
[4] 刘培盛,刘小臻,乔雪静,等.椎间融合器植入与单纯自体颗粒骨植骨治疗退变性腰椎管狭窄症的比较[J].中华医学杂志,2014,94(35):2731-2735.
[5] Mohammad-Shahi MH, Nikolaou VS, Giannitsios D, et al. The effect of angular mismatch between vertebral endplate and vertebral body replacement endplate on implant subsidence[J]. J Spinal Disord Tech, 2013,26(5):268-273.
[6] 王宇,穆尚强,梅继文,等.可膨胀椎间融合器治疗腰椎间盘轻度退变的有限元分析[J].吉林大学学报(医学版),2016,42(3):565-569.
[7] Siemionow K, Janusz P, Phillips FM, et al. Clinical and radiographic results of indirect decompression and posterior cervical fusion for single-level cervical radiculopathy using an expandable implant with 2-Year Follow-Up[J]. J Neurol Surg A Cent Eur Neurosurg, 2016,77(6):482-488.
[8] 刘绮,马超,伍少玲,等.Oswestry功能障碍指数评定慢性腰痛患者的效度分析[J].中国康复医学杂志,2010,25(3):228-231.
[9] Fukui M, Chiba K, Kawakami M, et al. JOA back pain evaluation questionnaire: initial report[J]. J Orthop Sci, 2007,12(5):443-450.
[10] Ducker TB. Horizontal intervertebral cage fusions[J]. J Spinal Disord, 2001,14(3):259.
[11] 李莹,曾昭峰,张春霖,等.可膨胀桥拱式椎间融合器的生物学特性[J].中国组织工程研究,2014,18(22):3593-3596.
[12] 阿尖措,王喜民,李占银,等.解剖型表面微孔钛合金椎间融合器的生物相容性[J].中国组织工程研究,2016,20(48):7185-7191.
[13] Wenger M. Monosegmental, degenerative, cervical discopathy treated by surgery with insertion of an intervertebral cage[J]. Rev Med Suisse Romande, 2002,122(7):351-353.
[14] 许艺荠,张雪松,孙太存,等.新型Zero-P与cage钛板椎间融合器修复颈椎病:早期稳定性对比[J].中国组织工程研究,2016,20(22):3227-3234.
[15] 张春霖,杨通宝,朱红鹤,等.比较两种前段膨胀椎间融合器在椎间盘镜下治疗腰椎不稳症的生物力学特点[J].中国组织工程研究,2012,16(9):1639-1642.
[16] Regev GJ, Haloman S, Chen L, et al. Incidence and prevention of intervertebral cage overhang with minimally invasive lateral approach fusions[J]. Spine (Phila Pa 1976), 2010,35(14):1406-1411.
[17] Sim HB, Murovic JA, Cho BY, et al. Biomechanical comparison of single-level posterior versus transforaminal lumbar interbody fusions with bilateral pedicle screw fixation: segmental stability and the effects on adjacent motion segments[J]. J Neurosurg Spine, 2010,12(6):700-708.
吉林省教育厅“十二五”科学技术研究项目(吉教科合字[2012]332)。
穆尚强(E-mail: 214145905@qq.com)
10.3969/j.issn.1002-266X.2017.48.014
R681.5
B
1002-266X(2017)48-0048-03
2017-05-21)

