冠心病三支病变不良预后患者临床特点与治疗策略分析*
刘 如, 许晶晶, 姜 琳, 许连军, 宋 莹, 王欢欢, 唐晓芳, 蒋 萍, 宋 雷, 袁晋青
中国医学科学院北京协和医学院阜外医院国家心脏病中心,北京 100037
冠心病三支病变不良预后患者临床特点与治疗策略分析*
刘 如, 许晶晶, 姜 琳, 许连军, 宋 莹, 王欢欢, 唐晓芳, 蒋 萍, 宋 雷, 袁晋青△
中国医学科学院北京协和医学院阜外医院国家心脏病中心,北京 100037
目的探讨冠心病三支病变(three-vessel disease,TVD)预后不良患者的临床特点,以及经皮冠状动脉介入术(PCI)、冠状动脉旁路移植术(CABG)和单纯药物治疗等3种治疗方式对远期预后的影响,以期为临床治疗策略提供参考。方法连续入组2004年4月至2011年2月在阜外医院入院的TVD患者8 943例。对所收集的TVD患者大样本随访得到的1年主要心脑血管不良事件(major adverse cardiovascular and cerebrovascular events,MACCE)组和非MACCE组进行临床因素和治疗策略对比分析。结果与非MACCE组相比,MACCE组年龄更大、心肾功能更差、合并症包括糖尿病、卒中等更多,冠脉病变更复杂。校正多因素后,血肌酐水平、出院带药阿司匹林独立影响MACCE。MACCE组和非MACCE组患者治疗策略存在明显差异(P<0.01)。MACCE组血运重建显著少于非MACCE组(64.9%vs.76.2%,P<0.01),其中PCI组间无差异(46.1%vs.46.2%,P=0.533);差异来自MACCE组CABG显著少于非MACCE组(18.8%vs.30.0%,P<0.01),而单纯药物治疗显著多于非MACCE组(35.1%vs.23.8%,P<0.01)。结论肾功能和服用阿司匹林是TVD患者心脑血管不良事件的独立影响因素。非MACCE组患者血运重建要显著多于MACCE组患者。血运重建可能是改善TVD患者预后的重要因素。
冠心病; 三支病变; 主要心脑血管不良事件; 治疗策略
冠状动脉粥样硬化性心脏病(简称冠心病)(coronary artery disease,CAD)是常见的心血管疾病,严重危害人类的健康。2014年我国居民死因构成显示,城市和农村的心血管疾病(cardiovascular diseases,CVD)病死率均超过40%,平均为43%,居疾病死亡构成的首位。目前,我国每年因CVD死亡人数约370万,按该死亡人数测算,约每8.5秒便有1人死于CVD。此外,农村居民CVD病死率超过城市居民(44.06%vs.42.51%)[1]。
影响冠心病预后的临床因素众多。临床病史、生化标志物、冠脉病变特点是影响冠心病预后因素的三个重要方面,其中对冠心病各个亚人群预后具有独立预测作用的因子可建立评分系统[2-24]。用于预后评价的诸多评分系统即一组对该疾病预后具备独立预测价值的因子根据权重进行赋值,从而建立对该人群预后有较好预估价值的模型。那么在一个病种人群中,分析其临床特点,找到和不良预后有独立关联的临床因素并建立评分系统有着十分积极的意义。
治疗方式方面,与单纯药物治疗相比,冠状动脉旁路移植术(coronary artery bypass graft,CABG)和经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)均显著改善了冠心病患者的治疗效果及预后。早在1994年Yusuf等[25]学者完成一项回顾性研究,发现CABG的疗效优于单纯药物治疗。该研究纳入1972年至1984年7个随机对照研究的1 324例CABG治疗患者和1 325例药物治疗患者,结果显示:CABG组5、7、10年的死亡率显著低于药物治疗组,左主干组死亡率较单支/双支/三支病变组死亡率下降幅度更大。同时通过临床和血管造影危险因素分层发现,在低危组,CABG与药物治疗相比,使生存延长1.1个月,中危组延长5.0个月,高危组延长8.8个月。由此得出CABG治疗较药物治疗显著降低死亡率,尤其对于高危、中危的稳定型冠心病患者可延长生存期,在低危组两种治疗方法获益差异无统计学意义。2014年Windecker等[26]发表一份Meta分析共纳入93 000例来自100个临床试验的患者,以全因死亡作为一级终点,结果显示经皮穿刺冠状动脉腔内成形术(percutaneous transluminal coronary angioplasty,PTCA)、金属裸支架(bare-metal stents,BMS)、第1代药物洗脱支架(drug-eluting stents,DES)均未能显著降低死亡率,而新型的DES则有了质变。21个大规模临床试验随访27 000例患者,第2代DES较单纯最优药物治疗可降低稳定型冠心病患者全因死亡率达25%~35%,同时降低再次血运重建、再发心肌梗死和支架血栓形成的风险,获益接近CABG。第2代DES的有效性和安全性与支架结构设计、金属聚合体性质、药物涂层等多方面改进有关。
目前国际上关于大样本的冠心病三支病变预后相关因素的研究资料仍较少。本研究基于单中心、大样本、长期随访结果分析,探讨中国冠心病三支病变预后不良患者的临床特点,以及经皮冠状动脉介入术、冠状动脉旁路移植术和单纯药物治疗等3种治疗方式的有效性、安全性和对远期预后的影响,以期为临床治疗策略提供参考。
1 资料与方法
1.1 研究对象
连续入组2004年4月至2011年2月在中国医学科学院阜外医院入院的冠心病三支病变(three-vessel disease,TVD)患者8 943例。TVD定义为:冠状动脉造影提示3支冠状动脉主支均狭窄≥50%,包含左前降支(left anterior descending,LAD)、回旋支(left circumflex,LCX)和右冠状动脉(right coronary artery,RCA)。没有预设的排除条件。所有患者自愿接受临床随访,签署书面知情同意书。所有基线临床资料、冠状动脉介入操作过程及手术描述、随访资料记录于病历中,均收入数据库。SNYTAX积分由网站计算器计算(http://www.syntaxscore.com)。数据库的建立严格遵守Helsinki宣言,并通过阜外医院伦理委员会审查批准(批件号:2013-449)。
1.2 冠心病介入治疗和冠状动脉搭桥手术
根据临床症状和冠脉病变特征,兼顾患者意愿,进行PCI或CABG治疗。接受PCI治疗的患者术前常规口服阿司匹林100 mg/d,氯吡格雷负荷量300 mg(少数予以600 mg),继之75 mg/d口服或累积口服剂量达300 mg,入院后继续75 mg/d口服。术后阿司匹林100 mg/d长期口服,氯吡格雷75 mg/d口服至少至支架术后12个月。进行冠状动脉造影检查之前,予肝素钠3 000 U经动脉鞘管或静脉注射,进行PCI之前,追加肝素钠用量至100 U/kg,70岁以上老年患者予50~70 U/kg完整剂量肝素钠,以降低出血风险;如果介入治疗时间超过1 h,则继续追加1 000 U肝素钠。冠状动脉造影检查结果由经验丰富的术者进行判读。左冠状动脉主干、左冠状动脉前降支、左冠状动脉回旋支、右冠状动脉以及上述血管主要分支的狭窄程度超过50%定义为冠状动脉狭窄病变,狭窄程度超过70%为置入冠状动脉支架适应证。接受冠状动脉搭桥的患者,常规应用乳内动脉作为前降支动脉桥。体外循环或非体外循环手术由血管条件及是否完全血运重建决定。兼顾手术风险和患者意愿,不接受PCI或CABG的患者单纯接受药物治疗。全部患者均依据指南接受个体化的药物治疗,包括硝酸酯类、阿司匹林、氯吡格雷、他汀类、β受体阻滞剂、钙离子拮抗剂、血管紧张素转化酶抑制剂(ACEI)/血管紧张素Ⅱ受体拮抗剂(ARB)以最佳用法用量构成长期二级预防的处方。
1.3 随访和终点事件
主要终点事件定义为复合终点主要心脑血管不良事件(major adverse cardiovascular and cerebrovascular events,MACCE),包括全因死亡、心肌梗死、卒中、再次血运重建、再入院;次要终点事件定义为其中各个分终点事件。平均随访6.6年,7 140例(79.8%)完成了全部随访,本研究取1年随访结果。血管造影实施后进行系统性随访,院内事件来自病历记录,长期随访表以电话、随访信和访视3种方式来完成填写。由独立的内科医师组进行随访事件的审核。
1.4 统计学方法
采用Excel 2010、统计软件SPSS 22.0对数据进行处理。分类变量以百分比表示,符合正态分布的连续变量计算均数、标准差。分类变量组间比较采用似然比卡方检验或Fisher精确概率检验进行分析,连续变量组间比较采用成组t检验或Wilcoxon秩和检验进行分析。多因素Logistics回归分析将基线分析组间差异P<0.05和有重要临床意义的因素列入协变量,得到校正比值比(OR)和95%可信区间(CI)。以P<0.05为差异有统计学意义。
2 结果
2.1 MACCE和非MACCE组基线因素比较
与非MACCE组相比,MACCE组患者年龄更大[(62.56±10.24)岁vs.(60.90±9.93)岁,P<0.01],合并冠心病危险因素(糖尿病、高脂血症)和卒中更多(均P<0.05)。此外,LVEF、血肌酐、出院带药阿司匹林、他汀、β受体阻滞剂及硝酸酯组间差异均有统计学意义(均P<0.05)。同时,与非MACCE组相比,MACCE组患者术前SNYTAX积分更高[(27.03±9.74)vs.(25.87±10.52),P=0.002]。见表1。因两组样本量差异大,故以年龄、性别匹配两组数据,匹配后分析两组基线资料,结果示:与非MACCE组相比,MACCE组患者既往有血运重建史(P=0.003)和卒中史(P=0.006)者更多,血肌酐水平更高(P<0.01),同时,组间糖化血红蛋白水平、出院带药阿司匹林、他汀、β受体阻滞剂和硝酸酯差异均有统计学意义(均P<0.05),见表2。

表1 TVD患者心脑血管不良事件组和非事件组的临床因素分析Table 1 Comparison of clinical characteristics between MACCE group and non-MACCE group (±s)
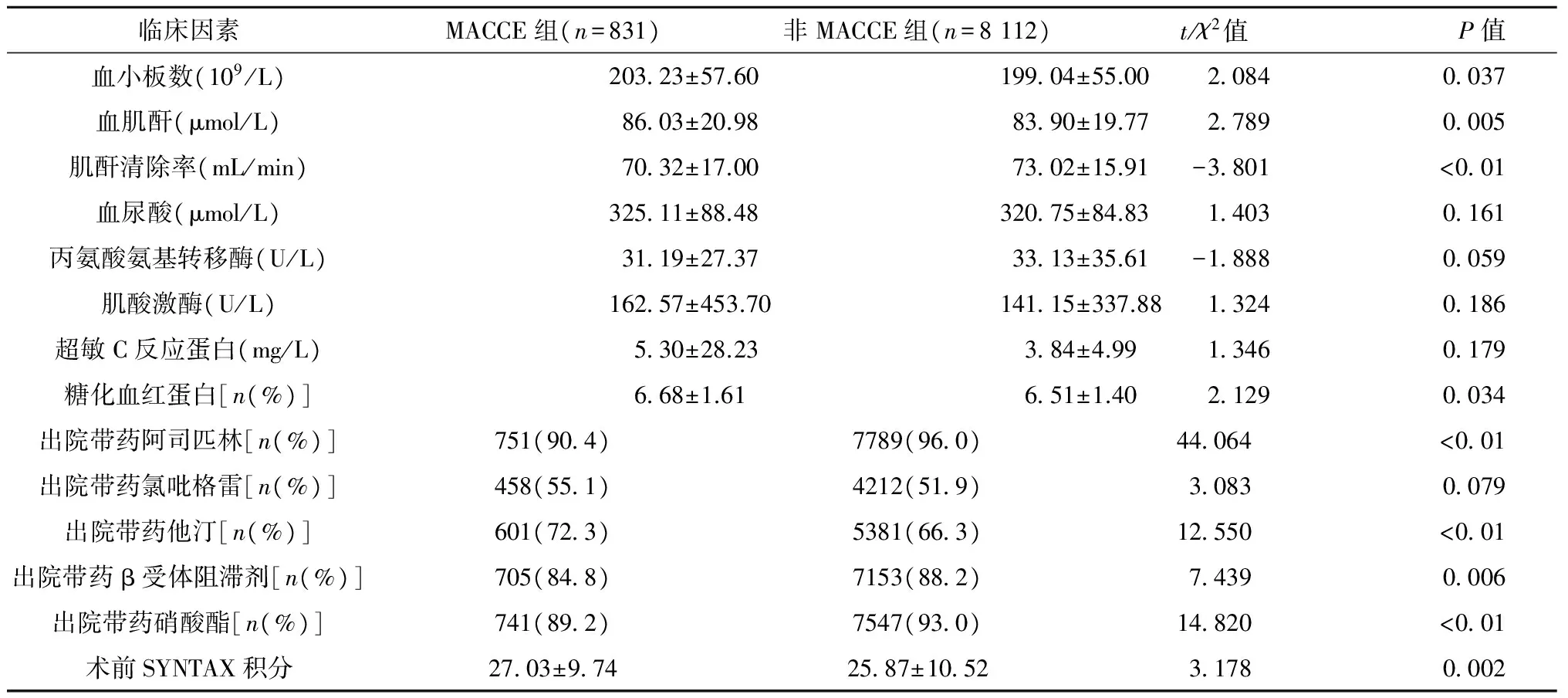
续表1
既往CABG史的患者术前SYNTAX积分记为-1,既往完全血运重建的患者术前SYNTAX积分记为0,将0和-1设为缺失,得到MACCE组802例,非MACCE组7866例。

表2 经年龄、性别匹配后TVD患者心脑血管不良事件组和非事件组临床因素分析Table 2 Comparison of clinical characteristics between MACCE group and non-MACCE group after matching by age and sex (±s)
2.2 MACCE组和非MACCE组患者治疗策略分析
MACCE组和非MACCE组患者治疗策略存在明显差异。其中行PCI者两组差异无统计学意义(46.1%vs.46.2%,P=0.533);MACCE组CABG显著少于非MACCE组(18.8%vs.30.0%,P<0.01),而单纯药物治疗显著多于非MACCE组(35.1%vs.23.8%,P<0.01)。
2.3 与MACCE相关临床因素的多因素分析
将表2中有显著差异和重要临床意义的因素列入协变量,行全因素Logistic回归分析,结果发现校正可能的混杂因素后,血肌酐、带药阿司匹林和他汀是TVD患者心脑血管不良事件的独立影响因素,见表3。带药氯吡格雷、卒中史组间差异无统计学意义(均P>0.05)。血肌酐升高为危险因素(OR=1.01,95%CI:1.01~1.02,P<0.01),阿司匹林为保护因素(OR=0.33,95%CI:0.19~0.57,P<0.01)。采用基于年龄、性别绝对匹配后的多因素条件Logistic逐步回归分析,血肌酐升高仍为危险因素(OR=1.01,95%CI:1.01~1.02,P<0.01),带药阿司匹林为保护因素(OR=0.32,95%CI:0.20~0.50,P<0.01)。全因素Logistic回归分析中,带药他汀为独立危险因素(OR=1.61,95%CI:1.24~2.09,P<0.01),和临床共识相左;采用Logistic逐步回归法,带药他汀仍为独立危险因素(OR=1.42,95%CI:1.13~1.79,P=0.002)。他汀带药率在非MACCE组反而低,原因推测为非MACCE组CABG治疗显著多于MACCE组(30.0%vs.18.8%,
P<0.01),CABG患者的他汀应用率远低于PCI和单纯药物治疗组(15.2%vs.90.6%vs.86.9%,P<0.01),换言之,他汀在CABG患者应用率过低,导致了非MACCE组患者整体他汀应用率低于MACCE组,见表4。

表3 基于年龄、性别绝对匹配的多因素条件Logistic回归(全因素)结果Table 3 Age- and sex-matched (all-factor) multivariate logistic regression analysis

表4 全库CABG、PCI、单纯药物治疗组患者出院带药情况[例(%)]Table 4 Discharge medication of CABG,PCI and pure medical therapy patients in whole cohort[n(%)]
3 讨论
本研究结果发现:①MACCE组较非MACCE组年龄更大,心肾功能更差,合并症包括糖尿病、卒中等更多;②MACCE组较非MACCE组冠脉病变更复杂;③治疗策略方面,MACCE组单纯药物治疗更多,非MACCE组血运重建更多,主要是CABG更多,血运重建可能是较单纯药物治疗改善TVD患者预后的重要治疗策略;④肾功能和阿司匹林治疗是预后独立影响因素,血肌酐升高为MACCE的独立危险因素,阿司匹林治疗为MACCE的独立保护因素。
与非MACCE组患者相比,MACCE组患者临床特征更为复杂,且冠脉病变更为复杂。这些可能均是影响冠心病TVD患者预后的重要因素。既往研究表明,年龄是影响冠心病介入治疗患者预后的重要因素,80岁以上患者PTCA的操作相关死亡率是低于60岁患者的5倍[27]。年龄也是ACS患者PCI术后远期预后的强预测因子[28]。有研究报道,校正混杂因素后,40~50岁组PCI术后死亡率最低,60岁以上年龄是预后的独立预测因素[29]。本研究MACCE和非MACCE组患者平均年龄位于60~65岁区间,MACCE组患者平均年龄较非MACCE组患者约大1.8岁,组间差异显著。因行年龄、性别绝对匹配,故多因素校正结果不能说明年龄对预后有无独立影响。GRACE研究资料显示,合并2型糖尿病的ACS患者院内死亡、心力衰竭、肾功能衰竭风险均显著增加[30]。日本学者报道,eGFR和冠心病患者2年死亡率和心血管事件风险独立相关[31]。本研究中,糖尿病史和血清肌酐在组间差异显著,但糖尿病史不是独立影响因素而血肌酐是。一种可能的解释是,年龄、糖尿病均可直接影响肾功能,进而对冠心病TVD患者预后产生影响。
对于治疗策略的比对,本研究为病例对照研究,由果及因分析暴露因素,可能存在诸多混杂因素,比如适应证偏倚。临床上,冠脉病变弥漫不适合血运重建或一般状况、心肝肾功能不能耐受血运重建的患者可考虑单纯药物治疗。这些因素都可能成为混杂因素,导致单纯药物治疗的患者预后差于血运重建患者。故本研究发现MACCE组患者单纯药物治疗较多,血运重建较少,血运重建可能是改善TVD患者预后的重要治疗策略,仍需随机对照试验来进一步验证。
本研究对影响预后的药物分析显示:出院带药他汀类的患者MACCE风险反而是带药无他汀的患者MACCE风险的1.42倍。针对CABG、PCI和单纯药物治疗3组二级预防药物的进一步分析发现:他汀带药率在非MACCE组反而低,其原因为非MACCE组CABG治疗显著多于MACCE组(30.0%vs.18.8%,P<0.01),而CABG患者的他汀应用率显著低于PCI和单纯药物治疗组(15.2%vs.90.6%vs.86.9%,P<0.01)。他汀在CABG患者应用率过低,进而导致非MACCE组患者整体他汀应用率低于MACCE组。因此不能得出出院带药他汀为MACCE独立危险因素的结论。同理,ACEI/ARB在CABG组应用率也远低于PCI和单纯药物治疗组,而在PCI和单纯药物治疗组带药率相似,所以代入模型分析,也势必得出和他汀一样的结果,即ACEI/ARB在MACCE组带药率更高。事实并不是如此,只是两组内部治疗方式构成比不同所导致。在CABG患者出院带药中较少开他汀,主要考虑手术创伤后患者失血和创伤后负氮平衡。但是,在研究中早已有不少证据表面,CABG术后出院后早期应用他汀能减少全因死亡和不良心血管事件。比如,2008年Circulation发表一项回顾性分析[32],纳入7 503例年龄65岁以上的CABG患者,分析CABG出院后1月内应用他汀和未应用他汀组间全因死亡和主要心血管不良事件(major adverse cardiovascular events,MACE)发生率。结果示:CABG出院后1月内应用他汀较未应用的患者全因死亡率显著减低(HR:0.82,95%CI:0.72~0.94),MACE发生率亦显著减低(HR:0.89,95%CI:0.81~0.98)。同时,也有研究证据表明,CABG术前启动他汀有肾脏保护作用。2013年一项大型随机对照试验[33],纳入17 077例CABG患者,分析术前启动他汀治疗和未启动患者组间急性肾损伤发生率。试验结果观察到他汀具有肾保护作用(RR:0.78,95%CI:0.63~0.96),且不同年龄段肾保护作用有差异,年龄<65岁患者亚组作用显著(RR:0.62,95%CI:0.45~0.86),年龄≥65岁组该作用不显著(RR:0.91,95%CI:0.68~1.20)。得出结论是:CABG术前启动他汀治疗能减低术后急性肾损伤风险,对于年轻患者尤其如此。可见,本研究纳入的TVD行CABG的患者出院带药他汀应用率仅15.2%,反映出现实中外科CABG术后用药存在不合理性。CABG术后冠心病二级预防药物治疗的不规范是影响预后的重要因素,也是分析3种治疗方式疗效和安全性的混杂因素之一,是本研究的局限性之一。
总之,冠心病TVD不良预后患者具有其临床因素、病变因素和治疗策略等方面的特殊性,本研究能为临床诊治及预后评估提供一些新思路。
[1] 陈伟伟.中国心血管病报告2015[J].中华医学信息导报,2016,(12):11.
[2] Morrow D A,Antman E M,Charlesworth A,et al.TIMI Risk Score for ST-elevation myocardial infarction:a convenient,bedside,clinical score for risk assessment at presentation an intravenousn PA for treatment of infarcting myocardium early II trial substudy[J].Circulation,2000,102(17):2031-2037.
[3] Antman E M,Cohen M,Bernink P J,et al.The TIMI Risk Score for unstable angina/non-ST elevation MI:A method for prognostication and therapeutic decision making[J].JAMA,2000,284(7):835-842.
[4] Szygula-Jurkiewicz B,Wilczek K,Trzeciak P,et al.Usefulness of TIMI Risk Score in assessing the prognosis in patients with acute coronary syndromes without ST elevation assigned to early percutaneous coronary intervention.Comparison of the high-risk and the moderate-risk patients[J].Pol Arch Med Wewn,2004,112(3):1083-1091.
[5] Peterson J G,Topol E J,Roe M T,et al.Prognostic importance of concomitant heparin with eptifibatide in acute coronary syndromes.PURSUIT investigators.Platelet glycoprotein IIb/IIIa in unstable angina:Receptor suppression using integrilintherapy[J].Am J Cardiol,2001,87(5):532-536.
[6] Brilakis E S,Wright R S,Kopecky S L,et al.Association of the pursuit risk score with predischarge ejection fraction,angiographic severity of coronary artery disease,and mortality in a nonselected,community-based population with non-ST-elevation acute myocardial infarction[J].Am Heart J,2003,146(5):811-818.
[7] de AraújoGonçalves P,Ferreira J,Aguiar C,et al.TIMI,PURSUIT,and GRACE risk scores:Sustained prognostic value and interaction with revascularization in NSTE-ACS[J].Eur Heart J,2005,26(9):865-872.
[8] Baptista S B,Farto e Abreu P,Loureiro J R,et al.Pami risk score for mortality prediction in acute myocardial indarction treated with primary angioplasty[J].Rev Port Cardiol,2004,23(5):683-693.
[9] Addala S,Grines C L,Dixon S R,et al.Predicting mortality in patients with ST-elevation myocardial infarction treated with primary percutaneous coronary intervention(PAMI risk score)[J].Am J Cardiol,2004,93(5):629-632.
[10] David K,Katrin H,Abraham B,et al.Development of a novel risk stratification model to improve mortality prediction in acute coronary syndromes:the AMIS(Acute Myocardial Infarction in Switzerland)model[C].World Congress of Cardiology,2006.
[11] Halkin A,Singh M,Nikolsky E,et al.Prediction of mortality after primary percutaneous coronary intervention for acute myocardial infarction:The cadillac risk score[J].J Am Coll Cardiol,2005,45(9):1397-1405.
[12] Nikolsky E,Aymong E D,Halkin A,et al.Impact of anemia in patients with acute myocardial infarction undergoing primary percutaneous coronary intervention.Analysis from the controlled abciximab and device investigation to lower late angioplasty complications.(CADILLAC)trial[J].J Am Coll Cardiol,2004,44(3):547-553..
[13] Kim H K,Jeong M H,Ahn Y,et al.Hospital discharge risk score system for the assessment of clinical outcomes in patients with acute myocardial infarction(Korea Acute Myocardial Infarction Registry[KAMIR]score)[J].Am J Cardiol,2011,107(7):965-971.
[14] Mehta S R,Granger C B,Boden W E,et al.Early versus delayed invasive intervention in acute coronary syndromes[J].N Engl J Med,2009,360(21):2165-2175.
[15] Gonçalves P A,Ferreira J,Aguiar C,et al.TIMI,PURSUIT,and GRACE risk scores:sustained prognostic value and interaction with revascularization in NSTE-ACS[J].Eur Heart J,2005,14(9):865-872.
[16] Bassand J P,Hamm C W,Ardissino D,et al.Guidelines for the diagnosis and treatment of non-ST-segment elevation acute coronary syndromes[J].Eur Heart J,2007,28(13):1598-1660.
[17] Anderson J L,Adams C D,Antman E M,et al.ACC/AHA 2007 guidelines for the management of patients with unstable angina/non-ST-elevation myocardial infarction:a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines[J].J Am Coll Cardiol,2007,50(7):e1-e157.
[18] Sianos G,Morel M A,Kappetein A P,et al.The SYNTAX score:An angiographic tool grading the complexity of coronary artery disease[J].Euro Intervention,2005,1(2):219-227.
[19] Lemesle G,Bonello L,de Labriolle A,et al.Prognostic value of the syntax score in patients undergoing coronary artery bypass grafting for three-vessel coronary artery disease[J].Catheter Cardiovasc Interv,2009,73(5):612-617.
[20] Serruys P W,Morice M C,Kappetein A P,et al.Percutaneous coronary intervention versus coronary-artery bypass grafting for severe coronary artery disease[J].N Engl J Med,2009,360(10):961-972.
[21] Holzhey D M,Luduena M M,Rastan A,et al.Is the syntax score a predictor of long-term outcome after coronary artery bypass surgery?[J].Heart Surg Forum,2010,13(3):143-148.
[22] Valgimigli M,Serruys P W,Tsuchida K,et al.Cyphering the complexity of coronary artery disease using the syntax score to predict clinical outcome in patients with three-vessel lumen obstruction undergoing percutaneous coronary intervention[J].Am J Cardiol,2007,99(8):1072-1081.
[23] van Gaal W J,Ponnuthurai F A,Selvanayagam J,et al.The syntax score predicts peri-procedural myocardial necrosis during percutaneous coronary intervention[J].Int J Cardiol,2009,135(1):60-65.
[24] Nam C W,Mangiacapra F,Entjes R,et al.Functional syntax score for risk assessment in multivessel coronary artery disease[J].J Am Coll Cardiol,2011,58(12):1211-1218.
[25] Yusuf S,Zucker D,Peduzzi P,et al.Effect of coronary artery bypass graft surgery on survival:overview of 10-year results from randomised trials by the Coronary Artery Bypass Graft Surgery Trialists Collaboration[J].Lancet,1994,344(8922):563-750.
[26] Windecker S,Stortecky S,Stefanini G G,et al.Revascularization versus medical treatment in patients with stable coronary artery disease:network meta-analysis[J].BMJ,2014,348:g3859.
[27] Liistro F,Colombo A.Coronary angioplasty in elderly patients[J].Ital Heart J Suppl,2002,3(1):1-8.
[28] Bauer T,Zeymer U.Impact of age on outcomes of percutaneous coronary intervention in acute coronary syndromes patients[J].Interv Cardiol,2010,2(3):319-325.
[29] Bueno H.The TRIANA trial[R].10th Annual Congress of the European Society of Cardiology.Barcelona:2009.
[30] Franklin K,Goldberg R J,Spencer F,et al.Implications of diabetes in patients with acute coronary syndromes.The Global Registry of Acute Coronary Events[J].Arch Intern Med,2004,164(13):1457-1463.
[31] Nakamura M,Yamashita T,Yajima J,et al.Impact of reduced renal function on prognosis in Japanese patients with coronary artery disease:a prospective cohort of Shinken Database 2007[J].Hypertens Res,2009,32(10):920-926.
[32] Kulik A,Brookhart M A,Levin R,et al.Impact of statin use on outcomes after coronary artery bypass graft surgery[J].Circulation,2008,118(18):1785-1792.
[33] Layton J B,Kshirsagar A V,Simpson R J Br,et al.Effect of statin use on acute kidney injury risk following coronary artery bypass grafting[J].Am J Cardiol,2013,111(6):823-828.
ClinicalCharacteristicsandTreatmentStrategySituationAnalysisforAdverse-outcomePatientswithThree-vesselCoronaryArteryDisease
Liu Ru,Xu Jingjing,Jiang Linetal
DepartmentofCardiology,FuwaiHospital,NationalCenterforCardiovascularDiseases,ChineseAcademyofMedicalScienceandPekingUnionMedicalCollege,Beijing100037,China
ObjectiveTo discuss the clinical characteristics of three-vessel coronary artery disease and how treatment strategy influences long-term outcome.MethodsA total of 8 943 consecutive cases with three-vessel disease in a single center from April 2004 to February 2011 were prospectively collected.Major adverse cardiovascular and cerebrovascular events(MACCE)included all-cause death,acute myocardial infarction,revascularization,readmission and stroke.Clinical characteristics and treatment strategies were compared between MACCE group and non-MACCE group.ResultsAs compared with non-MACCE group,patients in the MACCE group were associated with older age,worse cardiac and renal function,more comorbidities including diabetes mellitus and stroke,more complicated coronary lesions.After multivariate adjustment,serum creatine level and discharge medication of aspirin were independent predictors for MACCE.Treatment strategy was significantly different between MACCE group and non-MACCE group(P<0.01).Revascularization rate was significantly lower in the MACCE group than in the non-MACCE group(64.9%vs.76.2%,P<0.01).While PCI rate showed no difference between the two groups(46.1%vs.46.2%,P=0.533).CABG rate was significantly lower in the MACCE group than in the non-MACCE group(18.8%vs.30.0%,P<0.01).Pure medication therapy rate was significantly higher in the MACCE group than in the non-MACCE group(35.1%vs.23.8%,P<0.01).ConclusionRenal function and discharge medication of aspirin are independent predictors for MACCE in TVD patients.Revascularization is performed more frequently in MACCE group than in non-MACCE group significantly.Revascularization may be an important factor to improve outcome of TVD patients.
coronary artery disease; three-vessel disease; major adverse cardiovascular and cerebrovascular events; treatment strategy
*国家重点基础研究发展计划资助项目(No.2010CB732601);国家高技术研究发展计划资助项目(No.2015AA020407);国家自然科学基金资助项目(No.81470380);国家科技支撑计划资助项目(No.2016YFC1301301);中国医学科学院医学与健康科技创新工程资助项目(No.2016-I2 M-1-002)
刘 如,女,1986年生,主治医师,博士研究生,E-mail:rubyliu1986@aliyun.com
△通讯作者,Corresponding author,E-mail:dr_jinqingyuan@sina.com
R541.4
10.3870/j.issn.1672-0741.2017.06.012
(2017-08-15 收稿)

