视神经脊髓炎谱系病患者疼痛的初步研究
孙庆利 孙阿萍 郑梅 樊东升
视神经脊髓炎谱系病患者疼痛的初步研究
孙庆利 孙阿萍 郑梅 樊东升
目的初步探讨视神经脊髓炎谱系病(NMOSD)患者相关的疼痛问题。方法收集57例NMOSD患者和51例多发性硬化(MS)患者的临床资料,采用数字疼痛强度量表(NRS)对患者疼痛程度及部位进行评估,对比分析两组疼痛发生情况、严重程度、部位及治疗情况。结果NMOSD组患者疼痛发生率明显高于MS组患者(63.16%vs. 35.29%,χ2=8.359,P=0.004)。NMOSD组患者痛性痉挛发生率与MS组差异无统计学意义(24.56%vs. 11.76%,χ2=2.921,P=0.087)。NMOSD组患者的疼痛评分在0~8分,以中度疼痛为主〔20例(55.56%)〕,MS组患者的疼痛评分在0~7分,以轻度疼痛为主〔11例(61.11%)〕,但两组间轻度疼痛与中重度疼痛患者比例差异无统计学意义(36.11%vs. 61.11%,63.89%vs. 38.89%,χ2=3.038,P=0.081)。NMOSD组〔16例/36例(44.44%)〕及MS组〔6例/18例(33.33%)〕患者的疼痛部位均以躯干部位最常见。Logistic逐步回归分析显示NMOSD患者的疼痛程度与患者的性别、年龄、病程、发作次数、NMO-IgG及EDSS评分无相关性。结论疼痛在NMOSD患者中十分常见,其疼痛应受到重视,并应积极对症治疗。
视神经脊髓炎谱系病;多发性硬化;疼痛
视神经脊髓炎谱系病(neuromyelitis optica spectrum disorders,NMOSD)是一类与传统概念的视神经脊髓炎(neuromyelitis optica,NMO)具有相似的发病机制及临床特征的神经系统炎性脱髓鞘性疾病谱,NMO是NMOSD疾病范畴中的一种[1]。国外研究显示,疼痛在NMOSD患者中十分常见,高达86.2%的NMOSD患者可以出现疼痛[2],其比例明显高于多发性硬化(multiple sclerosis,MS)患者〔MS中约26%~58%可以出现疼痛[3]〕,而且NMOSD患者较MS患者的疼痛更加严重,严重的疼痛可以发生在NMOSD的早期,甚至可以是NMOSD的首发症状[2,4]。疼痛严重影响NMOSD患者的生活质量[5]。国内尚缺乏关于NMOSD患者疼痛的研究。本研究对我国NMOSD患者相关的疼痛问题进行了初步探讨,并与MS患者进行了对比研究。
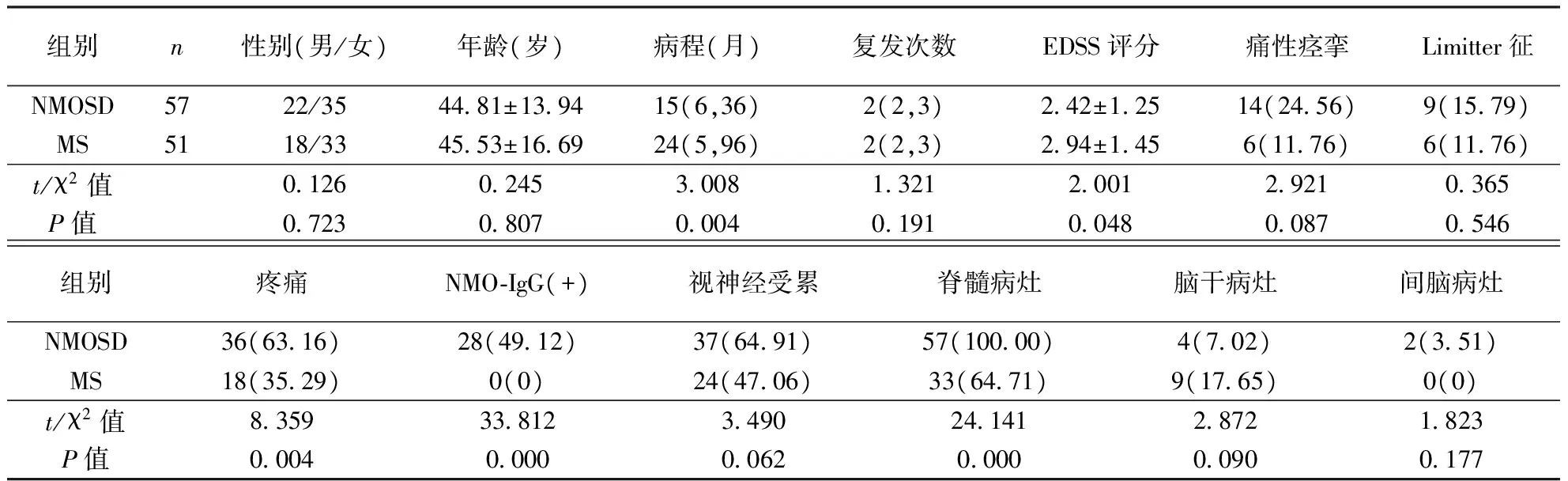
表1 NMOSD与MS患者一般情况及临床表现比较
注:除性别、年龄、病程、复发次数及EDSS评分外,其余观察项目单位均为“n(%)”
1 对象和方法
1.1观察对象选择2013-01—2016-02期间北京大学第三医院神经内科诊治的57例NMOSD患者,同时选择该医院同期51例MS患者作为对照组。NMOSD患者均符合2015年国际NMO诊断小组制定的NMOSD诊断标准[1],MS患者均符合2010年McDonald标准,且两组患者均为1年内有临床发作的患者。排除标准:(1)伴有严重肝肾疾患、癌症、控制不良的高血压、糖尿病及精神症状等影响疼痛评判疾病的患者;(2)伴有严重听力损害、失明等不能配合检查的患者。
1.2方法收集NMOSD和MS患者的临床资料,包括性别、年龄、病史、神经系统查体情况、EDSS评分及影像学资料等。采用数字疼痛强度量表(numerical rating scale,NRS)对患者疼痛程度进行评估,比较两组间疼痛发生情况、疼痛出现的部位、程度及治疗情况。NRS量表将疼痛程度用0-10个数字依次表示,0分表示无疼痛,10分表示最剧烈的疼痛。由患者自己选择一个最能代表自身疼痛程度的数字。按照疼痛对应的数字将疼痛程度分为轻度疼痛(1~3分)、中度疼痛(4~6分)和重度疼痛(7~10分)。
1.3统计学处理采用SPSS 23.0统计软件对资料进行分析。计量资料以均数±标准差表示,两组间比较采用t检验;两组间计数资料比较采用卡方检验或Fisher确切概率法。对NMOSD患者疼痛程度的相关因素分析采用Logistic逐步回归方程分析。以P<0.05表示差异有统计学意义。
2 结果
2.1NMOSD组和MS组患者基本资料及临床表现比较具体结果见表1。两组性别、年龄、复发次数、痛性痉挛及Limitter征的发生率差异无统计学意义(均P>0.05)。NMOSD组患者病程短于MS组患者,EDSS评分低于MS组患者(均P<0.05)。
两组受累病灶, NMOSD组患者脊髓全部受累(100%),脊髓受累比例高于MS组〔33例(64.71%),P=0.000〕。NMOSD组中仅颈髓受累29例,仅胸髓受累17例,颈髓和胸髓同时受累8例,胸髓和腰髓同时受累2例,颈髓、胸髓和腰髓同时受累1例,受累节段均≥3个脊髓节段;MS组仅颈髓受累15例,仅胸髓受累6例,脊髓受累节段均≤2个脊髓节段。NMOSD组脑部受累6例,MS组脑部受累18例,其中脑和脊髓同时受累12例。两组视神经、脑干及间脑受累比例差异无统计学意义(均P>0.05)。
2.2NMOSD组和MS组患者疼痛情况比较具体结果见表1~3。NMOSD组患者的疼痛发生率明显高于MS组患者〔36例(63.16%):18例(35.29%)〕。两组疼痛均主要表现为烧灼感、串电感和针刺样疼痛。在疼痛程度上,NMO组患者的疼痛评分在0~8分,以中度疼痛为主(55.55%);MS组患者的疼痛评分在0~7分,以轻度疼痛为主(61.11%)。但两组间轻度疼痛与中重度疼痛患者比例(36.11%vs.61.11%,63.89%vs.38.89%)差异无统计学意义(χ2=3.038,P=0.081)。NMOSD组中AQP4-Ab(+)与AQP4-Ab (-)患者之间不同疼痛程度比例比较差异无统计学意义(P=0.254),且两亚组间轻度疼痛与中重度疼痛差异无统计学意义(χ2=0.148,P=0.700)。

表2 NMOSD与MS患者不同疼痛程度比例比较〔n(%)〕

表3 NMOSD中AQP4 Ab(+)与AQP4 Ab(-)患者不同疼痛程度比例比较〔n(%)〕

表4 NMOSD与MS组疼痛患者疼痛病灶部位分布〔n(%)〕
注: NMOSD组3例存在2个部位疼痛,1例存在3个部位疼痛。MS组2例存在2个部位疼痛
Logistic逐步回归分析显示NMOSD患者的疼痛程度与患者的性别、年龄、病程、发作次数、NMO-IgG及EDSS评分无相关性。
2.3NMOSD组和MS组患者疼痛部位比较NMOSD组患者的疼痛部位主要以躯干部(包括胸部、背部及腹部)为主,其次为下肢、颈部和上肢;MS组患者疼痛部位以躯干部最常见,其次为头面部、颈部、下肢和上肢(表4)。 由于各分组例数太少,本研究未行统计学比较分析。
2.4疼痛治疗情况NMOSD组患者服用止痛药21例,其中服用非甾体类消炎药者12例,服用卡马西平或加巴喷汀12例,服用曲马多3例;MS组患者服用止痛药11例,其中服用非甾体类消炎药者7例,服用卡马西平或加巴喷汀6例,服用曲马多1例。两组中少数疼痛严重患者服用2种止痛药,对于有痛性痉挛的患者12例加用巴氯芬,9例存在焦虑抑郁状态的患者加用抗抑郁药。两组疼痛患者均服用甲钴胺及维生素B1辅助治疗。使用以上药物后,42例患者的疼痛程度部分缓解, 12例患者的疼痛得到完全缓解。
3 讨论
NMOSD患者的疼痛十分常见,但常常被忽视。日本的一项研究显示, NMOSD患者中83.8%出现疼痛,而MS患者中仅47.1%出现疼痛[4]。美国的一项研究显示, NMOSD患者中86.2%出现疼痛,MS患者40.9%出现疼痛[2]。本研究显示NMOSD患者疼痛发生率明显高于MS组(63.16%vs.35.29%,t=8.359,P=0.004),与上述国外研究一致[2,4]。有研究认为NMOSD患者较MS患者疼痛更常见,可能是因为NMOSD患者脊髓损害较MS患者更严重所致[2]。本研究中NMOSD组患者脊髓全部受累,而MS组患者脊髓受累比例为64.71%(33例),并且NMOSD组患者脊髓受累长度及程度普遍重于MS组患者,这可能是本研究NMOSD患者疼痛发生率明显高于MS组患者的原因之一。
同时,NMOSD患者疼痛产生的病理学基础可能是NMOSD病灶主要影响脊髓中央灰质部位[6],扩大的灰质病灶可能影响下行的疼痛抑制纤维。此外,NMOSD病灶常累及脊髓后角和后根,部分患者累及下丘脑及三脑室周围结构,而这些结构通常与疼痛或抗疼痛通路有关,从而患者产生严重的自发性疼痛,或是病灶以下痛觉过敏[7]。因此,NMOSD病变越重或脊髓灰质受累越明显,其疼痛越严重。同样超过80%的MS患者的病灶主要累及脊髓的后索和侧索[8],可能是MS患者产生疼痛的病理学基础之一。
NMOSD患者的疼痛主要表现为痛性肌肉痉挛引起的发作性疼痛、神经病理性疼痛和头痛[9]。其中,发作性疼痛可表现为痛性痉挛。Kim等[10]研究认为NMOSD患者的痛性痉挛显著高于MS患者(25.0%vs.2.9%),其可表现一个或一个以上肢体受累,上肢和/或下肢受累。另一项研究显示痛性肌肉痉挛在NMODS患者发生率为26.6%,而在长节段横贯性脊髓炎中可高达44.44%[11]。本研究中NMOSD组患者痛性痉挛发生率为24.56%,MS组患者为11.76%。前者发生率虽为后者的1倍以上,但差异无统计学意义,这可能与本研究例数较少有关。
在疼痛程度上,本研究NMOSD组患者以中度疼痛为主(55.56%),MS组患者以轻度疼痛为主(61.11%),但两组在不同疼痛程度的患者比例差异无统计学意义,可能与本研究例数较少有关。有研究显示, NMOSD和MS患者的疼痛严重程度与年龄、病程、发作次数及水通道蛋白4的表达无关[5,12],但目前尚无NMOSD患者的疼痛程度与EDSS评分有关的报道。本研究显示NMOSD患者的疼痛程度与患者的性别、年龄、病程、发作次数、水通道蛋白4及EDSS评分无关,与前述文献结论一致。
既往研究显示NMOSD患者常见的疼痛部位为胸部、四肢及背部[4],而疼痛的部位多与MRI上发现的脊髓病灶有关[7]。本组患者颈髓病灶的疼痛部位多为颈部、上肢及躯干,胸髓病灶的疼痛部位多为躯干及下肢,均与脊髓病灶相关,与既往研究结果相符。
中国视神经脊髓炎谱系病诊断与治疗指南[13]指出:NMOSD患者的疼痛可采用对症治疗。痛性痉挛可选用卡马西平、加巴喷汀、普瑞巴林或巴氯芬等药。对于慢性疼痛可应用阿米替林、普瑞巴林、选择性5-羟色胺再摄取抑制剂(SSRI)、5-羟色胺和去甲肾上腺素再摄取抑制剂(SNRI)及去甲肾上腺素和特异性5-羟色胺能抗抑郁药(NaSSA)等抗抑郁药。由于中脑导水管周围灰质有高密度的阿片类受体分布,NMOSD病灶影响到这部分灰质时,患者可能对阿片类止痛药不敏感[14]。本研究NMOSD疼痛患者均未使用阿片类止痛药。本研究中绝大多数患者使用非甾体类消炎药、卡马西平或加巴喷汀止痛能收到较好的疗效,与指南所述一致。不过,本研究对患者慢性疼痛的情况未作分析。
总之,NMOSD患者的疼痛非常常见,应受到重视。除了疾病本身的治疗以外,NMOSD患者的疼痛也应得到及时的治疗。
[1]Wingerchuk DM, Banwell B, Bennett JL, et al. International panel for NMO diagnosis. International consensus diagnostic criteria for neuromyelitis optica spectrum disorders[J]. Neurology, 2015, 85(2):177-189.
[2]Qian P,Lancia S,Alvarez E, et al. Association of neuromyelitis optica with severe and intractable pain[J]. Arch. Neurol,2012,69:1482-1487.
[3]Nurmikko TJ,Gupta S,Maclver K. Multiple sclerosis-related central pain disorders[J]. Curr Pain Headache Rep,2010,14:189-195.
[4]Kanamori Y, Nakashima I, Takai Y,et al. Pain in neuromyelitis optica and its effect on quality of life: a cross-sectional study[J]. Neurology,2011,77:652-658.
[5]Zhao S,Mutch K, Elsone L,et al. Neuropathic pain in neuromyelitis optica affects activities of daily living and quality of life[J]. Mult Scler, 2014,20:1658-1661.
[6]Misu T,Fujihara K,Nakashima I,et al. Intractable hiccup and nausea with periaqueductal lesions in neuromyelitis optica[J]. Neurology,2005, 65:1479-1482.
[7]Bradl M,Kanamori Y,Nakashima I,et al. Pain in neuromyelitis optica—prevalence, pathogenesis and therapy[J]. Nat Rev Neurol,2014,10:529-536.
[8]Nakamura M, Miyazawa I, Fujihara K,et al. Preferential spinal central gray matter involvement in neuromyelitis optica: an MRI study[J]. J Neurol,2008,255:163-170.
[9]O’Connor AB,Schwid SR,Herrmann DN,et al. Pain associated with multiple sclerosis: systematic review and proposed classification[J]. Pain,2008,137:96-111.
[10] Kim SM,Go MJ,Sung JJ,et al. Painful tonic spasm in neuromyelitis optica: incidence, diagnostic utility, and clinical characteristics[J]. Arch Neurol,2012,69:1026-1031.
[11]Carnero Contentti E,Leguizamón F,Hryb JP,et al. Neuromyelitis optica: Association with paroxysmal painful tonic spasms[J]. Neurologia, 2016,31:511-515.
[12]Pellkofer HL,Havla J,Hauer D,et al. The major brain endocannabinoid 2AG controls neuropathic pain and mechanical hyperalgesia in patients with neuromyelitis optica[J]. PLoS One,2013,8:e71500.
[13]中国免疫学会神经免疫学分会,中华医学会神经病学分会神经免疫学组,中国医师协会神经内科分会神经免疫专业委员会.中国视神经脊髓炎谱系疾病诊断与治疗指南[J].中国神经免疫学和神经病学杂志,2016,23(3):155-166.
[14]Finnerup NB,Gyldensted C,Nielsen E,et al. MRI in chronic spinal cord injury patients with and without central pain[J]. Neurology,2003,61:1569-1575.
Thestudyofpaininpatientswithneuromyelitisopticaspectrumdisorders
SUNQingli,SUNAping,ZHENGMei,FANDongsheng,
DepartmentofNeurology,PerkingUniversityThirdHospital,Beijing100191,China
FAN Dongsheng,Email:dsfan@sina.com
ObjectiveTo investigate the issues of pain in patients with neuromyelitis optica spectrum disorders (NMOSD).MethodsWe analyzed the data of 57 patients with NMOSD and 51 patients with multiple sclerosis(MS). The degree of pain was assessed using the numerical rating scale (NRS).To compare the occurrence and severity of pain, location of pain and the treatment situation in two groups were recorded.ResultsPain in NMOSD was far more common than in MS (63.16%vs. 35.29%,χ2=8.359,P=0.004). Painful tonic spasm in NMOSD (24.56%) was more common than in MS (11.76%), but there was no significant difference between the two groups (χ2=2.921,P=0.087). The severity of pain did not correlate with the duration of the disease, age, sex, EDSS, AQP4 antibody status or the number of relapses in NMOSD. The patients with NMOSD had pain scores ranging from 0 to 8 and moderately pain in 20 patients (55.55%). In the MS group, the pain scores were 0-7 and mild pain was in 11 patients (61.11%). But there was not significant difference between the two groups in mild pain and moderately/ severely pain (36.11%vs. 61.11%,63.89%vs. 38.89%,χ2=3.038,P=0.081). The pain area was mainly in the trunk part in patients with NMOSD and MS.ConclusionsPain was highly prevalent in patients with NMOSD, and should be paid attention to and actively treated.
neuromyelitis optica spectrum disorders; multiple sclerosis; pain
10.3969/j.issn.1006-2963.2017.06.001
100191北京大学第三医院神经内科
樊东升,Email:dsfan@sina.com
R744.5+2
A
1006-2963(2017)06-0381-04
2016-12-18)
邹晨双)

