31例中枢神经系统血管母细胞瘤的MRI检查结果分析
梁海毛,朱林
(南方医科大学附属小榄医院,广东中山528415)
31例中枢神经系统血管母细胞瘤的MRI检查结果分析
梁海毛,朱林
(南方医科大学附属小榄医院,广东中山528415)
目的探讨总结中枢神经系统血管母细胞瘤的磁共振成像(MRI)特点,探讨MRI检查在中枢神经系统血管母细胞瘤诊断中的应用价值。方法31例经手术病理检查证实的中枢神经系统血管母细胞瘤患者,术前均接受MRI检查,对其MRI检查结果进行分析。结果31例中枢神经系统血管母细胞瘤患者中,MRI检查显示肿瘤单发26例、多发5例,共37个病灶,病灶位于小脑26个、延髓3个、脊髓内8个。病灶在MRI上有四种表现类型:①囊腔结节型:病灶表现为“大囊小结节”或“大囊大结节”;②囊实型:病灶呈囊实型,其内可见大片状及点片状囊变区;③实质型:病灶内无囊变或可见微小囊变区;④单纯囊型。病灶囊性部分呈长T1长T2信号(仅1例呈稍短T1 短T2信号);实性病灶及病灶的实性部分T1WI呈等、稍低信号,T2WI呈等或稍高信号,其内可见点片稍短T1稍短T2信号,增强扫描实性成分明显强化,囊性成分无强化,2例部分囊壁及分隔可见强化。19个病灶内或周边可见迂曲血管影,11个病灶出现囊中囊征象。结论中枢神经系统血管母细胞瘤的MRI表现多样,以囊腔结节为主要特征,MRI检查有助于血管母细胞瘤特点的显示,有助于中枢神经系统血管母细胞瘤的术前诊断。
血管母细胞瘤;中枢神经系统肿瘤;中枢神经系统血管母细胞瘤;磁共振成像
血管母细胞瘤又称血管网状细胞瘤、成血管细胞瘤,是一种起源于血管内皮细胞的良性富血管肿瘤,WHO分级为I级,中枢神经系统血管母细胞瘤占颅内原发肿瘤的1%、占脊髓内肿瘤的2%~10%[1,2],其术前诊断主要依靠影像学检查,尤其是磁共振成像(MRI)检查。2007年9月~2017年6月,我们曾收治中枢神经系统血管母细胞瘤31例,均经手术病理检查证实,术前均接受MRI检查。现对其MRI检查结果进行分析,总结其MRI特征,探讨MRI检查在中枢神经系统血管母细胞瘤诊断中的应用价值。
1 资料与方法
经手术病理检查证实的中枢神经系统血管母细胞瘤患者31例,男15例,女16例;年龄20~69岁。临床表现多为头痛、头晕、肢体麻木、乏力、感觉障碍、共济失调等。术前均接受MRI检查:采用GE公司Signa 1.5T 磁共振扫描仪,所有病例行平扫及增强扫描。采用自旋回波或快速自旋回波序列行T1WI及T2WI扫描,层厚5~10 mm,层间距1 mm;增强扫描使用造影剂为钆喷替酸葡甲胺,0.1~0.2 mmol/kg经肘静脉团注,行轴位、冠状位及矢状位扫描。对31例患者的MRI检查结果进行分析。
2 结果
31例中枢神经系统血管母细胞瘤患者中, MRI检查显示肿瘤单发26例、多发5例(2例为双侧小脑半球病变,1例为延髓伴脊髓内病变,2例为脊髓内多发病变),共37个病灶,病灶位于小脑26个、延髓3个、脊髓内8个。
血管母细胞瘤病灶的MRI有四种表现(见图1):①囊腔结节型:21个病灶表现为“大囊小结节”,3个病灶表现为“大囊大结节”(结节大于等于囊腔的1/2)。病灶囊性成分多呈长T1长T2信号,与脑脊液信号类似,水抑制序列(即FLAIR序列)上呈稍高信号(高于脑脊液信号),其中1例呈稍短T1短T2信号(手术证实为出血),囊腔多有张力,5例可见等信号分隔,增强扫描囊液无强化,2例分隔及部分囊壁可见强化 ,壁结节可出现囊变,11个病灶出现“囊中囊”征象。②囊实型:4个病灶呈囊实型,病灶内可见大片状及点片状囊变区,囊性成分呈长T1长T2信号,FLAIR呈稍高信号,增强扫描囊性成分无强化,囊壁可见强化。③实质型:8个病灶内无囊变或可见微小囊变区。④单纯囊型:1个病灶呈类圆形长T1长T2信号,增强扫描囊液无强化,局部囊壁可见强化。
实性病灶及病灶的实性部分T1WI呈等、稍低信号,T2WI呈等或稍高信号,病灶内可见点片稍短T1稍短T2信号,实性结节明显强化。19例病灶内或周边可见迂曲血管影。11个病灶出现囊中囊征象。病变较大时占位效应明显,病灶周围可见不同程度的水肿,16个病灶周边无明显水肿,12病灶周边个轻度水肿,9个病灶周边中重度水肿。脊髓内病变6例伴有脊髓空洞,病变附近脊髓肿胀。
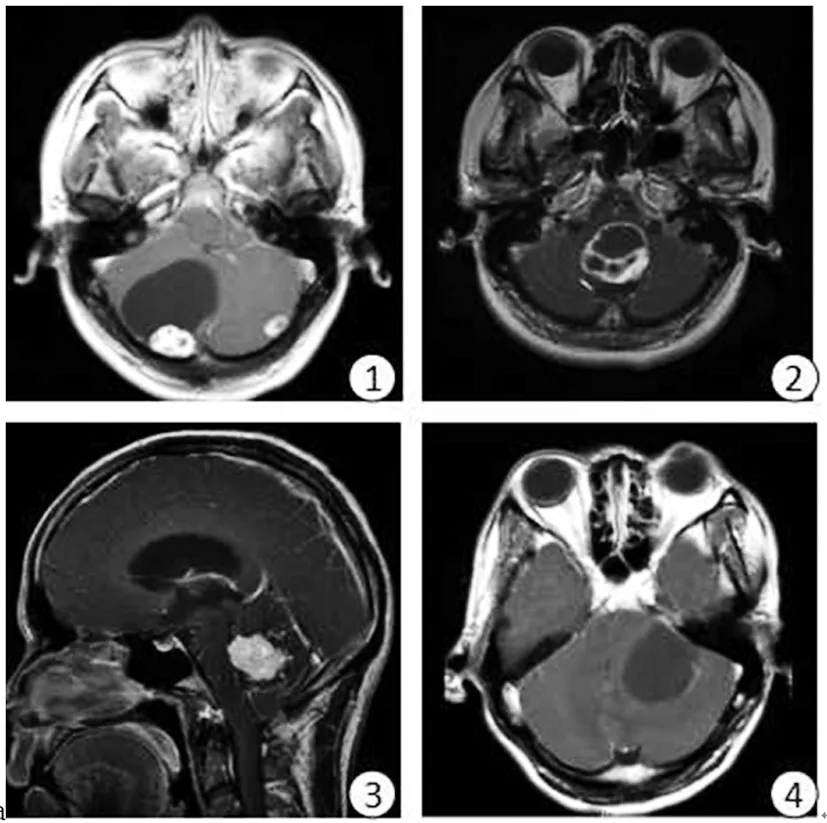
注:1 为双侧小脑半球囊腔结节型血管母细胞瘤(结节位于颅板下近脑表面,结节明显强化,结节内见小囊变区,呈“囊中囊”);2为延髓囊实型血管母细胞瘤(延髓背侧囊实性占位,T1WI增强可见明显强化实性成分,内见片状无强化囊变区,病灶后侧可见点条状血管影);3为小脑实质型血管母细胞瘤(T1WI增强见明显强化实性病灶,边缘欠规则,周围见较多迂曲血管影);4为左小脑单纯囊型血管母细胞瘤(T1WI增强囊性病变,左侧局部囊壁可见线状强化,内部无强化)。
图1血管母细胞瘤病灶的MRI表现
3 讨论
中枢神经系统血管母细胞瘤是中枢神经系统一种相对少见的良性血管性肿瘤,2007年WHO将其划分为与脑膜相关的肿瘤(WHO I级),一般认为是胚胎早期中胚层细胞在形成原始血管过程中发育障碍,残存的胚胎间质细胞形成肿瘤[3],大多数呈散发,4%~20%的病例有家族史[4],与遗传相关,常同时伴发视网膜血管母细胞瘤及肾脏、胰腺等病变,称为von Hippel-Lindau(VHL)综合征。中枢神经系统血管母细胞瘤好发于幕下,小脑最常见,延髓及脊髓次之,可发生于任何年龄的人群,多见于20~40岁人群,男女发病率相近[5~7],本组女性略多于男性,可能与样本量相对较少有关。
中枢神经系统血管母细胞瘤的MRI有四种表现类型,即囊腔结节型、囊实型、实质型、单纯囊型。①囊腔结节型:为中枢神经系统血管母细胞瘤最常见的类型,本组有24个病灶为此型,结节多明显小于囊腔,呈“大囊小结节”,为最常见的MRI表现,表现为较大囊腔伴一侧的附壁结节,囊腔多有张力。囊腔的形成原因可能为肿瘤组织退变、血管内皮生长因子及水通道蛋白-1抗体的过度表达导致血管通透性增高,血浆外渗所致[8,9]。囊可有分隔,病灶边界清楚,囊液信号均匀,多呈长T1长T2信号,与脑脊液信号类似,FLAIR序列略高于脑脊液,这可以与蛛网膜囊肿相鉴别。当伴发出血时囊液可呈等短T1短T2信号,本组1例呈此种表现,经手术证实为陈旧性出血。囊壁多由单层内皮细胞组成,一般无强化,少数可见强化,可能与病灶周围胶质增生或局部被推移的脑组织对比剂廓清速度减慢有关,病理检查证实囊内分隔与囊壁组成一致[9],本组2例分隔及部分囊壁可见强化。壁结节常靠近脑表面,壁结节由大小不等的毛细血管网、海绵状血管网或网状内皮细胞组成,结节常靠近脑表面,手术证实其紧邻软脑膜或蛛网膜,有较多的供血动脉[9,10],病灶内或周围可见点条状留空血管影,提示其血供丰富,这些是导致血管母细胞瘤壁结节明显强化的病理基础。壁结节可出现囊变,呈“囊中囊”征象;“囊中囊”可表现为外囊为囊腔,内囊位于瘤结节内,为肿瘤坏死液化所致,也可表现为大囊裹小囊,瘤结节位于二者交汇处,增强扫描内囊壁明显强化,外囊壁不强化,它对血管母细胞瘤的定性诊断具有一定参考价值[10,11]。 当结节大于等于囊腔的1/2时称为“大囊大结节”,本组3个病灶表现为“大囊大结节”。2例平扫未见明确结节,增强扫描可见小附壁结节,可能与结节较小被掩盖所致。囊腔附壁结节、“囊中囊”、流空血管为血管母细胞瘤的特征。②囊实型:本型较少见,本组有4个病灶呈囊实型,病灶内可见大片状及点片状囊变区,囊性成分呈长T1长T2信号,FLAIR呈稍高信号,增强扫描实性成分明显强化,囊性成分无强化,囊壁可见强化,囊实型病变囊壁的强化与囊腔结节型囊壁成分不同,囊实型病变的囊变区可能由实性成分坏死所致,其囊壁与实性成分一致,因此增强扫描多强化。③实质型:实质型血管母细胞瘤较少见,本组仅8个病灶为此型,病灶边界清、边缘规则或不规则,增强扫描明显强化,部分病灶内部可见微小囊变坏死区,其囊性部分占整个肿瘤体积的25%以下[12],增强扫描无强化,瘤内及瘤周可见点条状流空血管影, T1呈等或稍低信号,部分病灶内见点片状稍短T1信号,T2信号略混杂,可见点状短T2信号,这可能与实性病变内多见点条状流空血管或有出血关,增强扫描病变多明显强化,这可能与毛细胞血管丰富有关。④单纯囊型:本型少见,本组此型仅1例,MRI未见强化壁结节,部分囊壁可见强化,也可不强化,增强扫描部分囊壁可见强化,这种强化在病理上与壁结节是相同的,是确诊的重要依据[10 ],也有文献[13]认为囊壁强化为纤维组织。囊壁强化的确切机制仍有待于大样本研究的进一步证实。
脊髓内血管母细胞瘤多呈椭圆形或类圆形,常位于脊髓的表浅部位,脊髓背侧多见,本组脊髓内血管母细胞瘤的病灶均位于脊髓背侧或强化结节位于背侧,表现为囊腔结节型或实性肿瘤合并广泛脊髓空洞,未见脊髓内囊性血管母细胞瘤。有50%~70%的脊髓血管母细胞瘤伴有空洞[5],空洞的大小与肿瘤大小无关,小的肿瘤亦可发生较大范围的空洞,这是其较为特征的表现,其发病机制尚未明确,可能为肿瘤血管渗出及肿瘤细胞分泌物所致,也可能与肿瘤压迫动脉使脊髓供血不足导致脊髓阶段性缺血梗死,肿瘤生长造成软脊膜内压力不断升高导致血液循环障碍等因素有关[14],这有待于进一步研究证实。
小脑及延髓的血管母细胞瘤需与毛细胞星形细胞瘤、动静脉畸形、髓母细胞瘤、室管膜瘤、脑膜瘤、囊性转移瘤等相鉴别。①毛细胞星形细胞瘤:青少年多发,MRI多呈囊实性,实性成分亦可呈结节状,多呈宽基底,但强化程度低于血管母细胞瘤结节的强化程度,且无流空血管影。②动静脉畸形:MRI多无占位效应,瘤周水肿少见,可见供血动脉及粗大引流静脉,常见钙化,内可见不同时期的出血信号。③髓母细胞瘤:儿童多见,MRI多为实性,DWI呈高信号,囊变坏死少见,无流空血管,增强扫描强化程度低于血管母细胞瘤,可出现软脑膜及脑实质转移。④室管膜瘤:多发生于四脑室,MRI囊变、出血、钙化多见,增强扫描明显不均匀强化。⑤脑膜瘤:为脑外病变,MRI常呈现“脑膜尾征”及脑白质塌陷征,钙化多见,增强扫描可见明显强化,强化程度低于血管母细胞瘤,且脑膜瘤一般无流空血管影。⑥囊性转移瘤:一般患者年龄大,多有原发灶,MRI示病灶周围水肿明显,病灶多位于皮髓质交界区。单纯囊型血管母细胞瘤尚需与蛛网膜囊肿、表皮样囊肿及皮样囊肿等相鉴别。
脊髓血管母细胞瘤需与星形细胞瘤、室管膜瘤等相鉴别。①脊髓内星形细胞瘤:MRI边界多不清晰,胸段脊髓易受累,肿瘤多呈偏心性,增强扫描不均匀轻度强化。②脊髓内室管膜瘤:多位于脊髓中央,腰骶段多见,MRI囊变、出血、钙化常见,增强扫描不均匀强化,强化程度低于血管母细胞瘤。
手术是中枢神经系统血管母细胞瘤的首选治疗方法,由于血管母细胞瘤内部呈蔓状粗大的血窦状,有内壁细胞,无肌层,阻断血供后肿瘤缩小有利于肿瘤的完全切除[15],因此术前诊断尤为重要。MRI可多方位多序列成像,有助于血管母细胞瘤特点的显示,有助于中枢神经系统血管母细胞瘤的术前诊断及手术治疗方法的选择。本组31例术前MRI检查诊断为中枢神经系统血管母细胞瘤24例,误诊7例(误诊为毛细胞星形细胞瘤4例、室管膜瘤2例、脑膜瘤1例),MRI检查诊断符合率为77.4%。MRI可作为中枢神经系统血管母细胞瘤的首选检查方法。
[1] 王忠领, 陆紫薇, 葛晓敏.后颅窝、脊髓内多发血管母细胞瘤MRI特征与病例对照[J]. 实用放射学杂志,2014,30(2):346-348.
[2] Nagamatsu K, Kumabe T, Watanabe M, et al. Differentiation of clear cell ependymoma of the cerebellum from hemangioblastoma by thallium-201 single photon emission computed tomography-case report-[J]. Neurol Med Chir , 2009, 49(12):608-611.
[3] 宋慧晔, 彭秀华, 毕海霞,等. 椎管内占位的诊断思维:血管母细胞瘤[J]. 影像诊断与介入放射学, 2016, 25(5):425-427.
[4] 马春波, 魏友平, 王继民,等. 实质性血管母细胞瘤的MRI诊断[J]. 医学影像学杂志, 2012, 22(5):725-727.
[5] Deng X, Wang K, Wu L, et al. Intraspinal hemangioblastomas: analysis of 92 cases in a single institution: clinical article.[J]. J Neurosurg Spine, 2014, 21(2):260-269.
[6] 吴雨静,席一斌,刘海婷,等.脊髓血管母细胞瘤的MRI特点[J]. 放射学实践,2016,31(8):717-720.
[7] 江林,张体江,李仕广,等.儿童实质型血管母细胞瘤CT、MRI表现及其病理基础[J]. 医学影像学杂志,2016,26(9):1553-1556.
[8] Longatti P, Basaldella L, Orvieto E, et al. Aquaporin 1 expression in cystic hemangioblastomas[J]. Neurosci Lett, 2006,392(3):178-180.
[9] 王亚蓉,李玮,黄进,等.中枢神经系统血管母细胞瘤的MRI表现及病理基础[J].第四军医大学学报,2009,30(21):1135.
[10] 潘锋,周林江,沈健,等.中枢神经系统血管母细胞瘤的MRI诊断[J].医学影像学杂志,2011,21(8):1132-1135.
[11] 邬祖良,史继新,杭春华,等.血管母细胞瘤的临床和病理学特点[J].中华外科杂志,2003,41(8):614-616.
[12] 左德献,李正阳,吾太华,等.颅后窝血管母细胞瘤MRI分型与手术疗效的关系[J].临床外科杂志,2017,14(1):42-48.
[13] 李玉欣,廖伟华.中枢神经系统血管母细胞瘤MRI特征分析[J].中国医师杂志,2013,15(8):1071-1074.
[14] 吴雨静,席一斌,刘海婷,等.脊髓血管母细胞瘤的MRI特点[J].放射学实践,2016,31(8):717-720.
[15] 刘佳,姜勇,吴鹏飞,等.后颅窝血管母细胞瘤的影像学和治疗特点:59例临床分析[J].中国医科大学学报,2016,45(4):371-374.
AnalysisofMRIfindingsin31casesofhemangioblastomaofcentralnervoussystem
LIANGHaimao,ZHULin
(XiaolanHospitalAffiliatedtoSouthernMedicalUniversity,Zhongshan528415,China)
ObjectiveTo investigate the magnetic resonance imaging (MRI) features of central nervous system hemangioblastoma and to explore the value of MRI in the diagnosis of central nervous system hemangioblastoma.MethodsThirty-one patients with central nervous system hemangioblastoma confirmed by surgical pathology underwent MRI examination before the operation, and the results of MRI examination were analyzed.ResultsThere were 26 cases with solitary tumors and 5 cases with multiple tumors. In the 37 lesions, 26 were located in the cerebellum, 3 in the medulla, and 8 in the spinal cord. According to the MRI characteristics, the tumors were divided into four types: cyst-nodule type, cystic-solid type, solid type, and pure cyst type. Cystic nodular type included large cystic small nodules and large cystic large nodules. Large and punctate cystic lesions could be seen in the cystic and solid type lesions. There was no cystic or small cystic in solid type. The cystic portion of the lesion showed long T1 and long T2 signals (except for 1 case with slightly shorter T1 and short T2 signals). Solid lesions and lesions of the solid part of T1WI showed equal or low signal, T2WI showed equal or slightly high signal. When we enhanced scanning, the solid components were significantly enhanced, while the cystic components were not. The enhancement was found in part of the cystic wall and septum of 2 cases. Blood vessels were seen in the 19 lesions. Eleven lesions showed the characteristics of cyst-in-cyst.ConclusionsThe cystic nodules are the main manifestations of MRI of central nervous system hemangioblastoma. MRI examination helps to show the characteristics of hemangioblastoma and contribute to the preoperative diagnosis of central nervous system hemangioblastoma.
hemangioblastoma; central nervous system tumors; hemangioblastoma of central nervous system; magnetic resonance imaging
10.3969/j.issn.1002-266X.2017.43.020
R445.2;R73
B
1002-266X(2017)43-0064-04
2017-08-23)

