早期无创机械通气治疗慢性阻塞性肺病单侧肺减容术后的疗效评价
吴娅秋,丛 伟,梁宗安,曾 帆,兰蕴平
(1.四川省医学科学院·四川省人民医院 a.重症医学科神经外科ICU,b.胸外科,c.重症医学科外科ICU,四川 成都 610072;2.四川大学华西医院呼吸与危重病科,四川 成都 610041)
早期无创机械通气治疗慢性阻塞性肺病单侧肺减容术后的疗效评价
吴娅秋1a,2,丛 伟1b,梁宗安2,曾 帆1c,兰蕴平1c
(1.四川省医学科学院·四川省人民医院 a.重症医学科神经外科ICU,b.胸外科,c.重症医学科外科ICU,四川 成都 610072;2.四川大学华西医院呼吸与危重病科,四川 成都 610041)
目的评价早期无创机械通气(noninvasive ventilation,NIV)治疗慢性阻塞性肺病(chronic obstructive pulmonary disease,COPD)单侧肺减容术(lung volumereduction surgery,LVRS)后临床疗效。方法收集125例行单侧LVRS的COPD术后患者。术前均采用CT和核素肺通气灌注扫描确定“靶区”,经小切口或胸腔镜及胸腔镜辅助小切口手术。术后12小时内拔除气管插管后,其中60例早期除常规治疗外,同时给予NIV序贯治疗(B组),65例未行NIV序贯治疗组(A组)。比较两组术前、术后6个月的肺功能、血气分析及活动能力等指标的变化。结果与A组相比,B组术后6个月:一秒钟用力呼气容积高、残气量低、肺总量更高;动脉血氧分压更高、动脉血二氧化碳分压更低,六分钟步行距离更长,差异均有统计学意义(P< 0.05)。28天死亡率NIV组为6%,非NIV组为3%。结论NIV治疗COPD单侧LVRS术后患者,可能改善患者的临床症状,并有助于患者术后呼吸功能恢复,降低术后病死率。
无创机械通气;肺切除术; 慢性阻塞性肺疾病; 呼吸锻炼
慢性阻塞性肺病(chronic obstructive pulmonary Disease,COPD)主要临床表现是进行性呼吸困难及肺功能改变,并影响活动能力及生活质量。自九十年代中期广泛开展肺减容术(lung volume reduction surgery,LVRS)以来,逐步提高了肺气肿患者的运动能力和生活质量,美国肺气肿治疗试验(The National Emphysema Treatment Trial,NETT)研究提示LVRS改善患者术后5年内肺功能及生活质量[1]。近年来,随着重症医学不断发展,无创呼吸机序贯治疗的广泛应用,无论对于COPD脱机困难患者还是COPD行肺减容术后患者,均受到了越来越多的重视及应用[2]。本研究旨在评估早期无创机械通气(noninvasive ventilation,NIV)对于单侧LVRS后患者肺功能及活动能力改善,为COPD患者外科内科结合性治疗提供新的临床治疗思路。
1 资料与方法
1.1一般资料2011年1月至2016年6月四川省人民医院重症医学科收治的COPD行单侧LVRS术后125例患者的资料。其中男97例,女28例,年龄39~81岁[(65.5±7.2)岁]。肺气肿诊断根据《慢性阻塞性肺疾病诊治规范(草案)》。主要症状为呼吸困难,持续时间8.3年(2~21年),呼吸困难分级标准根据Modified Research Councjlof Great Britain气急分级标准,分为0~Ⅳ级,其中Ⅳ级43例,Ⅲ级79例,Ⅱ级3例。术前胸部CT呈肺气肿表现,均为非均质改变,病变多集中在上叶,少数分布于中下叶。肺核素通气灌注扫描显示的“靶区”(低灌注高气体潴留)与CT检查结果基本吻合。125例COPD患者均行单侧LVRS,术后转入我院重症医学科,分为 65例非NIV(A组)患者,术后拔除气管插管后给予常规药物治疗;60例NIV(B组)患者术后转入重症医学科12小时内拔除气管插管后,给予常规治疗同时给予NIV序贯治疗。术后气管插管超过24小时未予以拔管,则排除。两组患者的年龄、性别、基础疾病、吸烟史(吸烟时间超过5年)等基线水平差异无统计学意义(P> 0.05),见表1。
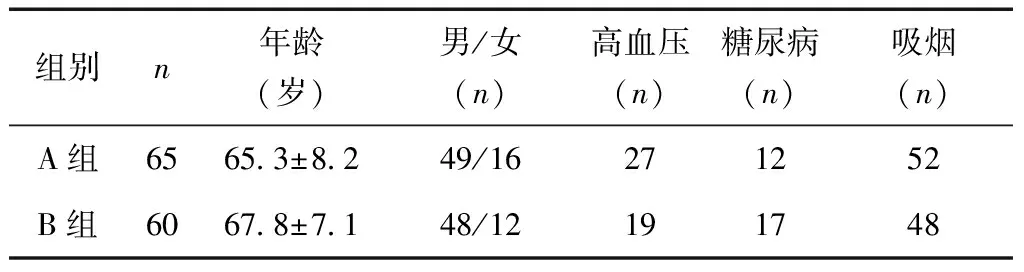
表1 两组患者基线水平比较
1.2治疗方法两组患者均加强腹式呼吸训练,进行氧疗;组内吸烟患者戒烟1~2周;营养支持;严格控制肺部感染及其他并发症,术前常规查痰涂片及培养。全组术前常规完成心脏彩超、肺功能、血气分析等检查。两组均选择病变较重一侧施行单侧LVRS,全麻,插双腔气管插管,单肺通气,手术选胸腔镜或胸部小切口来完成。根据术前CT及核素通气灌注扫描并结合术中探查所见确定手术“靶区”,行“三明治式”病变切除,使肺切缘成弧形,肺外形与胸壁平行,肺尖部呈倒“U”字形切除,其他部位肺大泡采用局部切除。平均切除术侧肺容量的20%左右。术后转入我院重症医学科,给予常规治疗:低流量吸氧,解痉、平喘,预防性抗感染治疗等;NIV组患者术后12小时内拔除气管插管,除给予以上常规治疗外,同时给予NIV(统一为飞利浦V60型号)序贯治疗间断12小时,模式:S/T,FiO2 35~40%,EPAP 4~6 cmH2O,IPAP 8~10 cmH2O。
1.3观测指标记录术前、术后6个月肺功能第1秒用力呼气容积(FEV1),残气量(RV)、肺总量(TLC);术后6个月血气分析:动脉血氧分压(PO2)、动脉血二氧化碳分压(PCO2);术后6个月六分钟步行距离(6 minute walking distance,6-MWD)、术后并发症及28天病死率等临床资料。
1.4统计学方法采用SPSS 19.0软件进行统计学分析。计量资料以均数±标准差表示,组间比较采用独立样本t检验,组内比较采用配对t检验;计数资料的比较以率表示,组间比较采用卡方检验。P< 0.05为差异有统计学意义。
2 结果
2.1两组患者术前及术后6个月肺功能情况单侧LVRS术可改善COPD患者术后肺功能。术后早期拔除气管插管后给予NIV序贯治疗,术后6个月肺功能:FEV1、RV、TLC改善均优于A组,差异有统计学意义(P< 0.05),见表2。
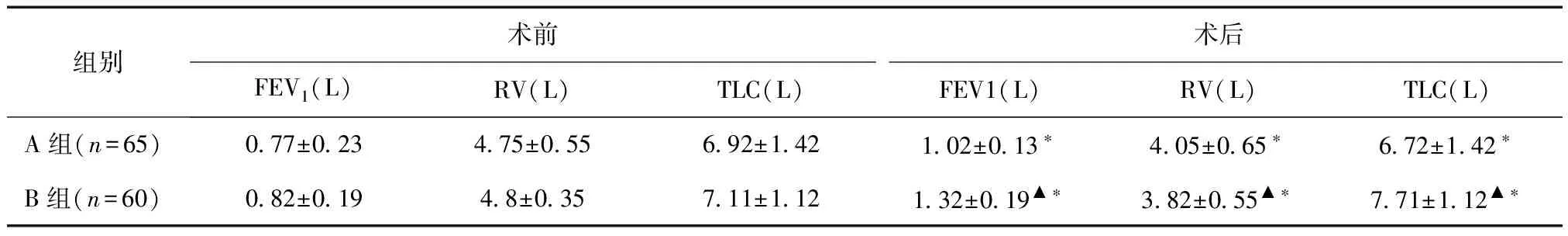
表2 两组患者术前及术后6个月肺功能比较
*与术前比较,P<0.05;▲与A组比较,P< 0.05
2.2两组患者术前及术后6个月血气分析情况单侧LVRS术后可提高COPD患者氧分压并改善二氧化碳潴留。术后早期拔除气管插管后给予NIV序贯治疗,术后6个月血气分析:PCO2、PO2改善均优于A组,差异有统计学意义(P< 0.05),见表3。

表3 两组患者术前及术后6个月血气分析情况比较
*与术前比较,P<0.05;▲与A组比较,P< 0.05
2.3两组患者术前术后6个月6-MWD情况单侧LVRS术后可提高COPD患者活动能力,6-MWD较术前有所提高。术后早期拔除气管插管后给予NIV序贯治疗,术后6个月6-MWD改善优于A组,差异具有统计学意义(P< 0.05)。见表4。
2.4两组患者术后并发症及结局比较纳入患者非NIV组28天死亡3例(6%),NIV组28天死亡1例(3%),术后并发症比较差异无统计学意义,见表5。

表4 两组患者术前术后6个月6-MWD比较
▲与术前相比,P均<0.05;与*相比,▲P< 0.05

表5 两组患者术后并发症及结局比较 (n)
3 讨论
慢性支气管炎伴阻塞性肺气肿的病理特点是终末细支气管远端异常持续扩张,伴气道壁破坏,最终导致肺弹性减退,肺组织过度充气。世界卫生组织(WHO)报道,到2030年肺气肿将成为由吸烟导致的第3大死亡原因。目前肺气肿治疗包括内科药物治疗,外科LVRS和支气管镜LVRS(BLVR)。
3.1LVRS术对晚期肺气肿患者肺功能情况明显改善大量国内、外研究已明确LVRS能改善晚期肺气肿患者的肺功能、运动能力、生活质量,并延长生存期[3]。LVRS作用机制:①通过增加肺组织弹性,增加呼气的气流率;②通过减少肺组织过度充气,改善膈肌和胸廓功能;③通过减少肺非均质性和呼吸泵无效作功,改善肺泡气体交换。NETT的长期随访结果显示LVRS组和内科治疗组病死率没有明显差异,并提高COPD患者运动能力及生活质量[4]。但手术后仍存在术后并发症,再次气管插管、有创机械通气导致肺部感染等严重并发症,增加住院时间及死亡率。
3.2LVRS肺气肿术后患者给予无创呼吸机序贯治疗对术后患者减少术后肺部并发症是治疗的重要组成部分之一早期呼吸支持治疗是对于COPD患者有效治疗手段,其目的为改善气体交换,保证氧输送,改善缺氧。近年来,大量研究报道表明,由于无创呼吸机序贯治疗推广,使得COPD呼吸功能衰竭患者大大缩短有创通气时间,并降低有创通气相关并发症发生率,尤其对于有创机械通气后难以脱机拔管患者,但对于晚期肺气肿术后患者未予以重视[5~7]。本研究分析显示单侧LVRS后拔除气管插管后立即给予无创呼吸机序贯治疗患者,术后6个月患者肺功能及血气分析指标较非NIV组明显改善(P< 0.05),活动功能也较非序贯组有所提高,死亡率较未给予序贯无创通气组有所降低。表明不仅单肺LVRS术术式可改善患者生活质量,同时术后有效早期无创呼吸机序贯治疗,减少有创机械通气及肺部并发症发生,从而减少住院时间,提高远期生活质量,并为再次手术治疗留下余地[8],能够更好的规避医疗风险,更容易推广。
在术后给予无创呼吸机辅助序贯通气的同时,充分腹式呼吸训练,氧疗及应营养支持,也是促进患者术后肺功能恢复的重要因素之一[9]。重度肺气肿患者因为病情重且迁延,反复住院,生活质量差,使他们有通过手术解除痛苦的迫切愿望,并可能对手术尤其是短期效果寄予过高的期望;而身体条件差,手术风险大,术后并发症多,又常常使他们对手术犹豫不决,并对术后肺功能不全等并发症难以接受。所以术后早期有效的给予无创通气序贯及肺部物理治疗,减少住院时间,构建信任的医患关系,也是治疗晚期COPD患者的关键。
但是,重度肺气肿患者往往在术前已给予家庭式氧疗治疗同时合并心功能不全,术后无创呼吸机序贯治疗可能由于呼吸机参数设置不合适导致病情反复甚至加重,让患者无法由此获益。这需给予临床医师良好培训,并对于不同患者给予相应的合理参数设置[10~12]。
综上所述,NIV序贯治疗COPD单侧LVRS术后患者,可以改善患者的临床症状,有助于患者术后呼吸功能恢复,并改善患者的呼吸功能,同时彻底改变患者的生活质量,降低术后病死率。但由于为小样本回顾性分析,仍需进一步开展高质量、多中心、大样本RCTs来评价早期无创呼吸机序贯治疗对于COPD单侧LVRS患者术后有效性。
[1] Kaplan RM,Sun Q,Naunheim KS,et al.Long-term follow-up of high-risk patients in the national emphysema treatment trial[J].The Annals of Thoracic Surgery,2014,98(5):1782-1789.
[2] McKenna lU,Brenner FM,Fischei PD,et al.Should lung volume redue-tion for emphysema be unilateral or bilateral[J].Thoradiova Surg,1996,112:1331-1339.
[3] TzafS,CollaudS,et al.Lung Volume Reduction Surgery on Extracorporeal Life Support[J].The Annals of Thoracic Surgery,2017,103(2):e115-e117.
[4] Criner GJ,Cordova F,Sternberg AL,et al.The National Emphysema
[4] Treatment Trial (NETT) Part II:Lessons learned about lung volume reduction surgery[J].Am J Respir Crit Care Med,2011,184(8):881-93.
[5] Arthur FG,Robert J,Mekenna JR,et al.Lung Function 5 yr after 1.angVdume Reduction Surgery for Emphysema[J].Am J Respir Crit Care Med,2001,163(7):1562~1566.
[6] Cooper JD,PattersonGA,SundaresanRS,et al.Results of 150 consecutive bilateral lung volume reduction on procedures in patients with severe emphysema[J].J Thorac Cardiovasc Surg,1996,112:1319-1329.
[7] 蔡红,杨娟.有创-无创序贯通气治疗在AECOPD撤机患者中的应用[J].临床肺科杂志,2012,17(6):1015-1016.
[8] van Ageren JE,Carson KV.Lung volume reduction surgery for diffuse emphysema[J].The Cochrane database of systematic reviews,2016,10:CD001001.
[9] Ng CSH,Lee TW,Wan S,et al.Vedio assisted thoracic surgery in the management of spontaneous pneumothorax:thecurruent status[J]Postgrad Med J,2006,82(965):179-185.
[10]Duiverman ML,Maagh P.Impact of High-Intensity-NIV on heart in stable COPD:arandomized cross-over pilot study[J].Respiratory Research,2017,18(1):76.
[11]Amvrosino N,Xie L.The Use of Non-invasive Ventilation during Exercise Training in COPD Patients[J].COPD,2017,24:1-5.
[12]张敏.慢性阻塞性肺疾病表型临床意义的研究进展[J].实用医院临床杂志,2016,13(1):153-155.
Evaluationofearlynon-invasivemechanicalventilationintreatmentofchronicobstructivepulmonarydiseaseafterunilaterallungvolumereduction
WUYa-qiu1a,2,CONGWei1b,LIANGZong-an2,ZENGFan1c,LANYun-ping1c
(1a.CriticalCareMedicineDepartmentandDepartmentofNeurosurgeryICU,1b.DepartmentofThoracicSurgery,1c.DepartmentofSurgeryICU,SichuanAcademyofMedicalSciences&SichuanProvincialPeople’sHospital,Chengdu610072,China;2.DepartmentofRespiratoryandCriticalCareMedicine,WestChinaHospital,SichuanUniversity,Chengdu610041,China)
LIANGZong-an
ObjectiveTo evaluate the clinical efficacy of early non-invasive ventilation (NIV) during postoperative period in the treatment of chronic obstructive pulmonary disease (COPD) after unilateral lung volume reduction surgery (LVRS).Methods125 COPD patients with unilateral LVRS,CT and radionuclide lung perfusion scan were performed before surgery,and the target area was determined by small incision or thoracoscopy and video-assisted thoracoscopic small incision surgery.In 12 hours after extubation,60 cases were treated with NIV sequential therapy (group B).Another 65 patients without NIV sequential therapy group were taken as group A.The lung function,blood gas analysis and activity index were compared before and 6 months after operation between the two groups.ResultsCompared with the group A,the patients in the group B showed a higher one-second-forced expiratory volume,lower residual volume,higher total lung volume,higher PaO2 and lower PaCO2,longer six-minutes-walking distance after 6 months of the operation (P<0.05).The 28-day mortality rate was 6% in the group A and 3% in the group B.ConclusionEarly non-invasive mechanical ventilation for COPD patients with unilateral LVRS may improve the clinical symptoms,and help the recovery of postoperative respiratory function and reduce the postoperative mortality.
Non-invasive mechanical ventilation; Pneumonectomy; Chronic obstructive pulmonary disease; Breathing exercises
四川省卫生计生委科研基金资助项目(编号:川干研2015-204)
梁宗安
R563.3
A
1672-6170(2017)06-0185-04
2017-02-21;
2017-08-19)

