第二产程采取侧卧位分娩对母婴围生期结局的影响
魏琳娜,时元菊,王雪燕
(重庆市妇幼保健院 401147)
第二产程采取侧卧位分娩对母婴围生期结局的影响
魏琳娜,时元菊,王雪燕△
(重庆市妇幼保健院 401147)
第二产程是分娩的重要环节,母婴结局跟分娩体位的选择密切相关,合理科学的分娩体位是保障第二产程顺利进展和获得良好母婴结局的关键[1]。目前国内第二产程仍以仰卧膀胱截石位分娩为主,缺乏对其他分娩体位的认识。近年国外对非传统体位的分娩研究较多,鼓励自由体位分娩[2]。但各种分娩体位均有利弊,缺乏对单一体位的大样本研究,本研究通过对本院712例低危、足月、初产妇在第二产程采取侧卧位和仰卧膀胱结石位的母婴分娩结局进行分析与比较,旨在探讨侧卧位分娩对母婴围产结局的作用。现报道如下。
1 资料与方法
1.1一般资料 选取2015年1月至2016年1月在本院自愿选择阴道分娩的足月、单胎、头位、低危初产妇共712例为研究对象。根据产妇入产房的先后时间依次分别设为研究组(n=362)和对照组(n=350)。本研究纳入标准:(1)足月、单胎、头位初产妇;(2)年龄小于35岁;(3)无妊娠合并症和并发症,骨盆外测量均正常;(4)无药物引产医学干预;(5)胎儿体质量估计为2 500~3 800 g;(6)知情同意并自愿参与这项研究者。排除标准:(1)中途要求自愿退出者;(2)头盆不称、产道狭窄者;(3)第一产程使用分娩镇痛的孕产妇;(4)中转手术者;(5)因特殊原因第二产程不能采取仰卧膀胱截石位者。两组产妇年龄、孕龄、胎儿体质量估计等一般情况比较差异均无统计学意义(P>0.05),见表1。本研究经本院伦理委员会批准同意。

表1 两组一般资料比较
1.2方法
1.2.1分组方法 按照孕妇临产后宫口开2 cm进入产房先后顺序,采用单双数法分为研究组和对照组。
1.2.2干预标准 (1)侧卧位分娩:产妇宫口开全后,侧躺于产床上,将产床倾斜30°,产妇背与产床面垂直,上身可前倾,宫缩时一只腿蹬于产床脚部支撑架上,另一只腿由助产士辅助支撑,产妇双手拉住一侧产床栏指导产妇宫缩时正确屏气用力,宫缩间隙,双腿并拢全身放松,根据产妇喜好可以选择左侧或者右侧。(2)仰卧膀胱截石位分娩:产妇在第二产程一直采取仰卧膀胱截石位屏气用力至分娩,期间不变换体位。
1.2.3相关定义 (1)产后出血量采用称重法和容积法两种方法同时测量。(2)脐动脉血pH值:pH<7.2为异常。取脐动脉血的方法:新生儿出生后在母体端用专门带抗凝剂的动脉血气针取脐动脉血1 mL,胶皮塞密封,立即使用美国威世德ABL80-FLEX 自动血气分析仪进行血气分析测定。
1.2.4接产方法 两组均当胎头拔露3 cm×3 cm的时候,助产士洗手铺巾上台,助产士一只手协助胎头俯屈和控制胎头娩出速度,另一只手适当保护会阴,当胎头娩出后,协助胎体娩出。第三产程时均采用膀胱截石位进行处理,常规给予缩宫素20 U静脉滴注。
1.2.5质量控制 (1)孕妇均宫口开大2 cm进入产房,第一产程均按照孕妇意愿采取自由体位待产。产程观察和接产均由助产年限10年以上的4名固定助产士管理,都经过侧卧位分娩专业培训,助产士不知晓孕妇分组情况,且不参与本次研究成果。(2)数据资料收集:研究资料均由经过培训的2名助产人员收集并记录,数据收集后分别录入电脑,核对无误后统计分析。
1.2.6观察指标 比较两组产妇的分娩方式、第二产程时限、会阴切开率、会阴裂伤程度、新生儿窒息发生率、脐动脉血pH值、产后2 h出血量等。

2 结 果
2.1两组产妇分娩方式 两组产妇分娩方式比较,差异无统计学意义(P>0.05)。见表2。

表2 两组产妇分娩方式比较(n)
2.2两组产妇的第二产程时限 两组产妇在第二产程时间上差异无统计学意义(P>0.05)。 见表3。

表3 两组产妇的产程时间
2.3两组产妇的会阴侧切率、会阴裂伤情况 研究组产妇的Ⅰ度裂伤及会阴完整性明显高于对照组,差异有统计学意义(P<0.01);Ⅱ度裂伤率低于对照组,差异有统计学意义(P<0.05);研究组的会阴侧切率明显低于对照组,差异有统计学意义(P<0.01)。见表4。
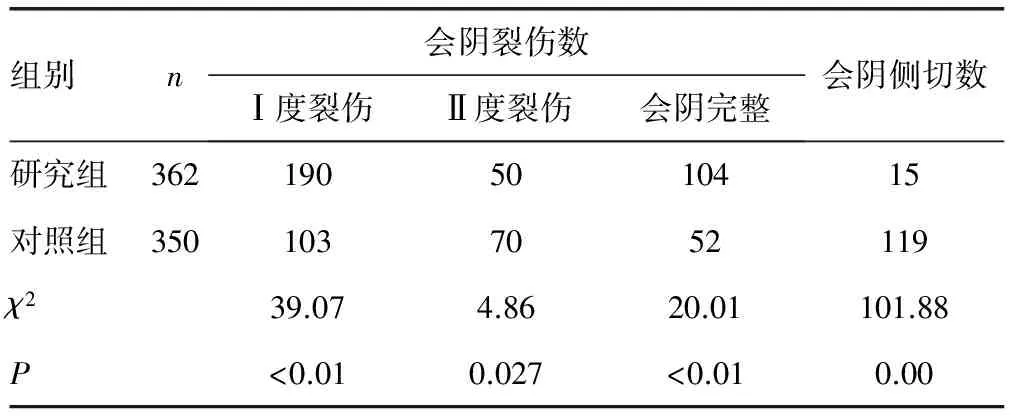
表4 两组产妇会阴裂伤、会阴侧切情况比较(n)
2.4两组新生儿窒息例数、脐动脉血pH值异常情况比较 两组产妇新生儿窒息例数差异无统计学意义(P>0.05);研究组婴儿脐动脉血的pH<7.2的婴儿例数明显低于对照组,两组差异有统计学意义(P<0.01)。见表5。
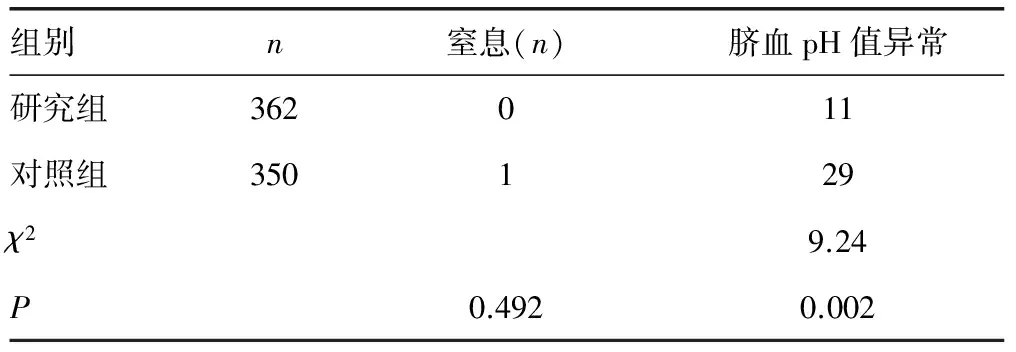
表5 两组产妇新生儿窒息例数、脐动脉血pH值异常产妇例数比较(n)
2.5两组产妇产后2 h出血量 研究组产妇产后2 h及24 h阴道出血量均低于对照组,两组差异有统计学意义(P<0.01)。见表6。
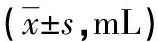
表6 两组产妇产后出血情况比较
3 讨 论
分娩时体位的选择应考虑产妇舒适和易操作性,仰卧膀胱截石位并不具备上述优势。产妇取侧卧位分娩背面垂直于床面,减少了胎儿对产妇腰骶部的压迫,使产妇比较省力,利于助产士帮助按摩腰背部缓解疼痛,同时也便于助产士接产[3]。本研究发现侧卧位分娩具有以下特点。
3.1侧卧位分娩未延长产程时限,未增加剖宫产及阴道助产率 既往由于国内学者就各种分娩体位对相关母婴结局研究较少,且仰卧膀胱截石位便于助产士管理产程和接生操作,因此目前国内大多数医院仍采用仰卧膀胱截石位的分娩体位[4]。但近年来随着国内外学者对分娩体位研究及认识的不断深入,均明确提出膀胱结石位并不是最佳分娩体位,根据母婴情况自由体位待产及分娩,能获得更好的母婴结局[5]。徐冬等[6]临床研究发现,第二产程开始产妇就取膀胱结石位,骶尾关节难以扩张,骨盆出口相对狭窄,且不能利用胎儿重力及地心吸引力,致使胎头下降受阻,同时第二产程产妇长时间截石位容易产生暴躁情绪,延长第二产程时间,导致难产和阴道助产[7]。但也有研究发现第二产程进展缓慢者不推荐采取侧卧位分娩,容易导致第二产程延长[8]。本研究中,第一、二、三产程时限差异无统计学意义(P>0.05),研究组无第二产程延长情况存在,这与既往诸多研究中提到的侧卧位分娩会延长第二产程时限结论不同。分析原因:产妇在宫口开全后选择侧卧位有利于产妇休息及背部放松,能很好地用力屏气,还可以纠正持续性枕横位和枕后位,刺激肛提肌反射性收缩促进胎头内旋转和下降,不会导致第二产程延长[9]。
3.2侧卧位分娩能减少会阴切开率和Ⅱ度会阴裂伤发生率 世界卫生组织倡导低危孕妇分娩应将会阴切开率控制在20%以下,最好是5%以下,并尽量减少医疗干预和母亲的损伤,会阴切开对产妇会阴的近、远期盆底损伤均大于Ⅰ、Ⅱ度裂伤。而Ⅰ度裂伤对产妇损伤小,易恢复,不影响盆底肌肉功能。本研究中研究组会阴切开率及Ⅱ度裂伤率均显著低于对照组,提示第二产程侧卧位分娩取得了更好的会阴结局,保护了产妇的会阴及盆底组织。原因在于第二产程产妇侧卧位能使产妇会阴放松,并能直接降低胎头对会阴体的压力,降低会阴撕裂及切开的概率[10];产妇侧卧位分娩胎儿所受重力恰好在母体中央,此体位有适当抗重力作用,避免胎头娩出下降过快过猛,有利于会阴的缓慢扩张[11],也便于助产士适当保护会阴,所以,侧卧位分娩有较高的会阴完整率和Ⅰ度裂伤率,对保护产妇会阴完整及盆底功能有较好的作用。
3.3侧卧位分娩不增加新生儿窒息发生率,并能改善新生儿脐血pH值 仰卧膀胱结石位分娩时子宫压迫下腔静脉,使回心血量减少,心排出量减少,使血压下降,易致仰卧位低血压综合征[12]。本研究结果显示,研究组无新生儿窒息,对照组也仅1例新生儿窒息。这可能与本研究对象均为低危妊娠,新生儿窒息的发生率原本较低有关。但是研究组新生儿脐动脉血气分析pH≤7.2例数较对照组少,差异有统计学意义(P<0.05)。这可能提示侧卧位分娩可以改善脐动脉血pH值。可能与侧卧体位可以减轻子宫对腹主动脉及下腔静脉的压迫、减少仰卧位低血压、脐带受压的概率,从而改善胎盘血供,提高胎儿血氧饱和度,改善酸碱状态有关[13]。同时侧卧位避免了膈肌受压,有利于膈肌收缩,使胸腔增大有利于产妇呼吸,能减少胎儿宫内缺氧,降低了胎心减慢的发生率[14]。
3.4侧卧位分娩能降低产后2 h失血量 本研究结果显示侧卧位分娩较仰卧膀胱结石位产后2 h出血量少,差异有统计学意义(P<0.05)。可能原因有:(1)本研究中侧卧位分娩的会阴切开率和Ⅱ度会阴裂伤率均较对照组低,从而减少了软产道损伤的出血量;(2)仰卧位比侧卧位更容易造成产妇腰背疼痛,下肢肌肉痉挛发生率高,产妇体力消耗大,疲劳感及躁动、焦虑的情绪容易继发宫缩乏力、产道损伤[15]。因此,侧卧位分娩保护了产力,同时又减少了产道损伤的可能,从而导致产后2 h的出血量减少,利于产妇分娩结局。
综上所述,侧卧位分娩是一项安全、有效的分娩体位,既不增加剖宫产率及新生儿窒息率,又能降低产妇的会阴侧切率,减少产后出血量,改善产妇会阴及盆底的近远期损害,取得了更好的母婴结局。同时侧卧位较其他分娩体位更便于助产士观察产程和接产,且对产房硬件设施及产床没有过高的要求,适合开展和推广。
[1]韩翠存,姜梅.侧卧位接产在第二产程中的应用效果[J].中华现代护理杂志,2015,8(30):3608-3610.
[2]Westbury B.Mobility and upright positioning in Labour[J].Pract Midwife,2014,17(4):24-26.
[3]郭仁妃,吴燕,王爱宝,等.侧卧位接产在阴道分娩中的可行性与安全性分析[J].中国妇幼保健,2015,30(33):5901-5903.
[4]梁媛,刘洁玲,詹晓兰.自由体位与传统卧位对正常初产妇产程中产科质量和母婴并发症的影响[J].浙江临床医学,2016,18(5):843-844.
[5]Johansson M,Thies-Lagergren L.Swedish fathers′ experiences of childbirth in relation to maternal birth position:a mixed method study[J].Women Birth,2015,28(4):e140-e147.
[6]徐冬,蔡淑萍,郧丰,等.自由体位在第二产程中的应用效果[J].中华围产医学杂志,2016,19(6):462-464.
[7]李新景.第二产程分阶段体位管理对产妇分娩的影响[J/CD].齐鲁护理杂志,2010,16(23):91-92.
[8]贺晶,陈璐.分娩时体位选择[J].中国实用妇科与产科杂志,2015,31(2):112-116.
[9]李红雨,常青,王丹.自由体位分娩对母婴围生期结局的影响[J/CD].中华妇幼临床医学杂志(电子版),2015,11(5):640-643.
[10]黄丽华,郑月媚,朱建英,等.136例第二产程自由式接产分娩效果观察[J].中国生育健康杂志,2014,25(2):154-156.
[11]池琳琳,曹涵淋,郭洪花.正常分娩非仰卧临产体位应用的研究进展[J].中国妇幼保健,2014,29(36):6181-6184.
[12]Gupta JK,Hofmeyr GJ,Shehmar M.Position in the second stage of labour for women without epidural anaesthesia[J].Cochrane Database Syst Rev,2017,25(5):74-80.
[13]Inge Meyvis MSc BaM,Bart VB,Karine Goormans MScN BaM,et al.Maternal position and other variables:effects on perineal outcomes in 557 births[J].Birth,2012,39(2):115-120.
[14]张惠欣,郝荣,张宏玉,等.第二产程分娩体位对分娩结局的影响[J].中华围产医学杂志,2014,17(11):743-747.
[15]范如珍.分阶段体位调整对初产妇妊娠结局及新生儿的影响[J].中国妇幼保健,2016,31(15):3044-3046.
R719
C
1671-8348(2017)31-4460-04
10.3969/j.issn.1671-8348.2017.31.051
魏琳娜(1980-),主管护师,本科,主要从事产科临床研究。△
,E-mail:84303384@qq.com。
2017-04-21
2017-06-26)

