高血压脑出血术后早期血压波动对再出血的影响
张业森,徐德才,娄飞云
·临床经验·
高血压脑出血术后早期血压波动对再出血的影响
张业森,徐德才,娄飞云
目的:探讨高血压脑出血术后血压波动对高血压脑出血术后再出血的影响。方法分析某院收治的70例高血压脑出血手术病例,依据术后有无再出血分为再出血组(19例)和未再出血组(51例),分析2组病例术前收缩压、舒张压、血肿量,分别统计出术后再出血和未再出血病例的收缩压(SBP)>150 mmHg和>170 mmHg次数及频数百分比,进行术后血压波动与再出血的相关性研究。结果再出血组与未再出血组术前收缩压(SBP)、舒张压(DBP)未见明显差异(P>0.05),再出血组与未再出血组的术后SBP>150 mmHg的频数百分比未见明显差异(P>0.05),再出血组与未再出血组的术后SBP>170 mmHg的频数百分比有统计学意义(P<0.05)。结论高血压脑出血再出血较未再出血患者术后血压波动范围大且频数多,提示患者术后再出血与术后血压波动相关。
颅内出血,高血压性; 血压波动; 再出血
高血压脑出血(hypertensive intracerebral hemorrhage, HICH)是由血压升高所致小血管破裂而致的自发性脑出血[1],是神经外科常见病,以发病急、血肿变化快、致残率高、死亡率高为主要特点,患者预后往往较差,预后较差的原因是出血所致占位及水肿效应引起的神经细胞死亡,手术是早期解除脑出血占位效应、减轻局部脑组织水肿的有效方案[2],最大限度地恢复神经功能,降低HICH 患者死亡率[3]。但高血压患者术后再出血、发生率较其他神经外科开颅手术明显增高。术后再出血的发生与术后血压波动情况可能相关,甚至高血压脑出血患者预后质量都受其影响,其是脑出血的独立危险因素,术后如何控制血压波动及波动范围现仍有不小争议[4]。为研究血压波动与HICH术后再出血的关系,我们回顾性总结分析来我院神经外科手术治疗的70例HICH患者的临床资料,现报告如下。
1 资料与方法
1.1 资料 回顾性分析2016年1月-2017年6月我院神经外科手术治疗的70例HICH患者临床资料,均有明确的高血压病史,经头颅 CT检查确诊自发性脑出血,出血量在30 mL以上,出血时间在24 h以内,未合并手术禁忌证,70例均采取手术治疗,其中男44例,女26例;年龄28~72岁,平均年龄54岁;基底节区出血破入脑室者共有13例,基底节区脑出血46例,脑叶皮层下出血11例。手术方式为全麻下开颅颅内血肿清除及去骨瓣减压术。所有病例术后均入重症监护室继续治疗;术后连续24 h进行血压监测。排除标准:不符合高血压诊断标准;已知头部外伤、颅内血管性疾病、颅内肿瘤及血液系统疾病引起的非高血压脑出血。根据术后复查头颅CT结果将患者分为再出血组和未再出血组,2组患者术前性别、年龄、入院时血压及血肿量等资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 2组患者术前一般资料比较
1.2 方法
1.2.1 血压波动监测 术后持续监测生命体征的情况下,比较2组术前收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP)及术后48 h内复查CT期间SBP分别超过150 mmHg,170 mmHg的频数百分比,以此作为血压波动指标,评估血压波动对血肿扩大的影响,医生对所选病例均不知情,如出现恶性血压升高,均给予静脉降压药物。其他专科治疗及特殊护理如定时翻身、拍背、呼吸道管理等会对血压造成影响,所以这些操作与血压测量至少间隔15 min。
1.2.2 术后再出血评判标准 颅骨去骨瓣处皮肤张力增高、引流管出现新鲜血液,同时复查头颅CT测得的血肿量与手术中去除量、引流量之和超过术前CT测得的血肿量,则判定患者属于再出血。

a,b为未再出血组头颅CT;c,d为再出血组头颅CT。图1 2组患者头颅CT比较

2 结果
2.1 2组患者头颅CT比较 经过治疗,本组患者再出血19例,未再出血51例,均经复查头颅CT证实。未再出血组术后CT见颅内未见明显出血,中线结构居中;再出血组术后CT见出血部位再次出血,出血量增多中线结构移位。见图1。
2.2 2组患者术后血压波动频数百分比比较 术前头颅CT检查至术后48 h内头颅CT复查期间,再出血组与未再出血组血压测量总次数分别为1 091次、2 968次,SBP>150 mmHg的次数分别为798次、2076次,SBP>170 mmHg的次数分别为459次、801次。2组患者术后SBP>150 mmHg频数百分比无统计学意义(P>0.05)、术后SBP>170 mmHg频数百分比2组比较,差异有统计学意义(P<0.05)。见表2。
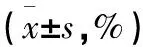
表2 2组患者术后血压波动频数百分比比较
3 讨论
脑出血急性期常出现颅内压增高并伴随血压显著升高,幅度通常超过缺血性卒中患者,具有较高的致残率和致死率,特别是早期死亡率,无论既往是否有高血压史[5]。高血压是自发性脑出血最常见的病因,也是引起颅内出血迅速扩大最重要的独立危险因素,HICH术后血压能否合理调控是决定治疗成败的重要因素。高血压脑出血术后再出血可能原因有随着术后时间的推移,血肿的清除血管痉挛逐渐解除,血管扩张,原血管破裂口处被解除,凝血块逐渐机化,以及脑组织移位导致血管撕裂出血等[6-7],若该过程中血压过高或血压较大波动均会导致血管壁破裂而发生再次出血。脑出血术后血压控制不佳可以引起持续的活动性出血,导致血肿扩大、颅内压增高,影响患者预后,严重者危及生命。研究表明脑出血术后血肿形成是一个短暂的过程,其扩大一般出现在术后数小时甚至数十小时,大多在24 h内。Sato等[8]对2 909例脑出血患者再出血发生率的评估研究中发现,当SBP控制在<140 mmHg和<180 mmHg时,SBP<140 mmHg时血肿发生再出血的几率降低。Rodriguez-Luna等的研究显示,SBP>180 mmHg时患者血肿扩大,甚至增大出血速度,且能与血压波动一起独立的预测脑出血预后情况[9]。目前HICH患者术后血压控制尚无统一的标准,部分学者推荐SBP<140 mmHg,还有一部分推荐介于正常血压至160 mmHg之间,2015年美国心脏学会(AHA)在2010年的指南基础之上提出“所有脑出血的患者均应控制血压(I类,A级证据),且是自脑出血发生后立即开始控制血压治疗(I类,A级证据,新推荐);对于SBP为150~220 mmHg、无急性降压治疗禁忌的脑出血患者,将SBP紧急降至140 mmHg是安全的(Ⅰ类,A级证据),并有利于改善患者预后(Ⅱa 类,B级证据;对2010版指南进行的补充”[10-11]。
我们通过对70例患者回顾性分析发现,不同程度的血压波动几乎出现在所有患者中,且脑出血早期均有血压升高,其中术前SBP,DBP分别为(186.1±12.8)mmHg,(121.4±13.1)mmHg;再出血组的SBP,DBP略高于未再出血组,但2组间无显著性差异(P>0.05)。术后SBP>150 mmHg的频数百分比在2组间无显著差异(P>0.05),但再出血组术后SBP>170 mmHg的频数百分比高于未再出血组(P<0.05)。说明高血压脑出血术后血压控制不稳定、术后SBP在较高水平反复波动是血肿扩大的重要原因。
综上所述,脑出血术后早期血压控制研究,还需结合患者颅内出血破坏程度、出血部位、颅内压高低、基础血压等一起尚能综合评价。本资料提示在高血压脑出血术后早期降压治疗过程中,保持血压平稳,避免血压过度波动,特别避免血压在较高水平反复波动,对减少再出血发生率具有重要意义。
[1] GODOY DA,PINERO GR,KOLLER P,et al.Steps to consider in the approach and management of critically ill patient with spontaneous intracerebral hemorrhage[J].World Journal of Critical Care Medicine,2015,4(3):213-219.
[2] STEINER T,AL SHAHI SALMAN R,BEER R,et al.European Stroke Organisation ( ESO) guidelines for the management of spontaneous intracerebral hemorrhage[J].Int J Stroke,2014,9(7):840-855.
[3] YANG CD,CHEN YW,WU HC.Meta-analysis of randomized studies of surgery for supratentorial intracerebral hemorrhage[J].Formosan Journal of Surgery,2014,47(3):90-98.
[4] GODOY DA,PINERO GR,KOLLER P,et al.Steps to consider in the approach and management of critically ill patient with spontaneous intracerebral hemorrhage[J].World Journal of Critical Care Medicine,2015,4(3):213-229.
[5] ERWIN C,ANA OG,ANGEL VS,et al. Blood pressure at hospital admission and outcome after primary intracerebral hemorrhage[J]. Archives of Medical Science Ams, 2013, 9(1):34-39.
[6] OVESEN C,CHRISTENSEN AF,KRIEGER DW,et al.Time course of early postadmission hematoma expansion in spontaneous intracerebral hemorrhage[J].Stroke,2014,45(4):994-999.
[7] FORTES LIMA TT,PRANDINI MN,GALLO P,et al.Prognostic value of intraventricular bleeding in spontaneous intraparenchymal cerebral hemorrhage of small volume:a prospective cohort study[J].Neurosurgery,2012,70(4):929-934.
[8] SATO S,ARIMA H,HIRAKAWA Y,et al.The speed of ultraearly hematoma growth in acute intracerebral hemorrhage[J].Neurology,2014,83(24):2232.
[9] RODRIGUEZ-LUNA D,PINEIRO S,RUBIERA M,et al.Impact of blood pressure changes and course on hematoma growth in acute intracerebral hemorrhage[J].European Journal of Neurology,2013,20(9):1277-1283.
[10] 婉玲,于瀛,黄清海.自发性脑出血诊疗指南-美国心脏协会/美国卒中协会的健康职业者指南[J].中国脑血管病杂志,2015,12(9):490-504.
[11] HEMPHILL JC 3RE,GREENBERG SM,ANDERSON CS,et al.Guidelines for the Management of Spontaneous Intracerebral Hemorrhage:A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association[J].Stroke,2015,46(7):2032-2060.
安徽省高等学校自然科学研究一般项目(KJ2015B124by)
蚌埠医学院第一附属医院 神经外科,安徽 蚌埠 233004
张业森(1987-),男,医师,研究生。
10.14126/j.cnki.1008-7044.2017.06.030
R 743.34
A
1008-7044(2017)06-0700-03
2017-04-29)

