我国按疾病诊断相关分组预付费改革进展及建议
胡广宇刘 婕 付婷辉 刘远立
1.北京协和医学院公共卫生学院 北京 100730 2.中国中医科学院西苑医院 北京 100091 3.首都医科大学附属北京妇产医院 北京 100020
·专题研究·
我国按疾病诊断相关分组预付费改革进展及建议
胡广宇1*刘 婕2付婷辉3刘远立1
1.北京协和医学院公共卫生学院 北京 100730 2.中国中医科学院西苑医院 北京 100091 3.首都医科大学附属北京妇产医院 北京 100020
按疾病诊断相关分组预付费是国际上应用较成熟的一种住院患者医保费用支付方式,2017年我国将选择部分地区开展按疾病诊断相关分组预付费试点。本文从省、市、县层面,对国内按疾病诊断相关分组预付费改革典型地区进行个案分析,总结改革方案设计的特点,比较政策实施的差异,讨论改革的经验和启示。在分析当前改革进展和问题的基础上,提出推进我国按疾病诊断相关分组预付费改革的相关建议。
医疗改革; 疾病诊断相关分组; 预付费制度; 试点项目
建立高效运行的全民医疗保障制度,是“十三五”期间深化医改的五项重要制度建设工作之一。[1]深化医保支付制度改革,是推动全民基本医保制度提质增效的关键抓手,由于直接涉及医疗服务供需双方切身利益,医疗服务供需双方对支付制度和支付方式改革的行为反应也最为灵敏。[2]《“十三五”深化医药卫生体制改革规划》明确提出,全面推行按病种付费为主,按人头、按床日、总额预付等多种付费方式相结合的复合型付费方式,鼓励实行按疾病诊断相关分组付费。对住院医疗服务主要按病种付费、按疾病诊断相关分组付费或按床日付费,并要求2017年选择部分地区开展按疾病诊断相关分组付费试点。本研究分别在省、市、县级层面对按疾病诊断相关分组预付费改革的进展进行了个案分析,总结改革的经验和启示,分析存在的问题,并提出相关建议。
1 相关概念
1.1 疾病诊断相关分组
疾病诊断相关分组(Diagnosis-Related Groups,DRGs)起源于美国,是以患者的主要疾病诊断、治疗方式、合并症与并发症、年龄、性别等因素将病例予以分类的一种患者分组方案[3],在中国通常也被译为“诊断相关患者组”[4]、“诊断相关组”[5]或“疾病诊断分组”[6]。该方案基于病例组合(case-mix)的思想,综合考虑病例的个体特征,通过将临床过程相近、资源消耗相似的病例分到同一个组(DRG),并对每个DRG进行风险调整赋予相对权重,进而可建立结构化的患者分组编码体系和标准化的评价指标,以反映医疗服务的产出、效率、质量,可为卫生管理部门医疗服务绩效评价提供标准化工具[7],为医疗保险部门的支付方式改革提供重要技术支撑[8]。与此同时,以DRGs为基础的相关管理方法,也可为医院内部绩效考核提供更为精细化的手段。[9]
1.2 按疾病诊断相关分组预付费制度
按疾病诊断相关分组预付费制度(DRG-based Prospective Payment System,DRG-PPS)是以患者的疾病诊断相关分组结果(DRG)为付费单元,由政府或医保部门作为支付方,按照各个不同DRG预先设定的支付标准,对医疗机构的患者费用予以结算支付的一种方式。[10]相对于传统的以按服务项目付费(Fee for Service)为主的后付制、总额预付(Global Budget)以及单病种定额付费,DRG-PPS既避免了后付制存在诱导服务需求的风险,也避免了总额预付的刚性预算约束下,可能导致医疗机构推诿患者的潜在风险,同时较单病种定额付费对付费单元的标准制定更为精细化。自20世纪80年代率先被美国联邦医疗保险计划(Medicare)采用以来[10],DRG-PPS作为国际上应用较为广泛的一种急性住院患者费用支付方式,已被半数以上的经济合作与发展组织(OECD)国家作为一种重要的医院支付方式纳入本国的支付制度[11],不少中低收入国家也将其纳入改革试点探索或正式提上政策议程[12]。
2 改革进展
推行DRG-PPS以开发具有本土适用性的DRGs方案为前提,中国的首个本土化方案于2008年由“北京市DRGs-PPS研究项目组”开发完成,命名为BJ-DRGs[13],2015年国家卫生和计划生育委员会医政医管局以北京市医院管理研究所享有著作权的DRGs方案为基础,等效建立CN-DRGs分组方案(2014版)并正式公开出版发行[14]。此外亦有部分地区和机构先后开展了本土化的分组方案研究[15-16],基于不同的分组方案,国内已有部分地区开展了DRG-PPS改革试点(表1)。
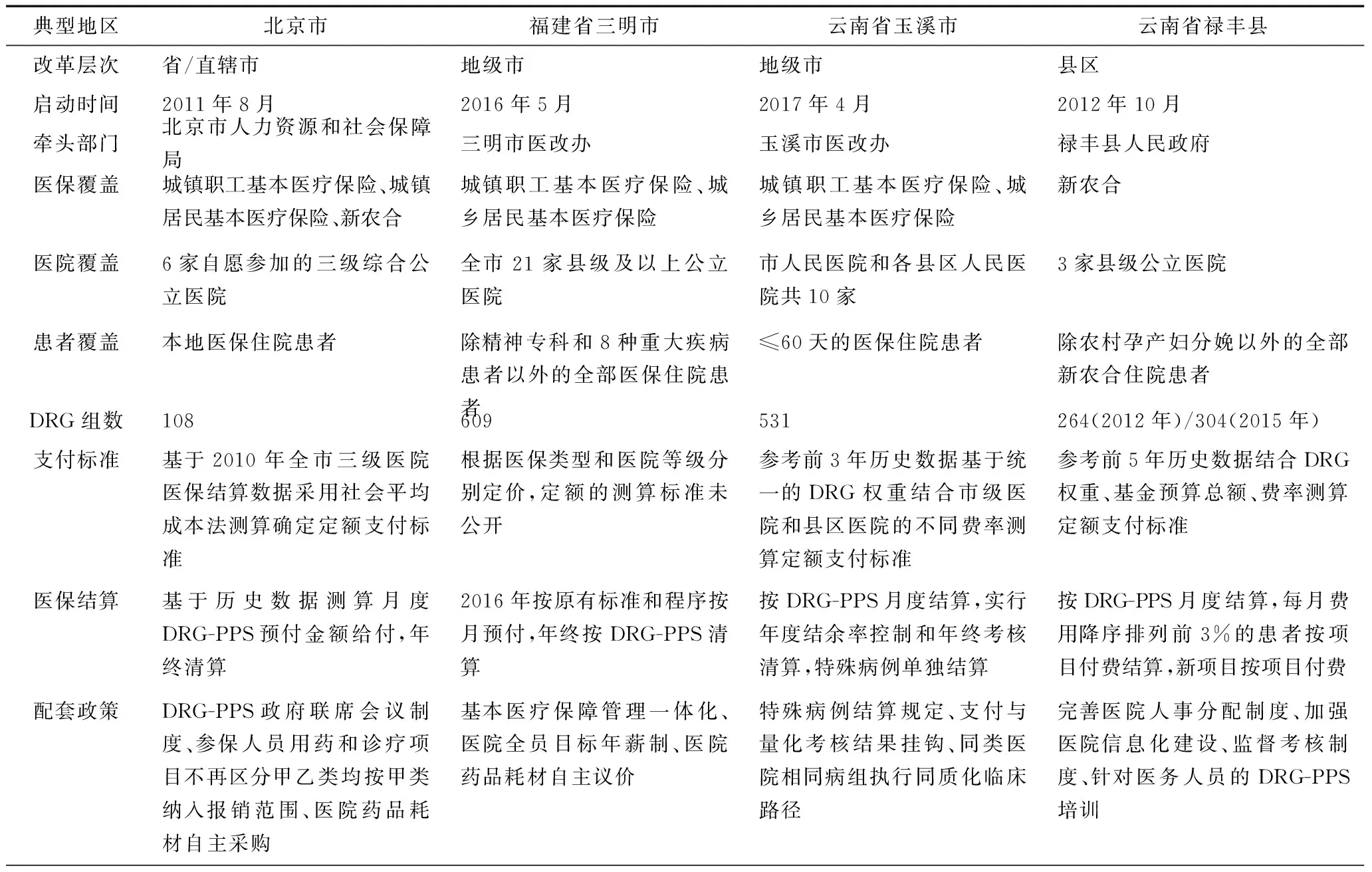
表1 国内部分地区DRG-PPS改革概况比较

(续)
2.1 省/直辖市层面
北京市是国内首个开展DRG-PPS改革试点的省/直辖市级行政区域。BJ-DRGs的研发由北京市人力资源和社会保障局与原北京市卫生局共同支持,政府财政资金提供经费资助,2006年由原北京市卫生局牵头,与北京市人力资源和社会保障局、北京市发展和改革委员会、北京市财政局共同建立了DRG-PPS政府联席会议制度,负责推进DRG-PPS的研究与应用。[17]2011年8月1日,北京市人力资源和社会保障局、原北京市卫生局、北京市财政局、北京市发展和改革委员会联合印发《关于开展按病种分组(DRGs)付费试点工作的通知》[18],在部分三级医院,正式启动DRG-PPS改革试点。
在推行DRG-PPS的过程中,北京市以BJ-DRGs初期的652个分组为基础,并未将改革覆盖所有患者,而是选择了组内差异较小、病例数量相对集中的108个DRG开展试点。纳入DRG-PPS结算的患者,均为北京市本地医保患者,DRG定额支付标准采用社会平均成本法确定,以当地2010年基本医疗保险定点三级医院诊治同一DRG医保患者实际发生的次均住院费用为参考基准进行测算。医保部门与试点医院的患者费用结算实行基金预付制,在不改变患者本身就医就算方式的前提下,将第一个月给付金额的90%预付给定点医疗机构,后期根据医疗服务量审核结算,年终根据试点医院当年实际医疗服务量清算。
试点阶段评价研究的结果显示[19],2012年试点医院纳入108个分组的病例,占医院医保结算总例数的39%,试点的分组结果较为稳定;入组病例结算率平均为63%,其中最高92%,最低28%,试点医院结算率差异较大;按DRG-PPS结算的医保费用占医保住院病例结算总费用的49%。试点医院与北京市8家对照医院的同期关键指标比较结果显示,试点医院以传统的按项目付费测算的单位权重费用比对照医院低9.71%,试点医院单位权重的患者个人支付费用比对照医院低15.49%,试点医院平均住院日比对照医院低6.32%。上述结果表明试点的医疗保险基金使用效率得到提高,参保人员费用负担有所减轻,试点的局部成效得到了医疗机构的认可。[20-21]同时,试点也显现出病组费率标准不合理[22],医院结算中存在选择病例的倾向等问题[23]。
2.2 地级市层面
福建省三明市是国内首个在全域层面推行DRG-PPS综合改革的地级市。改革启动前,三明市已分别从医保管理体制的制度设计层面和医保支付方式的技术实施层面,做了大量协同性配套改革工作。2013年6月,三明市正式推行城镇职工医疗保险、城镇居民医疗保险、新型农村合作医疗“三保合一”,成立医疗保障基金管理中心,实行垂直管理,市级统筹[24],在制度设计层面实现了基本医疗保障的管理一体化,强化了医保的基础性作用。2013年3月,《三明市住院患者单病种付费工作实施方案(试行)》印发[25],明确了从单病种付费试点开始,最终过渡到DRG-PPS的支付方式改革路线图和时间表。2016年5月17日,三明市深化医药卫生体制改革领导小组办公室、三明市卫生和计划生育委员会、三明市医疗保障基金管理中心联合印发《关于开展住院费用全部按病种付费工作的通知》[26],正式在全市县级及以上公立医院推行DRG-PPS。
三明市DRG-PPS实施范围涵盖全市21家县级及以上公立医院,同时规定符合条件的民营定点医疗机构可参照执行,改革实施时间自2016年1月1日算起,计划于2017年将改革范围扩大至基层定点医疗机构。医保经办机构对定点医院2016年住院医疗费用的结算,仍以医保统筹基金的原有标准和程序按月预付,年终按DRG-PPS定额标准结算,参保人员就医流程、报销比例、结算办法不变。改革所使用的疾病诊断相关分组方案包含609个分组,大部分与CN-DRGs分组方案(2014版)一致,但亦有增删。DRG的定额支付标准按照患者医保类型和医院等级分别制定。除精神专科和部分重大疾病患者,所有住院病例均纳入DRG-PPS管理,且对三级和二级医院的分组变异率提出了上限要求。此外,三明市对定额结算后医院的结余经费使用做出规定[27],超支由医院自行承担,结余可直接作为医疗机构的医务性收入,诊查护理和手术治疗各占50%,同时给予医院对于药品耗材的独立议价权为其创造控费空间。改革一年前后的评估结果显示[28],改革对平均住院日变化未产生显著影响,对医疗费用的控制效果不理想,可能存在不合理的费用转移。
此外,云南省玉溪市于2017年4月17日印发《2017年玉溪市医疗保险按疾病诊断相关组(DRGs)付费方案》[29],计划2017年起针对市县区人民医院城镇职工、城乡居民医疗保险的住院医疗费用结算开展改革试点。国家卫生计生委也于2017年起,在福建省三明市、广东省深圳市、新疆维吾尔自治区克拉玛依市开展按疾病诊断相关分组收付费改革试点[30]。
2.3 县区级层面
DRG-PPS在国内县区级层面的试点较活跃,主要由卫生行政部门主导用于新型农村合作医疗基金支付方式改革。云南省祥云县、禄丰县自2013年起已陆续实现了新型农村合作医疗住院费用的DRG-PPS全覆盖,两地的DRGs方案分别包含434个分组和304个分组,分组方案均根据当地患者的实际情况有所调整。[31-32]2014—2015年,祥云县人民医院和禄丰县人民医院的住院次均费用增长率分别为6.08%和7.80%,均控制在10%以内,新农合实际补偿比例亦有所提高,在有效控制基金风险的同时,提高了基金使用效率。2016年,云南省玉溪市将DRG-PPS应用于辖区内全部县区人民医院的新农合住院患者费用结算,确定使用493个分组,试点当年,9家县区人民医院住院医疗费用增幅为5.2%,较上年下降6%,住院次均费用首次出现负增长,有效控制了医疗费用过快上涨,切实减轻了患者就医经济负担,另一方面,支付标准能否实现对医院的合理补偿尚有待评估。
推行DRG-PPS对医疗机构的病案数据质量和医保经办机构的技术管理水平要求较高,县区级层面的改革通常面临诸多客观条件限制。在医保支付方式改革的地方实践中,部分地区参照DRG-PPS的理念,按照疾病分组管理、分类支付的原则,开发出具有良好本土适用性的类DRG-PPS方案,其中河南省宜阳县的改革较有代表性。2009—2010年,宜阳县在新农合基金有超支风险的情况下,实施单病种限额付费改革,但未实现改革预期目标。2011年起参考DRG-PPS理念,开始探索按疾病分组付费,在单病种基础上,进一步根据临床表现、合并症、严重程度划分为A、B、C三个诊疗组,每组配有相应临床路径用于临床治疗,同时制定不同的支付标准和诊疗组占比控制原则。A、B、C三个诊疗组大体上分别对应一般、严重、危重病例,对医疗机构的入组病例占比实行7:2:1的总量控制,各组支付标准由新农合经办机构与医疗机构谈判确定,A、B两组实行定额支付,C组仍按项目支付。[33]宜阳的改革配套制定了护理版和患者版临床路径,明确了质量标准,促进了医患沟通,个案评估研究结果显示,部分改革指标呈现良性变化趋势。[34]此类方案在河南省息县、湖北省当阳市等地县域内新型农村合作医疗基金支付方式改革中亦有应用。
3 经验与启示
表1显示,DRG-PPS在不同层面的改革推进情况各有特点,县区级层面启动早、力度大、效果好;地级市层面自“十三五”医改规划出台以来陆续启动,呈现出与医改相关政策联动的趋势;省级层面目前仅有直辖市北京在小范围开展过探索。
3.1 疾病诊断相关分组方案是改革的技术核心
DRG-PPS作为一种以病例分组为付费单元的支付方式,技术核心是病例的疾病诊断相关分组方案即DRGs。DRGs的病案相关编码标准、分组逻辑、分组方法、组数、组间权重、本土化病案数据适用性等技术细节,对分组结果的合理性和有效性具有重要影响,也是DRG-PPS费率标准制定的基础。
DRGs研发技术门槛较高,目前国内仅北京、上海等少数地区拥有独立研发能力和公开发布版本,CN-DRGs是国内目前唯一由卫生行政主管部门在应用推广,且已公开发布相关技术文档的本土化分组方案,也是目前DRG-PPS改革典型地区主要参考和正在使用的一套方案。三明、玉溪等参考CN-DRGs制定本区域DRG-PPS方案的试点地区,均在其基础上利用本地历史病案数据对分组方案进行了调整,组数较CN-DRGs(2014版)的783组有不同程度减少,各组DRG权重也进行了本地化修订。基于成熟DRGs方案开展DRG-PPS改革,有利于降低改革方案设计的技术门槛,利用区域性历史病案数据对分组权重和费率予以本地化修订,可提高改革方案推行的适用性。
3.2 改革方案的系统性是影响改革推进的关键
支付方式改革是完善支付制度的重要内容,由于兼具成本补偿、风险分摊、经济激励三大重要功能,也是撬动综合医改的关键环节。DRG-PPS涉及多个利益相关方,改革方案的系统性和部门配合的协同性是影响改革推进的关键,各地改革方案对配套政策均有不同程度的系统性安排。
组织管理层面,行政组织高度重视和多部门联动施策的特点较为突出,改革的牵头与主要参与部门来自社保、卫生、财政、发改和各地医改领导小组成员单位,实施方案中各机构职责分工明确。北京市在改革试点中尝试建立了矩阵式组织运作模式[35],禄丰县将监察、审计部门一并纳入改革领导小组成员单位[36],合理的组织架构可为改革在相关部门的协同推进奠定重要组织管理基础。实施推进层面,各地与DRG-PPS相关的配套政策设计各有侧重。三明市在改革前期已实现基本医疗保障管理一体化和推行医院全员目标年薪制的前提下,更加侧重为医疗机构积极配合改革提供内生动力,通过授权医院药品耗材自主议价,在“定额包干、超支自付、结余归己”的基础上为医院创造控费空间,同时对不同类型医保和医疗机构的定额支付标准实行差异化管理,体现政策导向性和协同性。玉溪市的改革方案将科学评价医院和医生的服务质量与效率,促进医疗资源的合理配置同步纳入改革目标,为保证改革的稳妥推进,对特殊病例结算做出了例外规定,为规范诊疗服务强化质量监管,提出了制定全市同质化临床路径的改革要求,并针对基金结算支付设计了量化考核方案,改革方案对利益相关方的兼顾较全面。
4 问题与建议
2016年10月国家卫生计生委发布《医疗质量管理办法》,明确要求医疗机构应当熟练运用医疗质量管理工具开展医疗质量管理与自我评价,并将疾病诊断相关分组绩效评价列为重要的医疗质量管理工具。[37]相较于DRGs在医疗管理领域的应用推广,DRG-PPS在医疗保险支付管理中的应用目前在我国仍处于试点阶段,面临着一系列问题与挑战。
4.1 DRGs本土化方案应由中央政府作为国家标准统一研发
国内DRGs的研发尚未形成统一而权威的国家标准,地方DRG-PPS实践中使用的分组方案差异将推高改革的总体成本。如三明市2016年使用的分组方案,与2017年开展国家试点采用的C-DRG在分组方法上设计迥异;DRGs应用较为成熟的云南地区,目前同时存在多个版本分组方案的推广;不同分组方案的编码系统、分组口径各不相同,数据收集分析缺乏统一标准,将不利于远期DRGs在全国医疗服务综合监管和医保支付管理中的标准化和规范化应用。处于研究阶段的DRGs及其配套的编码体系、数据采集标准等,可有不同的尝试与探索,然而若将其应用于DRG-PPS,则前期国家标准的顶层设计和可操作性指导意见的政策制定不可或缺。
DRGs本土化方案至少应当包含适合中国患者的DRGs标准、疾病分类和诊疗操作编码标准以及病案数据规范化采集标准,建议由中央政府卫生行政主管部门在现有成熟方案、标准、规范的基础上,作为国家标准统一研发,建立修订完善和动态更新的机制。DRG-PPS支付标准、DRG-PPS医保患者跨区域异地就医结算报销办法等配套政策建议由医保基金管理部门在调研总结前期试点经验的基础上,统筹拟定针对地方改革的指导性意见。
4.2 DRG-PPS改革启动应当坚持高位牵头多部门协同推进
典型地区改革进展的差异表明,改革实施的高位牵头,利益相关方的协同参与,对改革的实施推进具有重要影响。DRG-PPS涉及医疗服务供需双方和第三方,改革方案的政策设计应当兼顾对各利益相关方的影响,将其诉求纳入政策制定程序统筹考量,尤其是医疗服务提供方的服务水平、规范程度、配合程度,与改革推行的效率和实施效果息息相关。基本医疗保障管理一体化、健全的公立医院政府财政投入与补偿机制、完善的公立医院法人治理结构与运行机制等,均是推行DRG-PPS的重要基础条件,若缺乏上述配套改革的政策落实,DRG-PPS的推行将成为无水之源,甚至将对公立医院运行与发展产生负面影响。
建议在国家层面统筹协调卫生、社保、财政、发改等部门,做好DRG-PPS试点与现行城乡居民大病保险、重特大疾病医疗救助制度、医疗服务价格调整等重要相关配套政策衔接的前期论证工作。在地方试点过程中,由于涉及跨多个业务主管部门的改革联动,无论是通过建立政府部门联席会议制度协调议事,还是由各级政府医改办负责组织实施,都是确保DRG-PPS系统推进的关键环节,应当在改革方案的政策设计阶段统筹并举。
4.3 以患者为中心探索最佳医疗实践应作为效果评估导向
缺乏改革的进展监测和效果评估机制是前期各地改革方案设计的短板。患者覆盖、DRGs组数的政策设计是否符合当地临床诊疗实际需求;病例分组支付标准能否实现对医疗服务提供方总体资源消耗的合理补偿,均有待验证。多数地方改革方案的政策文本未提及改革的进展监测和效果评估,与改革方案考核监督有关的政策设计也主要关注确保医保基金的安全有效运行,而对医疗质量与医疗安全的表述简略。
医疗费用管控是DRG-PPS的重要应用场景而非唯一目标,推行DRG-PPS的目标,应当是在确保质量和安全的同时,通过精细化管理手段,降低资源消耗,增加单位产出,提高资源利用效率,推动医疗服务提供方以患者为中心,探索最佳医疗实践。建议以上述目标作为改革效果评估的价值导向,同时将医疗服务的质量、安全、效率、公平性作为改革效果评估的四大核心维度,进而在此基础上采用DRGs的标准化评价指标,建立反映改革综合进展的定量监测指标体系,结合评估反馈,促进政策完善。
4.4 DRGs和DRG-PPS的适用条件和应用局限需统筹考虑
DRGs主要应用于急性住院病例的分组和风险调整,对于门急诊、康复、精神疾病、罕见病等患者通常并不适用,相应的DRG-PPS也无法解决全部住院患者的费用管理和医保支付问题。国内针对门急诊、康复等特殊患者病例组合系统的本土化研究当前较缺乏,基于医疗服务成本核算数据的PPS定额支付标准测算等相关研究也亟待补充和加强。
DRGs作为一种基于诊断与治疗相关信息的患者分组方案,分组的核心依据是医疗机构的病案首页数据及其相关联的疾病分类和诊疗操作编码标准,特定的编码标准是分组方案的核心适用条件。编码填写的规范性、编码结果的正确性以及病案首页其他相关数据的准确性均是影响分组的重要因素,病案数据在医疗机构内部采集和归档过程中的全流程规范,需要在DRGs应用过程中予以系统管理。尤其值得注意的是,DRGs的标准化评价指标仅反映服务结果,用于医疗机构内部评价时宜慎重。同时,受国内医疗机构成本核算现有基础条件限制,DRG-PPS目前尚无法实现基于诊疗成本的病组权重和费率测算,因此前期各地改革试点采用基于历史费用为基础的病组权重和费率测算结果,作为一种次优解决方案,存在无法反映真实资源消耗、组间定额支付标准相对水平失真等潜在问题,改革过渡方案中,支付标准应“就高”还是“就低”亦存在争议。DRGs和DRG-PPS的上述相关问题,值得地方改革实践加以重视,并统筹考虑以判定出适合本地的改革方案。
[1] 国务院. 国务院关于印发“十三五”深化医药卫生体制改革规划的通知[J]. 中华人民共和国国务院公报, 2017(3): 66-81.
[2] 刘远立. 深化医改要符合科学发展规律[J]. 行政管理改革, 2015(3): 17-22.
[3] Fetter R B, Shin Y, Freman J L, et al. Case Mix Definition by Diagnosis-Related Groups[J]. Medical Care, 1980, 18(2): 1-53.
[4] 中国医学科学院医学信息研究所, 美国国立医学图书馆.医学主题词注释字顺表(2002年版): 英汉对照[M]. 北京: 中国计量出版社, 2002.
[5] 简伟研, 胡牧, 张修梅. 诊断相关组(DRGs)的发展和应用[J]. 中华医院管理杂志, 2011, 27(11): 817-820.
[6] 郭永瑾, 岑珏, 许岩, 等. 疾病诊断分组系统的建立及其在医院绩效管理中的应用[J]. 中国卫生政策研究, 2015,8(9): 6-9.
[7] 郭默宁, 郑建鹏, 邓小虹. 北京市远郊区县中心医院住院服务绩效评价[J]. 中华医院管理杂志, 2011, 27(11): 873-876.
[8] 蒋继元, 孙德尧, 齐齐, 等. 北京市基本医疗保险按DRG分组付费研究[J]. 中华医院管理杂志, 2011, 27(11): 857-859.
[9] 杜圣普, 金昌晓, 周瑞, 等. DRGs病例组合指数在医院绩效考核中的应用研究[J]. 中华医院管理杂志, 2011, 27(11): 876-878.
[10] KAHN K L, RUBENSTEIN L V, DRAPER D, et al. The effects of the DRG-based prospective payment system on quality of care for hospitalized Medicare patients. An introduction to the series[J]. JAMA, 1990,264(15): 1953-1955.
[11] BUSSE R, GEISSLER A, QUENTIN W, et al. Diagnosis-Related Groups in Europe - Moving towards transparency,efficiency and quality in hospitals[M]. England: Open University Press, 2011.
[12] MATHAUER I, WITTENBECHER F. Hospital payment systems based on diagnosis-related groups: experiences in low and middle-income countries[J]. Bull World Health Organ, 2013, 91(10): 746-756.
[13] 简伟研, 卢铭, 张修梅, 等. 北京诊断相关组的分组过程和方法[J]. 中华医院管理杂志, 2011, 27(11): 829-831.
[14] 北京市医院管理研究所, 国家卫生和计划生育委员会医政医管局. CN-DRGs分组方案: 2014版[M]. 北京: 中国医药科技出版社, 2015.
[15] 徐勇勇, 张音, 潘峰, 等. 基于我国病案首页的病例组合方案与病例组合指数[J]. 中华医院管理杂志, 2001(1): 34-36.
[16] 许岩, 孙木, 何萍, 等. 上海市医院疾病诊断分组模型及分组器的建立[J]. 中国卫生政策研究, 2015(9): 15-18.
[17] 简伟研. DRGs系统的发展和应用[M]//邓小虹. 北京DRGs系统的研究与应用. 北京: 北京大学医学出版社, 2015.
[18] 北京市人力资源和社会保障局, 北京市卫生局, 北京市财政局, 等. 关于开展按病种分组(DRGs)付费试点工作的通知(京人社医发[2011]207号)[Z]. 2011.
[19] 简伟研, 卢铭, 胡牧. 北京市按病组付费初期试点情况和效应分析[J]. 中国医疗保险, 2015(3): 52-55.
[20] 田昕, 梁丽, 辛有清. 公立医院付费制度改革对医疗质量管理的影响探讨[J]. 中国医院管理, 2015(5): 4-6.
[21] 周瑞, 金昌晓, 乔杰, 等. 从北京市DRGs试点看医保费用支付方式改革方向选择[J]. 中国医院管理, 2013(3): 1-3.
[22] 张萌萌, 胡牧. DRGs在北京医保支付管理中的应用[J]. 中国医疗保险, 2015(4):51-53.
[23] 曾俊群, 王茹, 刘帆. 北京某三级甲等医院试点BJ-DRGs付费的收支分析[J]. 中华医院管理杂志, 2014, 30(7): 502-505.
[24] 中共三明市委机构编制委员会. 关于三明市医疗保障基金管理机构编制和管理体制的批复(明委编〔2013〕2号)[Z]. 2013.
[25] 三明市人民政府. 三明市人民政府批转市卫生局等单位关于三明市住院患者单病种付费工作实施方案(试行)的通知(明政文〔2013〕67号)[Z]. 2013.
[26] 三明市深化医药卫生体制改革领导小组办公室, 三明市卫生和计划生育委员会, 三明市医疗保障基金管理中心. 关于开展住院费用全部按病种付费工作的通知(明医管〔2016〕27 号)[Z]. 2016.
[27] 三明市深化医药卫生体制改革领导小组办公室, 三明市卫生和计划生育委员会, 三明市财政局. 关于鼓励医疗机构积极开展药品耗材议价和相关账务处理的通知(明医改办发〔2016〕20号)[Z]. 2016.
[28] 苏岱, 李浩淼, 陈迎春, 等. 三明市公立医院支付方式改革效果评价[J]. 中华医院管理杂志, 2017, 33(4): 271-274.
[29] 玉溪市深化医药卫生体制改革领导小组办公室. 关于印发《2017年玉溪市医疗保险按疾病诊断相关组(DRGs)付费方案》的通知(玉医改办[2017]11号)[Z]. 2017.
[30] 新华网. 我国将积极推进DRG收付费改革试点[EB/OL]. (2016-11-15)[2017-05-01]. http://news.xinhuanet.com/health/2016-11/15/c_1119917041.htm
[31] 李大奇, 范玉改. 新农合支付方式改革的案例分析[J]. 中国卫生政策研究, 2016(12): 73-76.
[32] 国务院医改办. 深化医药卫生体制改革典型案例[Z]. 2016.
[33] 孙颖颖. 宜阳县基本医疗服务分组分类支付制度及效果评估[D]. 郑州大学, 2013.
[34] 孙杨, 谢双保, 张敏, 等. 河南省宜阳县供方支付制度改革效果评估[J]. 中国卫生政策研究, 2013(3): 26-30.
[35] 邓小虹, 张大发, 吕飞宇, 等. 北京DRGs-PPS的组织实施[J]. 中华医院管理杂志, 2011, 27(11):809-812.
[36] 禄丰县人民政府. 禄丰县人民政府关于印发禄丰县新型农村合作医疗住院按疾病诊断组付费方式改革试点实施方案的通知(禄政通〔2012〕140号)[Z]. 2012.
[37] 国家卫生计生委. 医疗质量管理办法[EB/OL]. (2016-09-25)[2017-05-01]. http://www.nhfpc.gov.cn/fzs/s3576/201610/ae125f28eef24ca7aac57c8ec530c6d2.shtml
(编辑 刘博)
ProgressandimplicationsoftheDRG-basedprospectivepaymentsystem(DRG-PPS)reforminChina
HUGuang-yu1,LIUJie2,FUTing-hui3,LIUYuan-li1
1.SchoolofPublicHealth,PekingUnionMedicalCollege,Beijing100730,China2.XiyuanHospital,ChinaAcademyofChineseMedicalSciences,Beijing100091,China3.BeijingObstetricsandGynecologyHospital,CapitalMedicalUniversity,Beijing100020,China
DRG-based prospective payment system (DRG-PPS) is one type of mature inpatient care payment mechanisms in most countries and pilot projects would be introduced to China in 2017. This article provides an overview of the previous typical DRG-PPS reform initiatives on provincial, municipal and county level respectively. It also summarizes the characteristics of the reform programs, describes the diversities of policy implementation, and discusses the successful experience and implications of the initiatives. The paper puts forward some suggestions on the upcoming DRG-PPS pilot projects based on the progress and problems of the initiatives, to promote the DRG-PPS reform in China.
Health care reform; Diagnosis-related groups(DRGs); Prospective payment system; Pilot projects
国家自然科学基金重点项目(71532014)
胡广宇,男(1988年—),博士研究生,主要研究方向为卫生政策与管理。E-mail:hugy@sph.pumc.edu.cn 通讯作者:刘远立。E-mail:yliu@pumc.edu.cn
R197
A
10.3969/j.issn.1674-2982.2017.09.004
2017-05-31
2017-08-29

