不同呼气末正压控制性肺膨胀法对急性呼吸窘迫综合征患者负压吸痰后肺复张影响的对比研究
柳书芬,朱静娟,周承朋,王桃娇
·论著·
不同呼气末正压控制性肺膨胀法对急性呼吸窘迫综合征患者负压吸痰后肺复张影响的对比研究
柳书芬1,朱静娟1,周承朋1,王桃娇2
目的比较不同呼气末正压(PEEP)控制性肺膨胀法(SI)对急性呼吸窘迫综合征(ARDS)患者负压吸痰后肺复张的影响。方法选取2013年8月—2016年10月中建三局武汉中心医院ICU 收治的ARDS患者132例,采用随机数字表法分为A组、B组和C组,每组44例,分别给予150、175 、200 mm Hg负压吸痰;之后将每组患者随机分为4个亚组,每个亚组11例,采用SI进行肺复张,PEEP分别设定为0、35、40、45 cm H2O。比较A组、B组和C组患者吸痰前后动脉血气分析指标和呼吸力学指标,比较相同负压吸痰条件下不同PEEP患者肺复张前后呼吸力学指标和血流动力学指标,并观察A组、B组和C组患者并发症发生情况。结果(1)A组、B组和C组患者吸痰前后动脉血氧饱和度(SaO2)、动脉血氧分压(PaO2)、动脉血二氧化碳(PaCO2)及氧合指数比较,差异均无统计学意义(P>0.05);A组、B组和C组患者吸痰后SaO2、PaO2、氧合指数均低于吸痰前,PaCO2均高于吸痰前(P<0.05)。(2)A组、B组和C组患者吸痰前后肺容积、肺静态顺应性(Cst)、气道峰压(PIP)、气道平台压(Pplat)、气道平均压(Pm)比较,差异均无统计学意义(P>0.05);A组、B组和C组患者吸痰后肺容积均小于吸痰前,Cst均低于吸痰前,PIP、Pplat、Pm均高于吸痰前(P<0.05)。(3)A组、B组和C组不同PEEP患者肺复张前肺容积、Cst、PIP、Pplat、Pm比较,差异均无统计学意义(P>0.05)。肺复张后,A2、A3、A4组患者肺容积大于A1组,Cst高于A1组,PIP、Pplat、Pm低于A1组(P<0.05);B2、B3、B4组患者肺容积大于B1组,Cst高于B1组,PIP、Pplat、Pm低于B1组(P<0.05);C2、C3、C4组患者肺容积大于C1组,Cst高于C1组,PIP、Pplat、Pm低于C1组(P<0.05)。(4)A组、B组和C组不同PEEP患者肺复张前心率(HR)、平均肺动脉压(PAP)、中心静脉压(CVP)及心脏指数(CI)比较,差异均无统计学意义(P>0.05)。肺复张后,A2、A3、A4组患者HR、PAP、CVP及CI高于A1组,A4组患者HR和PAP高于A2、A3组(P<0.05);B2、B3、B4组患者HR、PAP、CVP及CI高于B1组,B4组患者HR和PAP高于B2、B3组(P<0.05);C2、C3、C4组患者HR、PAP、CVP及CI高于C1组,C4组患者HR和PAP高于C2、C3组(P<0.05)。(5)A组、B组和C组患者并发症发生率比较,差异无统计学意义(P>0.05)。结论负压吸痰可加重ADRS患者肺损伤,但其肺损伤程度与吸痰负压无关;PEEP为35、40 cm H2O时,SI对ARDS患者的肺复张效果较好,安全性较高。
呼吸窘迫综合征,成人;控制性肺膨胀法;呼气末正压;肺复张
急性呼吸窘迫综合征(ARDS)是指由各种肺内和肺外因素导致的急性弥漫性肺损伤,主要临床表现为呼吸窘迫、顽固性低氧血症及呼吸衰竭,其病理生理学改变为肺容量减少、肺顺应性降低及通气/血流比例严重失调。ARDS起病急骤,病情凶险,临床主要治疗原则是治疗原发病、纠正低氧血症、机械通气及营养支持[1]。肺复张是近年来临床常用的治疗手段,其可促使萎陷肺泡重新扩张,增加肺容积,改善通气功能,从而减轻肺损伤[2]。目前,肺复张的方法较多,常用的有控制性肺膨胀法(SI)、压力控制法(PVC)及呼气末正压通气法(IP)等,其中SI的复张效果较好、缺点较少[3-4]。SI是指在机械通气过程中给予足够气道压力促使萎陷肺泡重新扩张一定时间的方法,其主要治疗目的是增加开放肺泡稳定性、减轻肺泡损伤。目前,SI的最佳呼气末正压(PEEP)尚未统一[5-6],PEEP过高可导致肺泡损伤加重,过低则不能使肺泡充分扩张,均会影响肺通气功能;另外,由于ARDS患者呼吸道痰液较多,故需给予负压吸痰,但国内外有关负压吸痰的必要性尚存在争议[7]。有研究表明,负压吸痰可缩小肺容积,进而使肺泡萎陷程度加重,而肺泡萎陷与肺容积缩小又是ARDS患者的主要病理生理改变之一,故认为负压吸痰对ARDS患者不利[8]。本研究旨在比较不同PEEP的SI对ARDS患者负压吸痰后肺复张的影响,旨在为临床治疗ARDS提供客观参考依据。
1 资料与方法
1.1 一般资料 选取2013年8月—2016年10月中建三局武汉中心医院ICU 收治的ARDS患者132例,均符合2006年中华医学会重症分会制定的《急性肺损伤和急性呼吸窘迫综合征诊断和治疗指南》[9]中的ARDS诊断标准。纳入标准:具备有创机械通气指征。排除标准:血流动力学不稳定者,合并慢性阻塞性肺疾病(COPD)、气胸或连枷胸者。采用随机数字表法将所有患者分为A组、B组和C组,每组44例;将每组患者随机分为4个亚组,每个亚组11例。A组、B组和C组患者性别、年龄、原发病比较,差异均无统计学意义(P>0.05,见表1),具有可比性。
1.2 治疗方法
1.2.1 基础通气 所有患者采取气管插管机械通气,采用同步间歇指令通气(SIMV)模式,持续行心电、血压、脉搏及动脉血氧饱和度(SaO2)监测,若患者出现躁动则给予咪达唑仑镇静治疗,呼吸机由美国Drager公司提供。
1.2.2 负压吸痰 听诊患者肺部出现痰鸣音或气道峰压(PIP)报警、血氧饱和度(SpO2)下降>3%时给予负压吸痰,A、B、C组患者分别给予150、175、200 mm Hg(1 mm Hg=0.133 kPa)负压,吸痰管插入气管内30 cm,持续吸痰15 s;两次吸痰至少间隔30 min,吸痰后给予SI治疗。
1.2.3 SI 4个亚组分别将PEEP设定为0、35、40、45 cm H2O(1 cm H2O=0.098 kPa),将容量控制通气设定为压力控制通气,持续PEEP分别增加至设定压力,持续 30 s,之后继续给予基础通气。终止通气指征:心率<60次/min或>150次/min;SaO2<85%;出现严重并发症,如气胸、纵隔气肿等。
1.3 观察指标 (1)动脉血气分析指标:分别于吸痰前后采用血气分析仪(德国Nova公司生产,型号:Nova-M)检测A组、B组和C组患者SaO2、动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、氧合指数;(2)呼吸力学指标:分别于吸痰前后及肺复张前后采用呼吸机(德国MAQUET公司生产,型号:Servo I)检测A组、B组和C组患者肺容积、肺静态顺应性(Cst)、PIP、气道平台压(Pplat)、气道平均压(Pm);(3)血流动力学指标:分别于肺复张前后采用心电监护仪(荷兰飞利浦公司生产,型号MP60)检测A组、B组和C组患者心率(HR)、平均肺动脉压(PAP)、中心静脉压(CVP)、心脏指数(CI),动脉导管由德国Terumo公司生产。
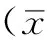
2 结果
2.1A组、B组和C组患者吸痰前后动脉血气分析指标比较A组、B组和C组患者吸痰前后SaO2、PaO2、PaCO2及氧合指数比较,差异均无统计学意义(P>0.05);A组、B组和C组患者吸痰后SaO2、PaO2、氧合指数均低于吸痰前,PaCO2均高于吸痰前,差异有统计学意义(P<0.05,见表2)。
2.2A组、B组和C组患者吸痰前后呼吸力学指标比较A组、B组和C组患者吸痰前后肺容积、Cst、PIP、Pplat及Pm比较,差异均无统计学意义(P>0.05);A组、B组和C组患者吸痰后肺容积均小于吸痰前,Cst均低于吸痰前,PIP、Pplat、Pm均高于吸痰前,差异有统计学意义(P<0.05,见表3)。
2.3 相同负压吸痰条件下不同PEEP患者肺复张前后呼吸力学指标比较A组、B组和C组不同PEEP患者肺复张前肺容积、Cst、PIP、Pplat及Pm比较,差异均无统计学意义(P>0.05);A组、B组和C组不同PEEP患者肺复张后肺容积、Cst、PIP、Pplat及Pm比较,差异均有统计学意义(P<0.05)。肺复张后,A2、A3、A4组患者肺容积大于A1组,Cst高于A1组,PIP、Pplat、Pm低于A1组,差异有统计学意义(P<0.05);B2、B3、B4组患者肺容积大于B1组,Cst高于B1组,PIP、Pplat、Pm低于B1组,差异有统计学意义(P<0.05);C2、C3、C4组患者肺容积大于C1组,Cst高于C1组,PIP、Pplat、Pm低于C1组,差异有统计学意义(P<0.05,见表4~6)。
2.4 相同负压吸痰条件下不同PEEP患者肺复张前后血流动力学指标比较A组、B组和C组不同PEEP患者肺复张前HR、PAP、CVP及CI比较,差异均无统计学意义(P>0.05);A组、B组和C组不同PEEP患者肺复张后HR、PAP、CVP及CI比较,差异均有统计学意义(P<0.05)。肺复张后,A2、A3、A4组患者HR、PAP、CVP及CI高于A1组,A4组患者HR和PAP高于A2、A3组,差异有统计学意义(P<0.05);B2、B3、B4组患者HR、PAP、CVP及CI高于B1组,B4组患者HR和PAP高于B2、B3组,差异有统计学意义(P<0.05);C2、C3、C4组患者HR、PAP、CVP及CI高于C1组,C4组患者HR和PAP高于C2、C3组,差异有统计学意义(P<0.05,见表7~9)。
2.5 并发症发生情况 治疗期间A组、B组和C组患者均未出现严重并发症。
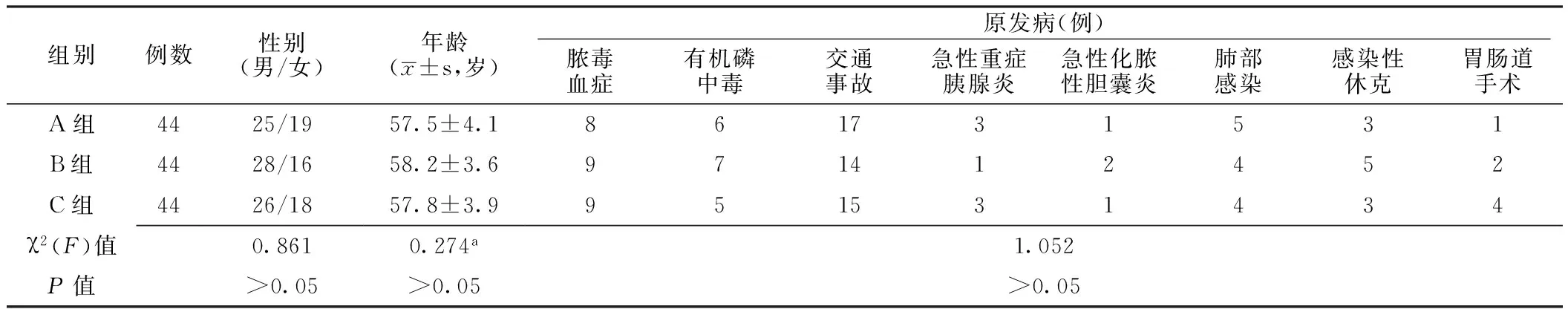
表1 A组、B组和C组患一般资料比较
注:a为F值
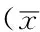
表2 A组、B组和C组患者吸痰前后动脉血气分析指标比较±s)
注:SaO2=动脉血氧饱和度,PaO2=动脉血氧分压,PaCO2=动脉血二氧化碳分压;与吸痰前比较,aP<0.05
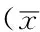
表3 A组、B组和C组患者吸痰前后呼吸力学指标比较±s)
注:Cst=肺静态顺应性,PIP=气道峰压,Pplat=气道平台压,Pm=气道平均压;与吸痰前比较,aP<0.05
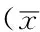
表4 A组不同PEEP患者肺复张前后呼吸力学指标比较±s)
注:与A1组比较,aP<0.05
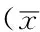
表5 B组不同PEEP患者肺复张前后呼吸力学指标比较±s)
注:与B1组比较,aP<0.05
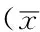
表6 C组不同PEEP患者肺复张前后呼吸力学指标比较±s)
注:与C1组比较,aP<0.05
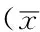
表7 A组不同PEEP患者肺复张前后血流动力学指标比较±s)
注:HR=心率,PAP=平均肺动脉压,CVP=中心静脉压,CI=心脏指数;与A1组比较,aP<0.05;与A4组比较,bP<0.05
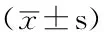
表8 B组不同PEEP 患者肺复张前后血流动力学指标比较
注:与B1组比较,aP<0.05;与B4组比较,bP<0.05
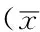
表9 C组不同PEEP患者肺复张前后血流动力学指标比较±s)
注:与C1组比较,aP<0.05;与C4组比较,bP<0.05
3 讨论
ARDS是一种严重的急性肺损伤,病死率高达70%,其致死原因主要为低氧血症和多脏器功能衰竭。临床研究表明,ARDS典型病理生理学特征是由肺泡上皮和毛细血管内皮细胞损伤引起的肺泡及间质水肿,细胞内皮细胞损伤可导致多种炎性细胞释放炎性因子,进而加重肺损伤[10]。目前,临床上治疗ARDS的方法较多,较认可的方法有低潮气量通气、高频通气、俯卧位通气及肌松剂治疗等[11-12];除此之外,调节床头高度、液体疗法、镇静及药物预防胃肠道出血等简单实用的治疗方法也可提高ARDS患者临床疗效[13]。近年来,随着机械通气模式的发展及完善,肺复张已成为临床治疗ARDS的首选,其主要作用是促使萎陷的肺泡重新开放、改善氧合状况及通气/血流比例,从而改善肺功能。目前,临床使用的肺复张方法较多,效果不尽相同,且肺复张效果还受多种因素影响,如ARDS原发病、肺损伤严重程度等。笔者参考临床多个研究结果认为,SI及PVC是使用最多的两种肺复张方法[14-16]。袁清霞等[17]研究结果显示,SI可有效改善ARDS患者氧合状况及呼吸力学指标;丁琦等[18]研究结果显示,PVC能有效改善ARDS患者氧代谢,但患者肺复张后短时间内血流动力学波动较大。
临床研究表明,机械通气过程中多种因素可导致患者气道内分泌物增多,为了保证通气效果,负压吸痰成为必不可少的护理措施,其目的是清理呼吸道分泌物、改善肺泡通气与换气功能,最终改善肺组织缺氧状态。但有研究表明,负压吸痰可导致器官黏膜损伤及诱发支气管痉挛、心搏骤停[19]。MENDES等[20]研究结果显示,负压吸痰可加重肺泡萎陷程度。因此,吸痰后常给予肺复张,以促使萎陷肺泡重新扩张,从而改善患者肺功能。KLINGENBERG等[21]研究结果显示,SI的PEEP为35~45 cm H2O且持续30 s能有效改善患者抗氧化状况,提高肺顺应性,且对气道损伤较小。不同PEEP的SI的肺复张效果不同,本研究旨在比较不同PEEP的SI对ARDS患者负压吸痰后肺复张的影响,以探寻SI的最佳气道压力。
本研究结果显示,A组、B组和C组患者吸痰前后SaO2、PaO2、PaCO2、氧合指数及肺容积、Cst、PIP、Pplat、Pm间无差异;A组、B组和C组患者吸痰后SaO2、PaO2、氧合指数、Cst均低于吸痰前,PaCO2、PIP、Pplat、Pm均高于吸痰前,肺容积均小于吸痰前,提示负压吸痰可加重肺损伤,且肺损伤程度与吸痰负压无关。本研究结果显示,肺复张后,A2、A3、A4组患者肺容积大于A1组,Cst高于A1组,PIP、Pplat、Pm低于A1组;B2、B3、B4组患者肺容积大于B1组,Cst高于B1组,PIP、Pplat、Pm低于B1组;C2、C3、C4组患者肺容积大于C1组,Cst高于C1组,PIP、Pplat、Pm低于C1组,提示PEEP为35、40、45 cm H2O时,SI能有效改善ARDS患者呼吸力学。本研究结果还显示,肺复张后A2、A3、A4组患者HR、PAP、CVP及CI高于A1组,A4组患者HR和PAP高于A2、A3组;B2、B3、B4组患者HR、PAP、CVP及CI高于B1组,B4组患者HR和PAP高于B2、B3组;C2、C3、C4组患者HR、PAP、CVP及CI高于C1组,C4组患者HR和PAP高于C2、C3组,提示PEEP为35、40 cm H2O时,SI能有效改善ARDS患者血流动力学。
综上所述,负压吸痰可加重肺损伤,但肺损伤程度与吸痰负压无关;PEEP为35、40 cm H2O时,SI对ARDS患者的肺复张效果更好,且安全性较高。
作者贡献:柳书芬进行文章的构思与设计,撰写论文;朱静娟进行研究的实施与可行性分析,结果分析与解释;周朋承进行数据收集、整理、分析,进行论文的修订及英文的修订;王桃娇负责文章的质量控制及审校,对文章整体负责,监督管理。
本文无利益冲突。
[1]王利平,凌格,张智龙.肺复张术在ARDS患者中的临床应用疗效分析[J].中国医药指南,2015,13(31):67-68.
[2]DELLINGER R P,LEVY M M,RHODES A,et al.Surviving Sepsis Campaign :international guidelines for management of severe sepsis and septic shock,2012[J].Intensive Care Med,2013,39(2):165-228.DOI:10.1007/s00134-012-2769-8.
[3]PALAZZO S G,SONI B.Pressure changes during tracheal suctioning-a laboratory study[J].Anaesthesia,2013,68(6):576-584.DOI:10.1111/anae.12218.
[4]BEURET P,PHILIPPON B,FABRE X,et al.Effect of tracheal suctioning on aspiration past the tracheal tube cuff in mechanically ventilated patients[J].Ann Intensive Care,2012,2(1):45.DOI:10.1186/2110-5820-2-45.
[5]曾毅森,陈志鹏.不同肺复张方法对急性呼吸窘迫综合征患者呼吸功能及血流动力学的影响[J].中国卫生标准管理,2016,7(18):62-64.DOI:10.3969/j.issn.1674-9316.2016.18.041.
[6]CHIUMELLO D,BRIONI M.Severe hypoxemia:which strategy to choose[J].Crit Care,2016,20(1):132.DOI:10.1186/s13054-016-1304-7.
[7]黄霞,崔吉文.控制性肺膨胀压力变化对急性呼吸窘迫综合征患者不同负压吸痰后肺复张的影响[J].中国危重病急救医学,2015,27(7):606-610.DOI:10.3760/cma.j.issn.2095-4352.2015.07.013.
[8]GUÉRIN C,REIGNIER J,RICHARD J C,et al.Prone positioning in severe acute respiratory distress syndrome[J].N Engl J Med,2013,368(23):2159-2168.DOI:10.1056/NEJMoa1214103.
[9]中华医学会重症医学分会.急性肺损伤和急性呼吸窘迫综合征诊断和治疗指南[J].中国危重病急救医学,2006,18(12):706-710.
[10]丁琦,黄建安.压力控制法肺复张对肺内源性和外源性急性呼吸窘迫综合征患者炎症因子的影响[J].实用医院临床杂志,2014,11(6):39-41.DOI:10.3969/j.issn.1672-6170.2014.06.013.
[11]龚健,刘健,张海明,等.肺复张通气策略治疗急性呼吸窘迫综合征临床效果研究[J].白求恩医学杂志,2016,14(3):326-327.
[12]CIPRANDI G,TOSCA M A,CAPASSO M.High exhaled nitric oxide levels may predict bronchial reversibility in allergic chil asthma or rhinitis[J].J Asthma,2013,50(1):33-38.DOI:10.3109/02770903.2012.740119.
[13]王丽辉.三种复张方法对急性呼吸窘迫综合征肺内气体分布影响的应用研究[D].南京:东南大学,2016.
[14]崔勇,崔吉文,黄霞,等.不同压力控制性肺膨胀对急性呼吸窘迫综合征患者吸痰后肺复张的影响[J].中国医药导报,2014,11(21):31-34.
[15]陈锐,祝志刚,郑燕,等.两种肺复张策略在急性呼吸窘迫综合征治疗中的应用效果[J].白求恩医学杂志,2016,14(6):782-784.DOI:10.16485/j.issn.2095-7858.2016.06.057.
[16]KUCHNICKA K,MACIEJEWSKI D.Ventilator-associated lung injury[J].Anaesthesiol Intensive Ther,2013,45(3):164-170.
[17]袁清霞,惠智艳.控制性肺膨胀术治疗肺外型急性呼吸窘迫综合征的疗效分析[J].中国临床医学,2014,21(5):546-548.
[18]丁琦,黄建安.压力控制法肺复张对ARDS患者氧代谢和血流动力学的影响[J].临床肺科杂志,2014,19(9):1566-1568.DOI:10.3969/j.issn.1009-6663.2014.09.005.
[19]SINGH P,RAMASETHU R,SHARMA A.Prone ventilation and critical care management of severe ARDS and multiorgan failure in a young patient[J].Med J Armed Forces India,2014,70(1):85-88.DOI:10.1016/j.mjafi.2012.08.016.
[20]MENDES P V,RODRIGUES B N,MIRANDA L C,et al.Prevalence of Ventilatory Conditions for Dynamic Fluid Responsiveness Prediction in 2 Tertiary Intensive Care Units[J].J Intensive Care Med,2016,31(4):258-262.DOI:10.1177/0885066614531704.
[21]KLINGENBERG C,SOBOTKA K S,ONG T,et al.Effect of sustained inflation duration;resuscitation of near-term as-phyxiated lambs[J].Arch Dis Child Fetal Neonatal Ed,2013,98(3):F222-227.DOI:10.1136/archdischild-2012-301787.
(本文编辑:谢武英)
ComparativeStudyforImpactofSustainedInflationwithDifferentPositiveEnd-expiratoryPressureonPulmonaryReexpansioninAcuteRespiratoryDistressSyndromePatientsTreatedbyNegativePressureSputumSuction
LIUShu-fen1,ZHUJing-juan1,ZHOUCheng-peng1,WANGTao-jiao2
1.DepartmentofInternalMedicine,WuhanCentralHospitaloftheThirdBureauofChinaStateConstructionEngineeringCorporation,Wuhan430000,China2.DepartmentofOtorhinolaryngology,HuangshiCentralHospitalofEdongMedicalGroup,Huangshi435000,China
Correspondingauthor:WANGTao-jiao,E-mail:1491326516@qq.com
ObjectiveTo compare the impact of sustained inflation(SI)with different positive end-expiratory pressure(PEEP)on pulmonary reexpansion in acute respiratory distress syndrome(ARDS)patients treated by negative pressure sputum suction.MethodsFrom August 2013 to October 2016,a total of 132 patients with ARDS were selected in the ICU,Wuhan Central Hospital of the Third Bureau of China State Construction Engineering Corporation,and they were divided into A group,B group and C group according to random number table,each of 44 cases,patients of A group,B group and C group
negative pressure sputum suction with 150,175 and 200 mm Hg,respectively;patients of each group were randomly divided into four subgroups,each of 11 cases,and patients of each subgroup received pulmonary reexpansion by sustained inflation with different PEEP(0,35,40 and 45 cm H2O,respectively).Arterial blood-gas analysis results and respiratory mechanical index before and after sputum suction were compared among A group,B group and C group,and incidence of complications of A group,B group and C group was observed;respiratory mechanical index and hemodynamic index before and after pulmonary reexpansion were compared in patients with same negative pressure sucking phlegm and different PEEP.ResultsNo statistically significant differences of SaO2,PaO2,PaCO2or oxygenation index was found among A group,B group and C group before or after sputum suction(P>0.05);after sputum suction,SaO2,PaO2and oxygenation index of A group,B group and C group were statistically significantly lower than those before sputum suction,while PaCO2of A group,B group and C group was statistically significantly higher than that before sputum suction,respectively(P<0.05).(2)No statistically significant differences of lung volume,static pulmonary compliance(Cst),airway peak pressure(PIP),airway platform pressure(Pplat)or mean airway pressure(Pm)was found among A group,B group and C group before or after sputum suction(P>0.05);after sputum suction,lung volume of A group,B group and C group was statistically significantly smaller than that before sputum suction,respectively,Cst of A group,B group and C group was statistically significantly lower than that before sputum suction,respectively,while PIP,Pplat and Pm of A group,B group and C group were statistically significantly higher than those before sputum suction(P<0.05).(3)No statistically significant differences of lung volume,Cst,PIP,Pplat or Pm was found in patients with same negative pressure sucking phlegm and different PEEP before pulmonary reexpansion(P>0.05).After pulmonary reexpansion,lung volume of A2 group,A3 group and A4 group was statistically significantly larger than that of A1 group,respectively,Cst of A2 group,A3 group and A4 group was statistically significantly higher than that of A1 group,respectively,while PIP,Pplat and Pm of A2 group,A3 group and A4 group were statistically significantly lower than those of A1 group(P<0.05);lung volume of B2 group,B3 group and B4 group was statistically significantly larger than that of B1 group,respectively,Cst of B2 group,B3 group and B4 group was statistically significantly higher than that of B1 group,respectively,while PIP,Pplat and Pm of B2 group,B3 group and B4 group were statistically significantly lower than those of B1 group(P<0.05);lung volume of C2 group,C3 group and C4 group was statistically significantly larger than that of C1 group,respectively,Cst of C2 group,C3 group and C4 group was statistically significantly higher than that of C1 group,respectively,while PIP,Pplat and Pm of C2 group,C3 group and C4 group were statistically significantly lower than those of C1 group(P<0.05).(4)No statistically significant differences of HR, PAP,CVP or CI was found in patients with same negative pressure sucking phlegm and different PEEP before pulmonary reexpansion(P>0.05).After pulmonary reexpansion,HR,PAP,CVP and CI of A2 group,A3 group and A4 group were statistically significantly higher than those of A1 group,meanwhile HR and PAP of A4 group were statistically significantly higher than those A2 group and A3 group(P<0.05);HR,PAP,CVP and CI of B2 group,B3 group and B4 group were statistically significantly higher than those of B1 group,meanwhile HR and PAP of B4 group were statistically significantly higher than those B2 group and B3 group(P<0.05);HR,PAP,CVP and CI of C2 group,C3 group and C4 group were statistically significantly higher than those of C1 group,meanwhile HR and PAP of C4 group were statistically significantly higher than those C2 group and C3 group(P<0.05).(5)No statistically significant differences of incidence of complications was found among A group,B group and C group(P>0.05).ConclusionNegative pressure sputum suction can aggravate the lung injury in patients with ARDS to some extent,but the lung injury was not associated with the negative pressure of sputum suction;SI with moderate PEEP(35 and 40 cm H2O)has better pulmonary reexpansion effect and higher safety.
Respiratory distress syndrome,adult;Sustained inflation;Positive end-expiratory pressure;Pulmonary reexpansion
王桃姣,E-mail:1491326516@qq.com
R 563.8
A
10.3969/j.issn.1008-5971.2017.08.013
2017-05-25;
2017-08-08)
1.430000湖北省武汉市,中建三局武汉中心医院内科
2.435000湖北省黄石市,鄂东医疗集团黄石市中心医院耳鼻咽喉科
柳书芬,朱静娟,周承朋,等.不同呼气末正压控制性肺膨胀法对急性呼吸窘迫综合征患者负压吸痰后肺复张影响的对比研究[J].实用心脑肺血管病杂志,2017,25(8):53-59[www.syxnf.net]
LIU S F,ZHU J J,ZHOU C P,et al.Comparative study for impact of sustained inflation with different positive end-expiratory pressure on pulmonary reexpansion in acute respiratory distress syndrome patients treated by negative pressure sputum suction[J].Practical Journal of Cardiac Cerebral Pneumal and Vascular Disease,2017,25(8):53-59.

