ICP孕妇胆汁酸、肝酶指标对围生儿预后的影响
吴春华 尹天奇 马李娜 刘晓芳 高会影
·论著·
ICP孕妇胆汁酸、肝酶指标对围生儿预后的影响
吴春华 尹天奇 马李娜 刘晓芳 高会影
目的分析妊娠期肝内胆汁淤积症(ICP)孕妇胆汁酸、肝酶指标对围生儿预后的影响。方法ICP孕妇100例作为本次的观察对象,其中将50例伴有皮肤瘙痒的孕妇归为甲组,将另外50例无皮肤瘙痒的孕妇归为乙组,另同期收集50例正常孕妇归为对照组,对3组孕妇的血清生化指标[总胆固醇(TC)、总胆汁酸(TBA)、总胆红素(TBil)、直接胆红素(DBil)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、甘胆酸(CG)、雌三醇(E3)]进行分析统计,并分析与围生儿预后的相关性。结果甲组与乙组孕妇母体的血清TC、TBil、TBA、CG、DBil、ALT、ALP水平均明显高于对照组(P<0.05),E3水平明显低于对照组(P<0.05);甲组孕妇羊水污染率、剖宫产率、早产率均明显高于对照组(P<0.05);甲组、乙组孕妇产后出血量明显高于对照组孕妇(P<0.05);甲组、乙组孕妇胎儿体质量、新生儿Apgar评分相比对照组孕妇均明显较低(P<0.05);甲组与乙组孕妇住院天数相比对照组明显更长(P<0.05)。结论ICP孕妇母体血清胆汁酸、肝酶、血脂水平增高将会对围生儿产生不良的影响,其围生儿预后相比正常孕妇较差,分析其中的原因可能与ICP引起的血清钙CG、TBA、ALT、ALP水平较高具有一定的关联。
围生儿;胆汁淤积,肝内;孕妇;胆汁酸;肝酶
妊娠期肝内胆汁淤积症(ICP)在临床上较为常见,属于妊娠中晚期的一类较为常见的并发症类型[1],主要发生在妊娠第16~36周[2],主要临床表现包括皮肤瘙痒、血清生化指标异常、黄疸等,可导致围生儿预后较差,包括胎儿窘迫、死胎、早产等,导致围产儿发病率与病死率增加,引发剖宫产率的增加,ICP可对产妇产生一定的危害性,容易引发难产、产后出血等症状[3]。近些年来,ICP在我院产科中患者所占据的比例有所增加,发病率逐年递增,且该类患者对于自身疾病的认知程度不足等,导致无法及时控制病情的发展,进而加剧病情,出现严重的胆汁淤积症,考虑到该类孕妇的血清胆汁酸、肝酶、血脂水平等与围生儿的预后具有一定的关联性,报道如下。
1 资料与方法
1.1 一般资料 选择我院2015年5月至2016年5月收治的ICP孕妇100例作为本次的观察对象,其中将50例伴有皮肤瘙痒的ICP孕妇归为甲组,将另外50例无皮肤瘙痒的ICP孕妇归为乙组,另同期收集50例正常孕妇归为对照组。甲组:年龄21~37岁,平均(27.23±3.29)岁;体重50~78项目kg,平均(68.23±3.24)kg;孕次1~3次,平均(1.55±0.42)次;平均孕周(37.1±3.5)周;平均皮肤瘙痒开始时间为(30.1±3.1)周。乙组:年龄20~38岁,平均年龄(27.15±3.26)岁;体重51~79 kg,平均(68.52±3.15)kg;孕次1~3次,平均(1.53±0.45)次;平均孕周(36.1±3.9)周;平均皮肤瘙痒开始时间为(32.1±1.5)周;对照组:年龄20~38岁,平均年龄(27.42±3.47)岁;体重50~80 kg,平均(68.13±3.52)kg;孕次1~3次,平均(1.55±0.48)次;平均孕周(35.9±2.5)周;平均皮肤肤瘙痒开始时间(29.8±2.7)周。医护人员同所有孕妇详细讲解了本次试验的目的、方法、意义等,获得所有孕妇的知情同意纳入本次实验。3组一般资料有可比性。
1.2 纳入与排除标准
1.2.1 纳入标准:依照2011年中国《妊娠期肝内胆汁淤积症诊疗指南》(第1版)进行判断:妊娠中晚期伴有黄疸或者皮肤瘙痒症状,母体血清总胆汁醇(TBA)水平增高程度超过10 μmol/L或者转氨酶[天门冬氨酸氨基转移酶(AST)与丙氨酸氨基转移酶(ALT)]轻度至中度增高,妊娠终止后,其生化指标与症状体征恢复至正常状态或者迅速消失。
1.2.2 排除标准:伴有严重脏器疾病、内分泌疾病史、多胎妊娠、妊娠期高血压(糖尿病)、精神疾病等患者。
1.3 方法 在无菌条件下抽取3组孕妇分娩前空腹状态下的4 ml静脉血液标本,静置2 h后进行离心处理,连续离心5 min,速率3 000 r/min,之后选取上清液分别放置在2个EP试管内,并进行标记,放置在冰箱内待测(-80℃)。采取全自动生化仪对母体血清总胆固醇(TC)、TBA、总胆红素(TBil)、直接胆红素(DBil)、ALT、ALP进行检测,对孕妇血清甘胆酸(CG)、雌三醇(E3)采用放射免疫法进行检测。
1.4 评价指标 (1)对比3组孕妇的妊娠结局,包括羊水污染、胎儿窘迫、早产率、胎膜早破、围生儿并发症、围产儿死亡、剖宫产率。(2)对比3组孕妇的Apgar评分(评分越高表示妊娠结局越佳)、胎儿体重、产后出血量、住院天数。
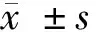
2 结果
2.1 3组血清生化指标比较 甲组与乙组孕妇母体的血清TC、TBil、TBA、CG、DBil、ALT、ALP水平均明显高于对照组(P<0.05);E3水平明显低于对照组(P<0.05)。见表1。

表1 3组孕妇的血清生化指标水平比较
注:与对照组比较,*P<0.05
2.2 3组妊娠结局比较 甲组孕妇羊水污染率、剖宫产率、早产率均明显高于对照组(P<0.05)。见表2。

表2 3组孕妇的妊娠结局对比 n=50,例(%)
注:与对照组比较,*P<0.05
2.3 3组Apger评分、胎儿体重、产后出血、住院天数比较 甲组、乙组孕妇产后出血量明显高于对照组孕妇(P<0.05);甲组、乙组孕妇胎儿体重、新生儿Apgar评分相比对照组孕妇均明显较低(P<0.05);甲组与乙组孕妇住院天数相比对照组明显更长(P<0.05)。见表3。

表3 3组孕妇Apger评分、胎儿体重、产后出血、住院天数比较
注:与对照组比较,*P<0.05
3 讨论
临床上又将ICP称之为妇科肝胆淤积症(OC)[4],指的是在妊娠中晚期出现的产科妊娠疾病,主要临床症状包括瘙痒、黄疸等,容易引发新生儿与胎儿早死、死产、死胎等不良现象[5]。其中围生期定义为怀孕第28周至胎儿出生后的1周时间内,围生儿指的是该段时间内的胎儿与新生儿。对于围生儿来说,其预后较差,严重者将会引发死亡,主要的原因是胎内与分娩、出生后多种因素共同作用的后果[6]。
目前关于ICP的具体发病因素尚无明确定论,有关研究指出[7,8],可能是由于雌激素水平的增高、环境、遗传、炎性细胞因子引发的胆汁酸转运异常等有关。
正常妊娠对于孕妇的血清CG水平而言,将会随着孕周的增加而逐渐提高,等到足月妊娠时,CG水平相比非孕时增加幅度达到30%~60%[9]。当孕妇胆汁酸水平递增后,将会使得胎儿胆汁酸、胆红素廓清出现一定的障碍,增高脐血的胆汁酸与胆红素水平,在高浓度的胆汁酸环境下,将会使得人胎盘绒毛膜出现剂量依赖性收缩反应,导致胎儿出现急性缺血缺氧症状,且胆汁酸可使得细胞氧化磷酸化受到抑制,降低ATP值与胎儿储备力[10]。另外,胆汁酸还可使得子宫平滑肌对于缩宫素的敏感性增加,引发早产现象[11];胆红素可使得神经细胞氧化鳞酸化受到抑制,减少ATP的生成,使得胆红素增加胆汁酸的细胞毒性。当CG值增高后,对于孕妇与胎儿将会出现不同程度的损伤现象,当CG值越高,则对于母婴的危害性就越大。许多临床研究指出,TBA浓度的增高可影响ICP患者的早期临床症状,同时,该类疾病患者的ALP、ALT、CG、TBil、DBil均可出现较大幅度的增高现象[12]。本次研究结果表明,甲组与乙组孕妇的血清TBA、TBil、DBil、CG水平相比对照组孕妇均明显较高,说明对胎儿的影响更加严重,是导致围生儿预后不良的重要因素。
由于妊娠期孕妇肠道吸收脂肪的能力较强,导致体内多种激素水平改变较为明显,从而对血脂代谢情况造成影响[13]。本次研究结果表明,甲组与乙组孕妇的血清TC、TBA、ALP、ALT水平相比对照组孕妇均明显较高,进一步说明ICP可导致孕妇出现肝功能损伤、血脂异常等情况,进而减少胎盘血流量,引发血液流变学异常,加重胆汁淤积与胎儿缺氧发生率。另外,胆酸盐可促进胎儿发生肠蠕动,进而增加羊水污染率,增加新生儿窒息率等。甲组孕妇的血清ALT相比乙组孕妇明显较高,分析其中的原因可能是由于甲组孕妇的血清TBA、CG水平相对较高,并使得孕妇与胎儿的不良结局进一步加剧[14]。
有关研究指出,ICP与妊娠时血液中的雌激素水平具有一定的关联,其中雌激素可使得Na+-K+-ATP酶活性下降,引发胆汁酸代谢障碍,增高肝细胞膜中胆固醇与磷脂的比值,导致胆汁排出受到阻碍;作用于干细胞表面的ER,将会对干细胞蛋白质合成进行抑制,引发胆汁回流受阻现象,进一步降低了多种胆酸代谢相关蛋白的表达,使得胆汁代谢出现变化[15,16]。但是有关学者指出,ICP患者的血液雌激素水平相比正常妊娠孕妇同样增高,合成无异常现象[17],由此可进一步得知,ICP可能为雌激素代谢异常与肝脏对妊娠期生理性增加的雌激素高敏感现象所引发。本次研究结果指出,甲组与乙组孕妇的血清E3水平相比对照组孕妇明显增高,但是有关研究显示,其增高幅度相比正常妊娠孕妇较低,依据血清E3浓度的检测值可对胎盘功能进行判定,判断胎儿在宫内的发育情况[18,19]。若E3检测水平未依照正常幅度进行改变,可能是因为ICP孕妇的孕周提前或者是由于其他对胆汁酸代谢调节的机制共同作用引发的后果,并导致胎儿宫内胆汁淤积现象。另外,对比甲组、乙组孕妇产后出血量明显高于对照组孕妇,甲组、乙组孕妇胎儿体质量、新生儿Apgar评分相比对照组孕妇均明显较低,甲组与乙组孕妇住院天数相比对照组明显更长。
ICP对于围产儿造成的影响较大,可导致胎儿出现宫内窘迫、新生儿死亡、死胎等现象,分析其预后与孕妇胆汁酸水平、转氨酸、胆红素水平等具有一定的关联性,如何在分娩前对胎儿宫内情况进行准确预测,并选择合理的方案对妊娠进行终止十分重要。本次研究对孕妇临床观察指标与围生儿之间的关系进行了分析研究,显示甲组、乙组孕妇的皮肤瘙痒开始时间平均分别为(30.1±3.1)周与(32.1±1.5)周,甲组与乙组孕妇的平均孕周为(37.1±3.5)周与(36.1±3.9)周,这就说明甲组孕妇的发病时间相对较早,病情较为严重,分析造成皮肤瘙痒的主要因素为胆汁酸潴留现象。对于ICP孕妇来说,其血清TC、TBil、TBA、DBil、ALT、ALP、E3水平均明显改变,相比对照组围生儿预后情况更加严重。当患者胆汁酸、肝酶、血脂水平逐渐上升时,甲组围生儿预后相比乙组较差,分析其中的原因可能是由于ICP引发的病情较为严重且患者损害程度较严重具有一定的关联,进而引发母婴不良结局[20,21]。
综上情况可知,妊娠期内胆汁淤积症孕妇的胆汁酸、肝酶指标、血脂等指标增高与围生儿预后不良具有十分紧密的关联,为减少围生儿不良预后情况,一旦出现ICP患者上述指标增高情况时,应密切对胎儿宫内情况进行观察评估,采取积极的措施进行防治,做到疾病的早发现、早诊断、早治疗,改善母婴预后。
1 Lauriti G,Zani A,Aufieri R, et al.Incidence,prevention,and treatment of parenteral nutrition-associated cholestasis and intestinal failure-associated liver disease in infants and children:A systematic review.JPEN,2014,38:70-85.
2 杨明珠,李亚军,李文影,等.合并高血压糖尿病或甲状腺机能减退孕妇筛查血清胆汁酸的临床意义.河北医药,2015,37:2165-2166.
3 巩海亮.妊娠期肝内胆汁淤积症血清甘胆酸水平对围生儿及孕妇影响.中国医药导报,2014,11:74-76.
4 Saka R,Yanagihara I,Sasaki T,et al.Immunolocalization of surfactant protein D in the liver from infants with cholestatic liver disease.Journal of Pediatric Surgery,2015,50:297-300.
5 王鑫,包迎来,禹晓萌,等.妊娠期肝内胆汁淤积症采用西药联合胆瘀方治疗的临床观察.河北医学,2016,38:49-52.
6 王慧珍.妊娠期肝内胆汁淤积症的疗法分析.世界临床医学,2016,10:111.
7 秦淑芬,邹云琴,胡晓云,等.妊娠期肝内胆汁淤积症对围产儿结局的影响.宁夏医科大学学报,2015,37:949-951.
8 Gordo-Gilart R,Andueza S,Hierro L,et al.Functional analysis of ABCB4 mutations relates clinical outcomes of progressive familial intrahepatic cholestasis type 3 to the degree of MDR3 floppase activity.Gut,2015,64:147-155.
9 张秀军.妊娠期肝内胆汁淤积症(ICP)患者胆汁酸、肝酶指标对围生儿预后的影响.医学信息,2015,28:87.
10 龚源.妊娠期肝内胆汁淤积症胆汁酸、肝酶指标与围生儿预后的关系.检验医学与临床,2016,13:1420-1422.
11 陈书英,韩秋峪,赵馨,等.妊娠期肝内胆汁淤积症临床特征与围生儿预后的研究.肝脏,2016,21:960-963.
12 镇澜,潘勉,陈宏,等.影响妊娠期肝内胆汁淤积症终止妊娠时机相关因素的分析.中国医药指南,2016,14:163-164,165.
13 van der Woerd WL,Mulder J,Pagani F,et al.Analysis of Aberrant Pre-messenger RNA Splicing Resulting From Mutations in ATP8B1 and Efficient In Vitro Rescue by Adapted U1 Small Nuclear RNA.Hepatology,2015,61:1382-1391.
14 陆剑锋,张岩.妊娠期肝内胆汁淤积症与围生儿预后的临床研究.中国妇幼保健,2015,30:6193-6195.
15 张丽.妊娠期肝内胆汁淤积症胆汁酸、肝酶指标对围生儿预后的影响.辽宁医学院学报,2015,36:80-82.
16 王秀芳.妊娠期肝内胆汁淤积症患者胆汁酸、肝酶指标变化的临床价值.中国现代医生,2015,53:57-60.
17 丁屹.熊去氧胆酸治疗妊娠期肝内胆汁淤积症的疗效及对围生儿预后的影响分析.中国妇幼保健,2014,29:710-711.
18 谭白菊,李玉梅,冯小平,等.丁二磺酸腺苷蛋氨酸联合地塞米松对妊娠期肝内胆汁淤积症患者免疫功能及疗效的影响.国际妇产科学杂志,2016,43:563-566.
19 赵玉仙,曹卫平,苏红,等.系统治疗对妊娠期肝内胆汁淤积症患者妊娠结局的影响.中国妇幼保健,2015,30:4952-4954.
20 张芦雪.妊娠肝内胆汁淤积症分度诊断和处理的临床意义.医学信息,2016,29:94-95.
21 凌惠琴,周艳萍.中药方剂联合熊去氧胆酸治疗妊娠期肝内胆汁淤积症临床观察.山东大学学报(医学版),2014,52:55-56.
10.3969/j.issn.1002-7386.2017.18.023
项目来源:保定市科学技术与发展计划项目(编号:16ZF140)
072750 河北省涿州市,河北省保定市第二中心医院
R 714.25
A
1002-7386(2017)18-2808-03
2017-02-22)
——以咸阳市屯庄水库为例

