腹腔镜下楔形切除胃部胃肠道间质瘤的疗效观察
盖 磊
腹腔镜下楔形切除胃部胃肠道间质瘤的疗效观察
盖 磊
目的探讨腹腔镜下与开腹楔形切除胃部胃肠道间质瘤(GIST)的疗效与安全性。方法选取自2012年5月至2014年10月在盘锦市中心医院手术治疗的100例GIST患者为研究对象,按照完全随机法将患者分为腹腔镜组和开腹组,每组50例。观察两组患者的手术时间、术中出血量、术后排气时间、术后住院时间、术后进食流质饮食时间、并发症发生情况。比较两组患者术后12个月的Karnofsky功能状态评分(KPS)差异。结果两组患者在手术时间、术中出血量、术后排气时间、术后住院时间、术后进食流质饮食时间方面相比,差异均有统计学意义(均P<0.05)。腹腔镜组患者的随访时间为(14±11)个月,开腹组随访时间为(15±9)个月,两组患者的术后1年KPS评分相比,差异无统计学意义(P<0.05)。两组患者并发症比较差异有统计学意义(P<0.05)。结论腹腔镜下楔形切除胃部 GIST安全性高,患者并发症发生率低,值得临床推广使用。
胃肠道间质瘤;腹腔镜;开腹;楔形切除胃部;疗效观察;安全性
胃肠道间质瘤(GIST)是消化道常见的间叶来源肿瘤,约占全部消化道肿瘤的60%[1],早期瘤体过小,一般无明显症状,常规检查不容易发现,通常位于黏膜下,常规活检不能取得瘤体组织,确定诊断需行病理及免疫组织检查。GIST无明显的恶性肿瘤多形性、异倍体等特性,具有潜在的恶变倾向,恶性程度主要与完整性、肿瘤部位与肿瘤大小相关,放化疗疗效难以让人满意。因此,应早发现、早期手术切除治疗,而单纯楔形切除术目前已成为外科手术中的经典术式。随着微创外科的发展,传统开腹 GIST手术已不能满足外科医师及患者对微创理念的要求,而腹腔镜手术越来越多的应用于GIST治疗中,多个研究已尝试腹腔镜下楔形切除胃部治疗GIST。本研究就腹腔镜下和开腹楔形切除胃部GIST的临床疗效进行观察比较,现报道如下。
1 资料与方法
1.1 一般资料选取自2012年5月至2014年10月在盘锦市中心医院手术治疗的100例胃部GIST患者为研究对象,全部患者均经手术病理证实。病例入选标准:病理证实为单发,胃部GIST;无远处转移;未行任何放化疗等辅助治疗;排除合并其他肿瘤及病理证实为非间质瘤的患者。按照完全随机法将患者分为腹腔镜组和开腹组,每组50例。腹腔镜组男31例,女19例,年龄39~78岁,平均(62±10)岁,肿瘤直径1.7~8.6 cm,平均(5.8±2.8)cm;肿瘤部位:胃体30例,胃底13例,胃窦7例;Karnofsky功能状态(KPS)评分(78±4)分;Fletcher风险分级[2]:高度9例,中度11例,低度19例,极低度11例。开腹组男28例,女22例,年龄36~77岁,平均(63±10)岁,肿瘤直径1.6~8.4 cm,平均(6±3)cm;肿瘤部位:胃体 28例,胃底 12例,胃窦10例;KPS评分(76±5)分;Fletcher风险分级:高度7例,中度12例,低度21例,极低度10例。两组患者基本资料相比,差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法两组患者手术均按照非接触、少挤压原则,行胃间质瘤楔形切除术[3]。开腹组手术方法:应用全身麻醉,进入腹腔后探查腹腔内脏器,根据肿瘤的不同部位行楔形切除术,侧壁肿瘤要保护好迷走神经,胃窦、胃体前壁的肿瘤可直接切除,胃大弯和胃底的肿瘤需先游离胃结肠韧带和胃脾韧带后再切除。腹腔镜组手术方法:行全身麻醉,于脐上切口置入10 mm Trocar,锁骨中线脐两侧分别置入5 mm Trocar,应用超声刀游离组织,明确肿瘤位置,对于在胃前壁大弯附近的肿瘤需先将胃脾韧带和胃结肠韧带切断后再切除;位于前壁小弯附近的肿瘤需先分离再将肝胃韧带切断后再切除;位于胃后壁的肿瘤需将胃结肠韧带和胃脾韧带切断后再切除;位于胃窦前壁和胃体的肿瘤可直接切除;位于胃底的肿瘤需先切断胃脾韧带、肝十二指肠韧带和胃结肠韧带,翻转后行再进行胃楔形切除;胃后壁小弯的肿瘤先离断肝胃韧带,向后及向下翻转后切除胃部。围手术期需要注意患者的生命体征,根据具体情况给予胃减压以及营养支持治疗。做好随访工作,两组患者的癌症复发、远处转移情况均依据辅助检查、病理证实。
1.3 观察指标术中及术后观察两组患者的手术时间、术中出血量、术后排气时间、术后住院时间、术后进食流质饮食时间、并发症发生情况。比较两组患者术前和术后12个月的KPS评分差异。
1.4 统计学分析应用SPSS 17.0统计软件进行数据处理,计量资料以±s表示,组间比较应用 t检验,计数资料以百分率表示,组间比较应用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 手术指标比较两组患者在手术时间、术中出血量、术后排气时间、术后住院时间、术后进食流质饮食时间方面相比,差异均有统计学意义(均P<0.05)。腹腔镜组患者的随访时间为(14±11)个月,开腹组随访时间为(15±9)个月,两组患者的术后1年KPS评分相比,差异无统计学意义(P<0.05)。见表1。
2.2 并发症发生情况比较腹腔镜组患者的并发症发生率为 4.0%,开腹组患者的并发症发生率为36.0%,两组相比差异有统计学意义(P<0.05),见表2。
表1 两组患者手术指标比较(±s)
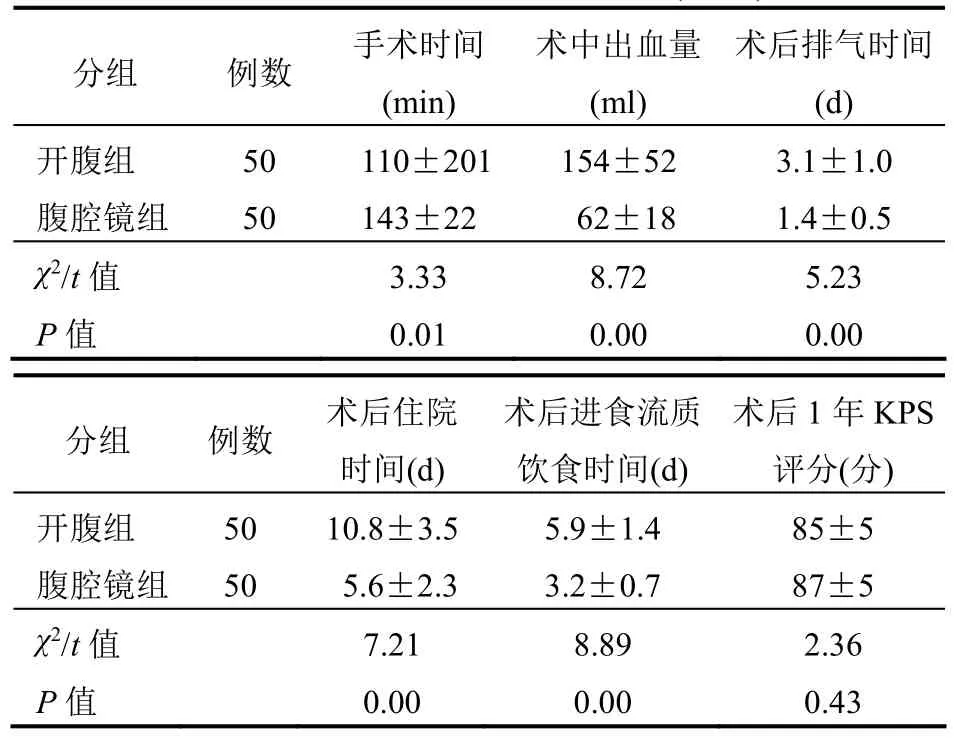
表1 两组患者手术指标比较(±s)
分组 例数 手术时间(min)术中出血量(ml)术后排气时间(d)开腹组 50 110±201 154±52 3.1±1.0腹腔镜组 50 143±22 62±18 1.4±0.5 χ2/t值 3.33 8.72 5.23 P值 0.01 0.00 0.00分组 例数 术后住院时间(d)术后进食流质饮食时间(d)术后1年KPS评分(分)开腹组 50 10.8±3.5 5.9±1.4 85±5腹腔镜组 50 5.6±2.3 3.2±0.7 87±5 χ2/t值 7.21 8.89 2.36 P值 0.00 0.00 0.43
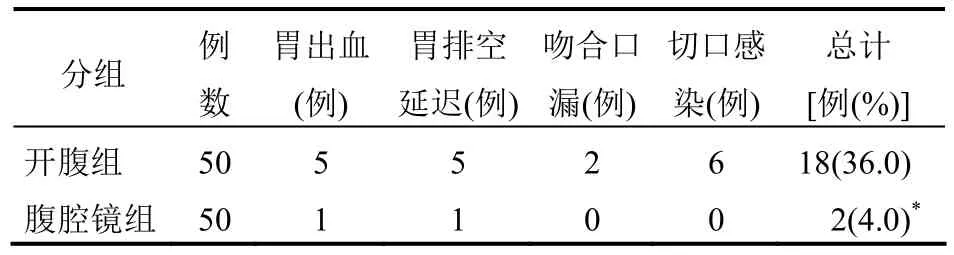
表2 两组患者并发症发生情况比较
3 讨论
近些年,GIST的发病率呈逐年上升趋势,随着内镜技术和病理学的发展,少部分 GIST能够早期发现,手术是治疗 GIST的唯一有效方式。手术切除的范围应该包括肿瘤和周围 2 cm以上的胃壁全层,切除要保证彻底,避免出现组织残留。GIST的切除要遵循以下原则:手术过程中要避免胃内容物污染,保证包膜外切除的完整性,保持术后胃肠道通畅。GIST主要通过血行转移或直接侵袭,淋巴转移不多见,有学者认为,如肿瘤直径小于5 cm可直接切除病灶,不必行大范围的淋巴结清扫[4]。肿瘤直径是决定手术方式的重要因素之一。研究表明,腹腔镜切除胃部GIST,肿瘤直径最好在2 cm以下,这样既能保证疗效,还可降低肿瘤破坏的风险[5]。2004年,美国国家综合癌症网指南提出,小于5 cm的胃部 GIST可行腹腔镜手术治疗[6]。Karakousis等[7]认为,腹腔镜手术适用于<8 cm的胃部GIST。本研究中腹腔镜组患者的肿瘤直径最大为8.6 cm,平均为(5.8±2.8)cm,并无腹腔种植或肿瘤破裂情况发生,表明对于直径大于5 cm的肿瘤,也可行楔形切除术,与既往研究一致[5,7]。然而,若肿瘤已发生腹腔种植转移,则不宜再进行腹腔镜下楔形切除手术。
腹腔镜治疗可以减少术中暴露,降低液体流失,有效止血,减少手术出血量。Vogelaere等[8]研究表明,开腹手术和腹腔镜手术的手术时间分别为 155.0 min和48.5 min,差异有统计学意义。本研究中腹腔镜组手术时间长于开腹组,表明在手术时间方面腹腔镜组并无优势,可能与研究初始阶段手术量较少,长时间经验积累后,有望进一步缩短手术时间。但是,在术中出血量方面,腹腔镜组明显少于开腹组,且腹腔镜手术还缩短了住院时间,术后能提早进食,促进了胃肠蠕动,加快胃肠道通畅,利于患者康复。Looy等[9]研认为,腹腔镜下楔形切除胃部GIST手术可完整切除病灶,提高切除率,降低术后并发症的发生率,还能明显提高患者的生存质量,且对胃底和胃前壁的肿瘤手术效果最佳。本研究结果显示,腹腔镜组与开腹组患者术后1年KPS评分均比术前有所改善,但两组相比差异无统计学意义,表明腹腔镜下楔形切除胃部 GIST可达到与开腹同样的手术效果。另外,腹腔镜组仅有2例患者发生并发症,开腹组共有18例发生并发症,表明腹腔镜手术能明显降低术后并发症的发生率。
总之,腹腔镜下楔形切除胃部 GIST手术创伤小、出血量少,术后患者恢复快、并发症少,可达到与开腹同样的治疗效果,值得临床推广使用。
[1] 吕柯,宋展,王新伟.腹腔镜胃腔外楔形切除术治疗胃间质瘤的疗效:附49例报告[J].中国普通外科杂志,2014,23(9):1281-1284.
[2] 陈文科,邹兵,王成文,等.消化道类癌43例的临床诊治及预后分析[J].中华临床医师杂志(电子版),2011,5(12):3628-3630.
[3] 王捷.腹腔镜胃间质瘤切除术的临床研究[D].杭州:浙江大学,2013:30-31.
[4] 赵红军.胃间质瘤开腹与腹腔镜胃楔形切除手术治疗的疗效比较[J].中国临床研究2014,27(5):516-520.
[5] Soga J.Early-stage carcinoids of the gastrointestinal tract:an analysis of 1 914 reported cases[J].Cancer,2005,103(8):1587-1595.
[6] Demetri GD,Benjamin R,Blanke CD,et al.NCCN Task Force report:optimal management of patients with gastrointinal astromal tumor(GIST)-expansion and update of NCCN clinical pratice guidelines [J].J Natl Compr Canc Netw,2004,2Suppl 1:S-1-26.
[7] Karakousis GC,Singer S,Zheng J,et al.Laparoscopic versus open gastricresections for primary gastrointestinal stromal tumors(GISTs):a size-matched comparison [J].Ann Surg Oncol,2011,18(6):1599-1505.DOI:10.1245s10434-010-1517-y.
[8] De Vogelaere K,Hoorens A,Haentjens P,et al.Laparoscopic versus open resection of gastrointestinal stromal tumors of the stomach [J].Surg Endosc,2013,27(5):1546-1554.DOI:10.1007s00464-012-2622-8.
[9] Van Looy T,Wozniak A,Floris G, et al.Therapeutic efficacy as sessment of CK6,a monoclonal KIT antibody,in a panel of gastrointestinal stromal tumor xenograft models[J].Transl Oncol,2015,8(2):112-118.
10.12010/j.issn.1673-5846.2017.08.038
盘锦市中心医院普外二科,辽宁盘锦 124000

