疑诊血管迷走性晕厥患者中直立倾斜试验阳性者的心电图特征
何佳,时晓蕾,张怡,施露,李夏华,黄建凤
疑诊血管迷走性晕厥患者中直立倾斜试验阳性者的心电图特征
何佳,时晓蕾,张怡,施露,李夏华,黄建凤
目的:探讨疑诊血管迷走性晕厥患者中直立倾斜试验阳性者的心电图特征。
方法:共收集于2015-08至2016-05在中国医学科学院阜外医院门诊就诊且临床怀疑血管迷走性晕厥而接受直立倾斜试验检查的502例受试者,同步记录检查过程中的12导联心电图。根据直立倾斜试验结果分为阳性组(n=244)和阴性组(n=258),对比两组的P波时限、校正QT间期(QTc)和P波电轴。
结果:(1)阳性组受试者晕厥时的P波时限较阴性组明显延长[(95.65±38.50)ms vs(88.61±17.09)ms,P<0.05];(2)阳性组受试者发生晕厥前的P波电轴较阴性组明显右偏[(69.87±18.18)° vs (66.82±16.51)°,P<0.05],而在晕厥时[(62.87±25.39)°vs (68.47±15.30)°]及晕厥后[(56.87±22.45)° vs (68.49±16.35)°]较阴性组明显左偏(P均<0.05);(3)阳性组受试者发生晕厥前的QTc较阴性组明显缩短[(418.69±92.35)ms vs(435.76±59.29)ms,P<0.05]。
结论:疑诊血管迷走性晕厥患者中直立倾斜试验阳性者有独特的心电图特征,其中P波时限、P波电轴及QTc数值对血管迷走性晕厥发作有一定的预警作用。
晕厥,血管迷走神经性;直立倾斜试验;心电描记术
血管迷走性晕厥(VVS)是多种因素触发神经反射引起周围血管扩张、低血压、心动过缓及一过性脑缺血所致的自限型晕厥发作。VVS患者在晕厥发生前期常常出现迷走神经的过度激活[1],心电学常常表现为心脏传导系统和心肌不应期的改变[2,3]。直立倾斜试验(HUTT)是目前诊断VVS的重要检查方法。本研究通过分析VVS患者在HUTT过程中12导联心电图指标的变化规律,寻找预警指标,从而提前识别晕厥发作,提高VVS的临床诊断水平。
1 资料与方法
研究对象:连续收集2015-08至2016-05在中国医学科学院阜外医院就诊、疑似VVS并接受HUTT检查的502例受试者,其年龄为8~78岁。根据HUTT过程中有无晕厥或晕厥前反应,且伴有血压和心率下降并达到诊断标准,将受试者分为阳性组和阴性组,其中阳性组244例(男性70例,占28.7%,女性174例,占71.3%),阴性组258例(男性138例,占53.5%,女性120例,占46.5%)。所有受试者既往至少有一次晕厥发作史,经详细询问病史及超声心动图、动态心电图、头颅CT等检查,已经排除器质性心脏病以及其他系统疾病所导致的晕厥。所有受试者平卧位时心电图无一度房室阻滞、完全性左右束支阻滞等影响PR间期、QRS间期的异常心电图表现。
HUTT方法:检查包括头高脚低位倾斜70°的基础试验阶段30 min、硝酸甘油药物诱导试验阶段20 min。在整个试验过程中监测12导联心电图,并且每隔2.5 min记录心率和血压,直至出现阳性反应或达到监测时间。
HUTT阳性标准:参考中国心脏联盟晕厥学会直立倾斜试验专家组提出的“直立倾斜试验标准操作流程中国专家推荐意见”[4],在HUTT中无结构性心脏病患者出现反射性低血压/心动过缓伴有晕厥的诊断为反射性晕厥。
同步12导联心电图参数测定:选择窦性心律时波形清晰的3个心动周期自动分析和(或)人工校正各导联指标测量。测量分析指标包括:P波时限、QRS波时限、T波时限分别为12导联心电图中最早P波、QRS波、T波起点至最晚P波、QRS波、T波终点的间距;PR间期为12导联心电图中最早的P波起点测量至最早的QRS波起点;校正QT间期(QTc)是按心率校正的QT间期,计算方法为QTc=QT/(RR·0.5)。
统计学方法:应用SPSS 19.0软件包进行统计学处理,其中计量资料采用均数±标准差表示,计数资料采用例数(百分数)表示。计量资料三组间比较采用卡方检验,两组间比较采用t检验,计数资料比较用χ2检验,所有检验均为双向,且P<0.05认为差异有统计学意义。
2 结果
两组受试者的一般情况比较(表1):共纳入502例受试者。与阴性组相比,阳性组女性比例更高(P<0.001),基础试验前平卧位状态收缩压(P=0.001)及舒张压水平更低(P<0.05)。两组受试者的年龄及平卧位心率水平之间的差异均无统计学意义(P均>0.05)。
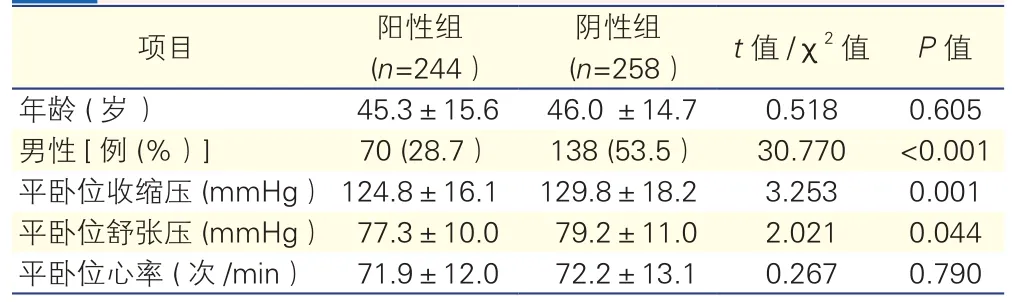
表1 两组受试者的一般资料比较(±s)
两组受试者的心电图参数比较(表2):阳性组与阴性组患者均经历了平卧位、基础测试倾斜2.5~25 min、药物试验2.5 min(晕厥前)、5 min(晕厥时)、7.5 min(晕厥后)及检查结束时刻。结果显示,两组间P波时限、ORS波时限、T波时限、PR间期、QTc差异均有统计学意义(P均<0.05)。(1)P波时限:阳性组在晕厥时[(95.65±38.50)ms vs(88.61±17.09)ms]及检查结束时[(95.89±30.94)ms vs(90.79±20.89)ms]均较阴性组延长(P均<0.05);(2)QRS波时限:阳性组在基础平卧位状态以及基础试验2.5 min至25 min时均较阴性组缩短(P均<0.05);(3)T波时限:阳性组在基础试验5 min至药物试验7.5 min时较阴性组缩短(P均<0.05);(4)PR间期:阳性组在基础试验12.5 min、15 min、22.5 min明显短于阴性组(P均<0.05),检查结束时明显长于阴性组(P<0.05);(5)QTc:阳性组在晕厥前[(418.69±92.35)ms vs(435.76±59.29)ms,P<0.05]明显短于阴性组,晕厥后[(436.59±29.53)ms vs(424.16±79.88)ms,P<0.05)]明显长于阴性组;(6)P波电轴:阳性组在基础试验20 min、25 min及晕厥前较阴性组明显右偏(P均<0.05),在晕厥时、晕厥后及检查结束时较阴性组明显左偏(P均<0.05);(7)QRS波电轴:阳性组和阴性组在各个时间点比较,差异无统计学意义;(8)T波电轴:阳性组在晕厥后[(43.01±30.84)° vs(30.44±34.59)°]及检查结束时[(46.95±27.11)° vs (30.77±33.79)°]较阴性组明显右偏(P均<0.05)。
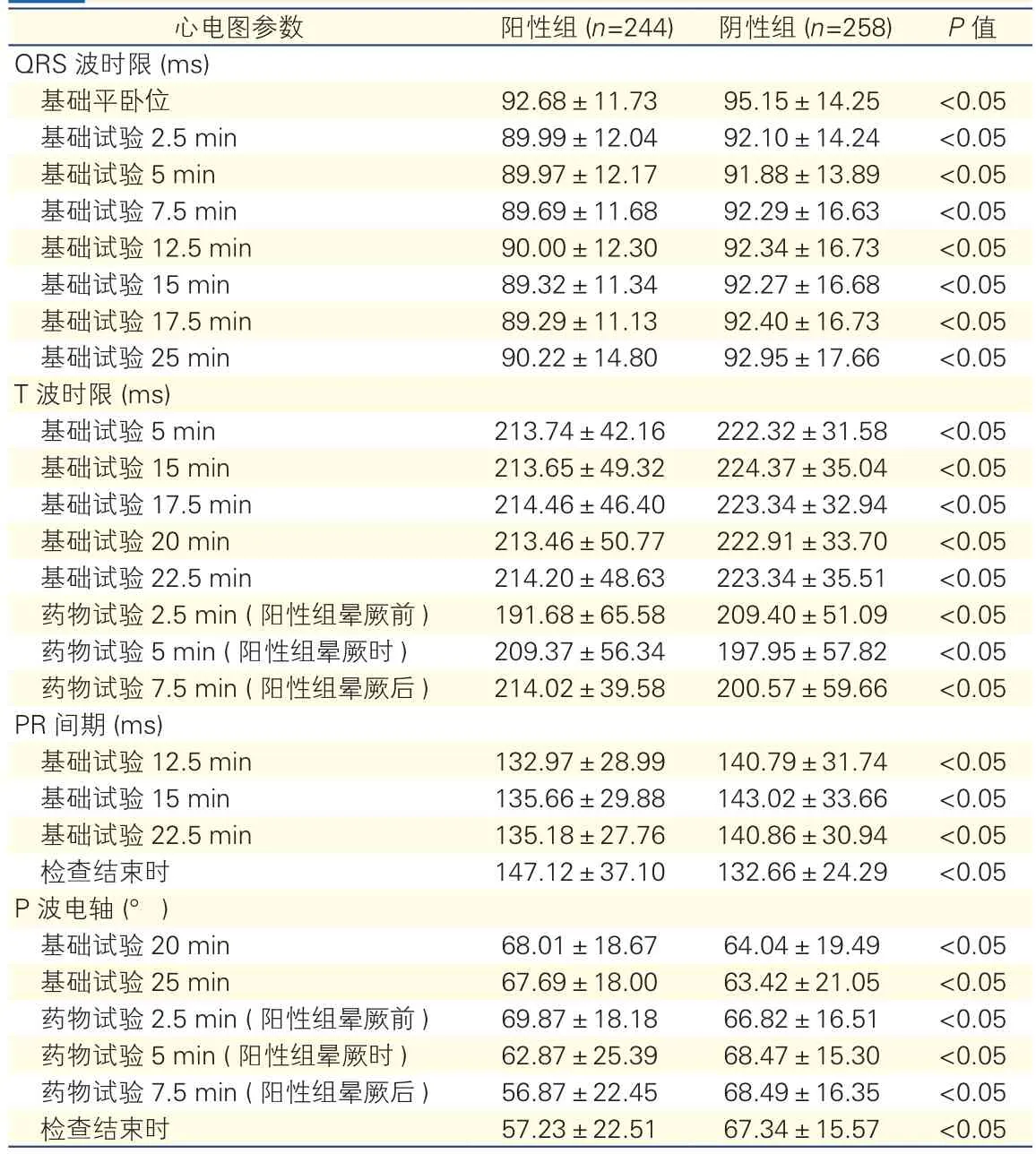
表2 两组受试者的主要心电图参数比较(±s)
3 讨论
HUTT诱发VVS的原理是体位变化引起回心血容量降低。正常人直立时,受到重力作用回心血量减少,从而兴奋压力感受器,兴奋心脏交感神经,抑制迷走神经对外周阻力及心率、心搏量进行调节维持血流动力学稳定,而VVS患者压力感受器反射功能障碍,导致中枢不能对外周血流动力学的变化作出适当的反应,进而导致血流动力学的紊乱以及晕厥的发生。这就是目前广为人知的Bezold-Jarisch反射[5]。
本研究结果发理HUTT中,阳性组的女性比例更高,这与女性迷走神经反应能力强于男性,而交感神经活性低于男性有关[6]。且阳性组基础状态的血压较阴性组更低,主要是因为阳性组基础血压较低,当身体直立后,血液淤积在下肢,使回心血量减少,心搏出量明显下降,使患者本来不高的血压降低的更明显,更易引起自主神经系统的紊乱,反射性的诱发迷走神经系统的过度激活和交感神经系统兴奋性减弱。
既往研究已经证明,交感神经及迷走神经相互作用会影响心电图各波变化[7]。交感神经兴奋时,P波振幅增加[8],PR间期缩短,QRS波时限缩短,T波低平或倒置[9];迷走神经兴奋时,心率减慢,P波振幅降低,PR间期延长,QRS波时限增宽[10],T波高尖。
既往国内外鲜有报导VVS患者在HUTT过程中心电图指标的变化情况。Graf等[11]等发现,联合心电图的P波时限、年龄及晕厥症状可预测VVS的发生,提示P波时限变化是VVS的一个重要临床特征。本研究发现阳性组受试者在发生晕厥时P波时限较阴性组明显延长,由于P波代表心房除极波,自主神经末梢在心房内的分布更为广泛,自主神经系统能影响电冲动在心房中的传导速率和总传导时间。P波时限的延长与迷走神经兴奋性增高有关,这说明VVS患者在发生晕厥时迷走神经的兴奋性增高。Mitro等[12]对66例VVS患儿进行HUTT检查并动态记录心电图,发现晕厥发作时P波电轴较HUTT阴性者右偏。本研究发现,阳性组受试者晕厥发作前P波电轴较阴性组右偏,晕厥发作时以及晕厥发作后P波电轴较阴性组左偏,体现了VVS的发病机制,即在晕厥发作前存在交感神经兴奋性增高,而晕厥发作时及发作后迷走神经兴奋性占优势。而既往的研究也提示VVS患者存在有异常增高的迷走神经张力[13]。
本研究还发现,在基础试验及药物试验的某些阶段,阳性组的QRS波时限、T波时限以及PR间期较阴性组均明显缩短,由于QRS波时限、T波时限、PR间期与心率以及交感神经兴奋有关系,这说明VVS患者较正常人交感神经兴奋性的张力更高。
QT间期代表心室除极与复极总时间。体表心电图QT间期受自主神经影响。Mitro等[14]研究成人VVS患者在HUTT过程中QT间期的变化,发现平卧位时阳性组和阴性组的QT间期无显著差异,HUTT阴性组在HUTT开始时QT间期显著缩短,随后无明显变化,而HUTT阳性组在HUTT开始时QT间期稍缩短,晕厥发作时QT间期显著延长,HUTT过程中QTc无显著变化;提示VVS患者在基础状态时有较高的交感神经张力,而交感神经张力下降及迷走神经张力增高可能导致了VVS的发生。本研究发现,阳性组晕厥前的QTc明显短于阴性组,也提示晕厥发生前交感神经张力较高。
综上所述,本研究结果与既往研究相符,证明了心脏自主神经系统在VVS发生时的作用,也证明了VVS存在负反馈调节紊乱的情况。但是本研究也存在一定的局限性,本研究是回顾性分析,未纳入十二导联P波、QRS波、T波及ST段振幅的变化,未收集P波离散度、QT离散度的变化数据。有研究表明,在HUTT过程中上述心电图参数也存在一定的变化,可以通过这些心电图参数的变化在一定程度上预测VVS的发生。通过分析HUTT中心电学指标的变化规律,有可能提前识别晕厥发作,建立预警指标,提高VVS的临床诊断和诊治水平。
[1] 姚沅清. 血管迷走性晕厥的发病机制及治疗进展. 心血管病学进展, 2013, 34: 221-224.
[2] 李云利, 王成, 李芳, 等. 不明原因胸闷痛静息期儿童卧位与立位心电图T波及ST段振幅变化的临床意义. 中国当代儿科杂志, 2013, 15: 771-774.
[3] 吴礼嘉, 王成, 胡春艳, 等. 血管迷走性晕厥儿童直立倾斜试验过程中心电图T波振幅对非药物治疗近期疗效的预测价值. 中国急救医学, 2010, 30: 126-130.
[4] 中国心脏联盟晕厥学会直立倾斜试验专家组. 直立倾斜试验标准操作流程中国专家推荐意见. 中国循环杂志, 2016, 31: 807-808.
[5] Fenton AM, Hammill SC, Rea RF, et al. Vasovagal syncope. Ann Intern Med, 2000, 133: 714-725.
[6] 姜雪, 刘悦, 刘俊, 等. 年龄和性别对直立倾斜试验诊断血管迷走性晕厥结果的影响.中国循环杂志, 2014, 29: 706-709.
[7] 薛小红, 王成, 曹闽京, 等. β受体功能亢进症儿童立位与卧位同步12导联心电图T波及ST段变化的意义. 实用儿科临床杂志, 2008, 23: 994-996.
[8] 王成, 谢振武, 李雯,等. 儿童血管迷走性晕厥QT间期离散度及P波离散度研究. 中国急救医学, 2005, 25: 1-3.
[9] 王兰梅, 许毅, 王成,等. 血管迷走性晕厥儿童心电图aVR导联T波振幅变化. 中国急救医学, 2011, 31: 61-63.
[10] 张萍. 自主神经与QRS波群振幅和时限. 临床心电学杂志, 2006, 2: 7-8.
[11] Graf D, Schlaepfer J, Gollut E, et al. Predictive models of syncope causes in an outpatient clinic. Int J Cardiol, 2008, 123: 249-256.
[12] Mitro P, Spegar J. Dynamic changes of P-wave duration and P-wave axis during head-up tilt in patients with vasovagal syncope. Pacing Clin Electrophysiol, 2006, 29: 742-746.
[13] 孙巍, 郑黎辉, 姚焰, 等. 血管迷走性晕厥患者的心率减速力和心率变异性特征. 中国循环杂志, 2015, 30: 1067-1070.
[14] Mitro P, Kropuchova Z, Pella D, et al. Dynamic changes in the QT interval during the head-up tilt test in patients with vasovagal syncope. Vnitr Lek, 2003, 49: 27-31.
Electrocardiogram Characteristics of Suspected Vasovagal Syncope Patients With Positive Head-Up Tilt Test
HE Jia, SHI Xiao-Lei, ZHANG Yi, SHI Lu, LI Xia-Hua, HUANG Jian-feng.
Center of Function Test, Cardiovascular Institute and Fu Wai Hospital, CAMS and PUMC, Beijing (100037), China
HUANG Jian-feng, Email: jianfhuang@sina.com
Objective: To investigate the dynamic electrocardiogram (ECG) changes of head-up tilt test in patients with suspected vasovagal syncope.
Methods: A total of 502 outpatients of our hospital with suspicious vasovagal syncope from 2015-08 to 2016-12 were enrolled. All patients received head-up tilt test with synchronization of 12 lead ECG. Based on head-up tilt test result, the patients were divided into 2 groups: Positive group, n=244 and Negative group, n=258. The P wave duration, corrective QT (QTc) duration and P wave axis in ECG were compared between 2 groups.
Results: Compared with Negative group, Positive group had the longer P wave duration (95.65±38.50) ms vs (88.61±17.09) ms, P<0.05; P wave axis was right shifted before syncope (69.87±18.18)° vs (66.82±16.51)° , while left shifted during syncope (62.87±25.39)° vs (68.47±15.30)° and after syncope (56.87±22.45)° vs (68.49±16.35)°, all P<0.05; the shorter QTc duration before syncope (418.69±92.35) ms vs (435.76±59.29) ms, P<0.05.
Conclusion: The patients with vasovagal syncope had some specific ECG features during head-up tilt test including P wave duration, P wave axis and QTc duration, those may play certain forewarning function for vasovagal syncope onset.
Syncope, vasovagal; Head-up tilt test; Electrocardiography (Chinese Circulation Journal, 2017,32:757.)
book=757,ebook=33
2017-03-31)
(编辑:朱柳媛)
100037 北京市,北京协和医学院 中国医学科学院 国家心血管病中心 阜外医院 功能检测中心
何佳 主管技师 硕士研究生 主要从事心电学研究 Email:citymanager@126.com 通讯作者:黄建凤 Email:jianfhuang@sina.com
R54
A
1000-3614(2017)08-0757-04
10.3969/j.issn.1000-3614.2017.08.007

