0.1%溴芬酸钠滴眼液在中低度近视准分子激光上皮下角膜磨镶术后部分替代激素的作用研究
黄佳 沈阳 陈敏洁 周行涛
·临床研究·
0.1%溴芬酸钠滴眼液在中低度近视准分子激光上皮下角膜磨镶术后部分替代激素的作用研究
黄佳 沈阳 陈敏洁 周行涛
目的 观察非甾体类抗炎药0.1%溴芬酸钠滴眼液在中低度近视准分子激光上皮下角膜磨镶术(LASEK)后部分替代激素应用的临床疗效观察及对角膜生物力学的影响。方法 本研究为前瞻性、随机对照队列临床研究,所有患者完善LASEK术前评估后顺利完成手术,随访至术后6个月。试验组58例,对照组60例,2组术前屈光度、眼压、角膜厚度无差异,等效球镜度数均低于-6 DS。术后1个月内均使用氟米龙滴眼液,试验组术后1个月后改用溴芬酸钠滴眼液,对照组全程使用氟米龙滴眼液,逐渐减量至停药。在术后1、2、3、6个月观察角膜上皮下雾状混浊(haze)、视力、屈光度、眼压和角膜生物力学参数。结果 角膜Haze试验组出现4例,发现后改用氟米龙,对照组出现1例,增加氟米龙用量,直至5例患者Haze逐渐消退,角膜均恢复透明。2组视力和屈光度在术后1、2、3、6个月差异无统计意义。2组术前,术后1、3个月及6个月非接触式眼压计测量的眼压差异均无统计学意义;而在术后2个月时试验组低于对照组约2 mmHg(1 mmHg=0.133 kPa),且差异具有统计学意义(t=-2.486,P=0.016)。角膜补偿眼压(IOPcc)结果显示,2组术前,术后1、6个月IOPcc差异无统计学意义;而在术后2、3个月试验组低于对照组(分别为3 mmHg和2 mmHg),且差异具有统计学意义(t=-3.155,P=0.003;t=-2.409,P=0.02)。2组术后各时间点的角膜滞后量(CH)和角膜阻力因子(CRF)均低于术前,而2组间差异在各时间点均无统计学意义。此外,2组眼部充血及术后主观症状差异无统计学意义;且均无特殊不良反应。结论 中低度近视眼LASEK术后与常规使用氟米龙相比,术后1个月后采用溴芬酸钠滴眼液替代氟米龙,主观感觉、视力、屈光度及角膜生物力学稳定性一致,眼压的波动更小,角膜Haze的发生率略高。(中国眼耳鼻喉科杂志,2017,17:256-260,264)
准分子激光上皮下角膜磨镶术;溴芬酸钠;非甾体类抗炎药;糖皮质激素;角膜生物力学
准分子激光上皮下角膜磨镶术(laser-assisted subepithelial keratomileusis, LASEK)自1999年开展以来,因其兼顾激光光学角膜切削术(photorefractive keratectomy,PRK)和准分子激光原位角膜磨镶术(laser-assistedinsitukeratomileusis, LASIK)二者的优点且疗效确切,在中低度近视中广泛开展,受到全社会的肯定。其缺点在于LASEK术后易产生角膜上皮下雾状混浊(haze),需要较长时间使用药物降低炎症反应,抑制角膜创面胶原纤维的过度增生。临床上,最常选择糖皮质激素类药物局部应用,一般为3个月或更长时间。然而,大量临床资料证实,糖皮质激素(以下简称激素)滴眼液局部长时间使用可产生白内障,诱发或加重角膜溃疡以及高眼压、青光眼等问题[1],而激素性高眼压或青光眼则是角膜屈光医师最为关注的。寻求具有激素滴眼剂相似的抗炎作用、而无激素副作用的药物在LASEK术后使用是研究的热点,而新近应用于临床的非甾体抗炎药(nonsteroidal anti-inflammatory drugs, NSAIDs)溴芬酸钠受到了关注。
溴芬酸钠是吲哚乙酸类衍生物,是一种新的眼科局部用NSAIDs,其作用温和,刺激性小,通过抑制环氧化酶-2发挥抗炎作用,抗炎作用较以往NSAIDs强数倍。有研究[2]报道,前弹力层下角膜磨镶术(sub-bowman keratomileusis,SBK)术后应用0.1%溴芬酸钠水合物滴眼液可达到与氟米龙滴眼液同样的疗效;在术后眼压安全性方面,0.1%溴芬酸钠水合物滴眼液更优于氟米龙滴眼液,且0.1%溴芬酸钠滴眼液用于近视眼LASIK术后安全、有效,患者具有良好的耐受性,在术后视力、眼压、抗炎、抑制屈光回退等方面可获得满意的效果[3-4]。那么,在术后使用激素类药物时间最长的LASEK中,是否可以使用溴芬酸钠替代或部分替代激素运用呢?本研究采用溴芬酸钠滴眼液在LASEK术后1个月起替代氟米龙,观察其临床疗效及对生物力学稳定性的影响,为LASEK术后NSAIDs的使用提供新依据。
1 资料与方法
1.1 资料 采用前瞻性、随机对照队列临床研究。连续纳入2014年9~11月在本科行LASEK的中低度近视患者60例(118眼)。入选标准:所有患者均符合LASEK术的适应证,等效球镜度数低于-6 D,且能够完成术后多次随访。排除标准:孕妇及哺乳期妇女、酗酒者、瘢痕体质以及正在服用NSAIDs或激素药物的患者。所有患者纳入前均被告知研究目的及方法,并签署知情同意书。
60例患者随机分成试验组和对照组:试验组30例(58眼),其中男性29眼、女性29眼;对照组30例(60眼),其中男性28眼、女性32眼。随访时间为半年,最终完成随访列入统计的,试验组25例(48眼),4眼发生haze而改变用药,3例(6眼)失访;对照组26例(51眼),1眼发生haze而改变用药,4例(8眼)失访。一般情况资料见表1。试验组与对照组术前各项指标差异均无统计学意义。
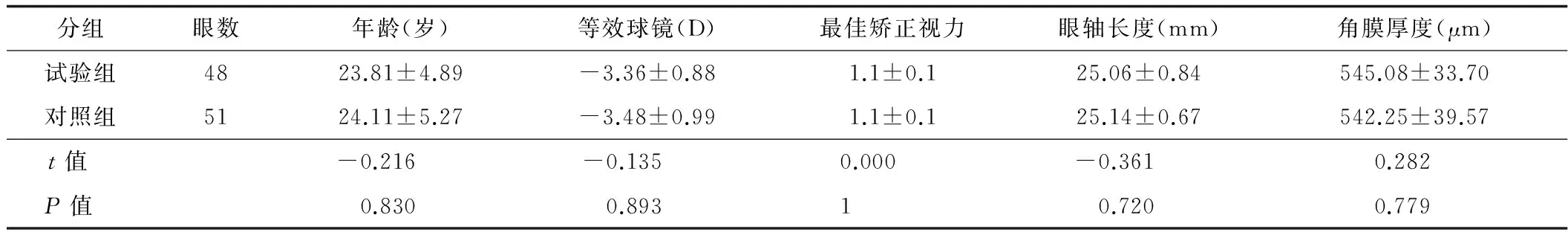
表1 2组患者一般情况比较
1.2 方法 视力、屈光度、角膜厚度(眼前节分析仪Pentacam HR,Oculus公司,德国)、眼轴长度(IOL Master,Zeiss公司,德国)、NCT(TX-F非接触式眼压计,Canon公司,日本)、角膜生物力学指标(眼反应分析仪ORA,Reichert公司,美国)等均由同一位有经验的技师完成。准分子激光设备为德国Zeiss Mel80准分子激光仪,所有患者均由一名有经验的手术医师完成,术中及术后无重大并发症,术后置绷带型角膜接触镜(ACUVE OASYS, Johnson & Johnson公司,美国),术后1周后取镜片。
2组用药情况如下。①试验组:0.1%溴芬酸钠滴眼液(普罗那克,千寿制药)LASEK术后部分替代0.1%氟米龙(氟美童,参天制药)。用药方法:术后1周内氟米龙滴眼液滴眼4次/d,取隐形眼镜后,氟米龙6次/d×10 d,5次/d×10 d,改为溴芬酸钠4次/d×20 d,溴芬酸钠2次/d×20 d。②对照组:0.1%氟米龙滴眼液(氟美童,参天制药)。用药方法:术后1周内氟米龙滴眼液滴眼4次/d,取隐形眼镜后,氟米龙6次/d×10 d,5次/d×10 d,4次/d×10 d,3次/d×10 d,2次/d×10 d,1次/d×10 d。此外,2组使用相同的抗生素及人工泪液滴眼,眼压超过18 mmHg时使用降眼压药物。
术后观察指标及评分:2组患者均为术后1 d、1周、1个月、2个月、3个月、6个月进行复查,客观检查体征包括采用国际标准视力表检查裸眼视力(uncorrected visual acuity,UCVA);按照标准的Fantes 5级分类方法(1990年)[5]对haze进行分级。其他检查包括屈光度、眼压、角膜生物力学指标方法同术前。主观症状即不适的主观感觉的改变,根据疼痛感、烧灼感、异物感、干涩感、视疲劳,进行评分。根据程度由轻到重为0、1、2、3分,由患者根据真实情况填表完成。
1.3 统计学处理 本研究采用SPSS 20.0统计学软件(美国IBM公司)进行统计处理。本研究测量指标的数据资料经Shapiro-Wilk检验证实呈正态分布,组间均值经Levene检验证实方差齐性。同时满足独立性、正态性、方差齐性的检测指标行独立样本t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 术后haze情况 试验组在术后2个月时,haze1级2眼、0.5级2眼,这4眼改用氟米龙滴眼液,直至haze逐渐消退;对照组术后6周时,haze1级1眼,继续并增加氟米龙使用次数,直至haze逐渐消退;术后6个月2组患者术眼角膜均透明。因出现haze的术眼用药情况发生变化,故在后面结果的统计中将这5眼剔除。
2.2 手术前后视力与屈光度情况 2组手术前最佳矫正视力(best corrected visual acuity, BCVA)差异无统计学意义;术后1、2、3个月及6个月的UCVA 2组间差异也均无统计学意义。屈光度与视力情况一致,手术前,术后1、2、3个月及6个月2组差异均无统计学意义(表2)。
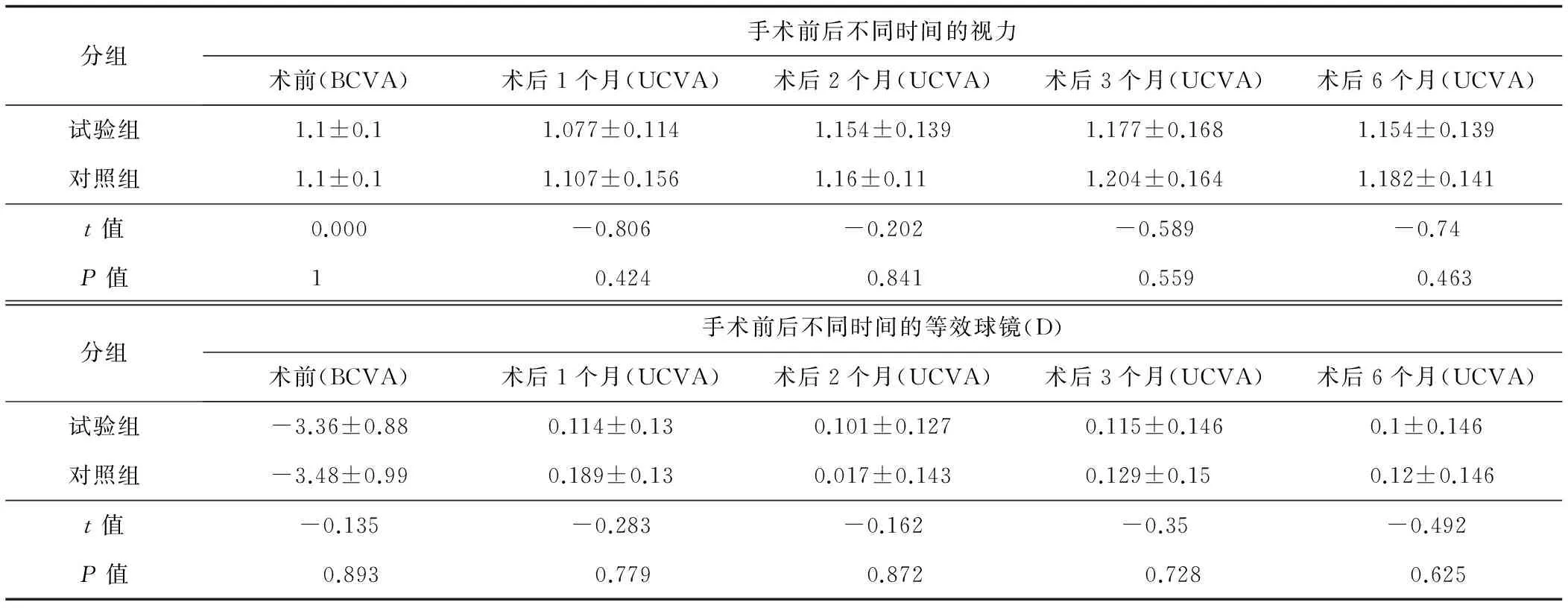
表2 试验组与对照组视力与屈光度情况
2.3 手术前后眼压情况 2组术前,术后1、3个月及6个月NCT眼压差异均无统计学意义,而在术后2个月时试验组眼压低于对照组约2 mmHg,且差异具有统计学意义(t=-2.486,P=0.016)。然而,NCT受角膜厚度变化影响明显,在角膜屈光手术后误差较大,因此,本研究利用ORA在各时间点测量了角膜补偿眼压IOPcc。结果显示,2组术前,术后1、6个月IOPcc差异无统计学意义,而在术后2、3个月试验组眼压低于对照组(分别为3 mmHg和2 mmHg),且差异具有统计学意义(t=-3.155,P=0.003;t=-2.409,P=0.02)(表3、图1)。
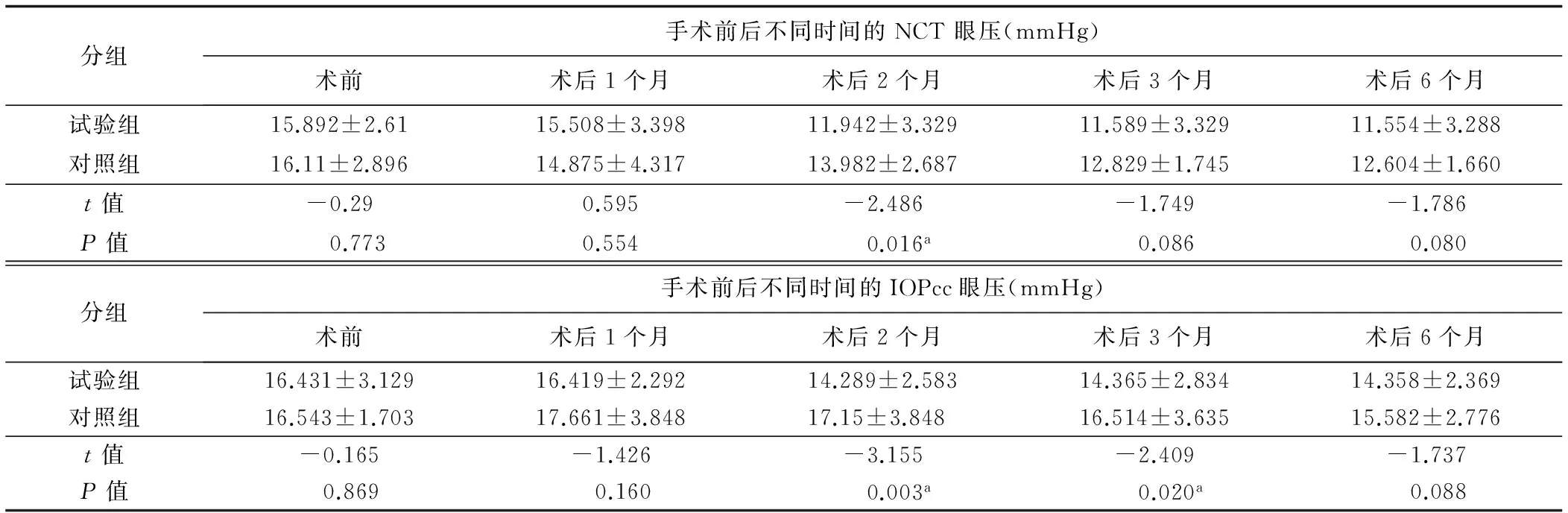
表3 试验组与对照组眼压情况
注:a示试验组与对照组相比差异具有统计学意义(P<0.05)
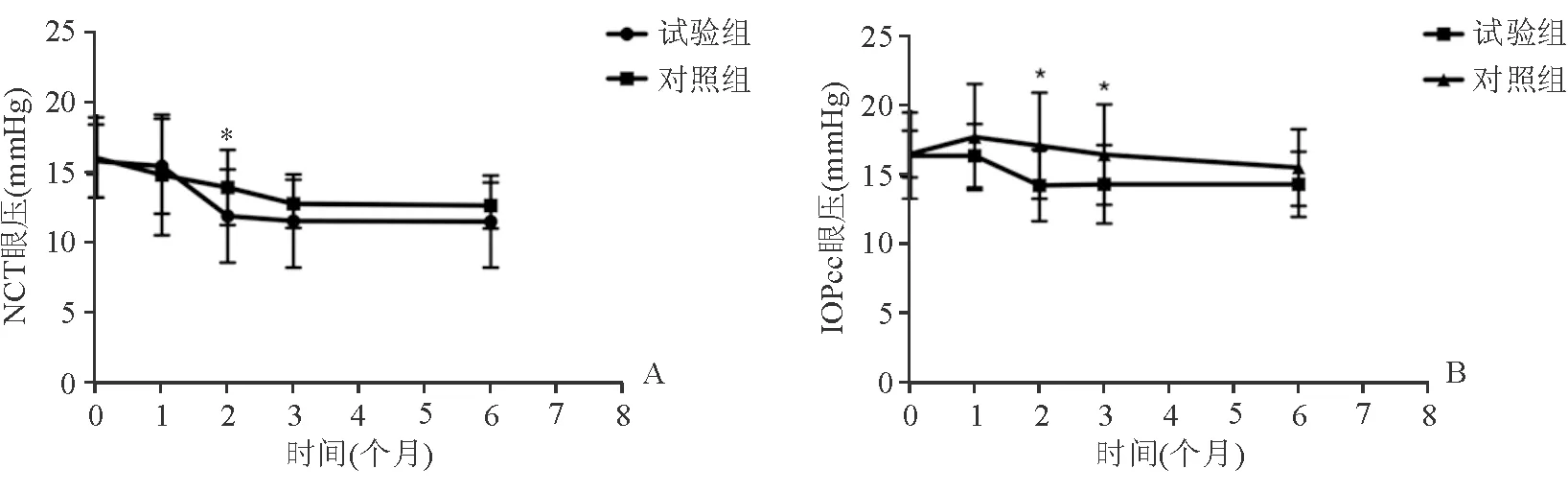
图1. 试验组与对照组眼压变化 注:*示试验组与对照组相比差异具有统计学意义(P<0.05)
对照组在术后1~2个月,共计有4眼NCT眼压超过18 mmHg,使用盐酸卡替洛尔降眼压治疗,氟米龙按原计划用药;试验组在术后1个月时出现1眼眼压超过18 mmHg,使用盐酸卡替洛尔降眼压治疗,溴芬酸钠按原计划用药。
2.4 手术前后角膜生物力学比较 试验组与对照组角膜生物力学指标为:角膜滞后量(corneal hysteresis, CH)和角膜阻力因子(corneal hysteresis, CRF),结果显示2组术后各时间点均低于术前,而两组间差异在术前,术后1、2、3个月及6个月各时间点均无统计学意义(表4)。
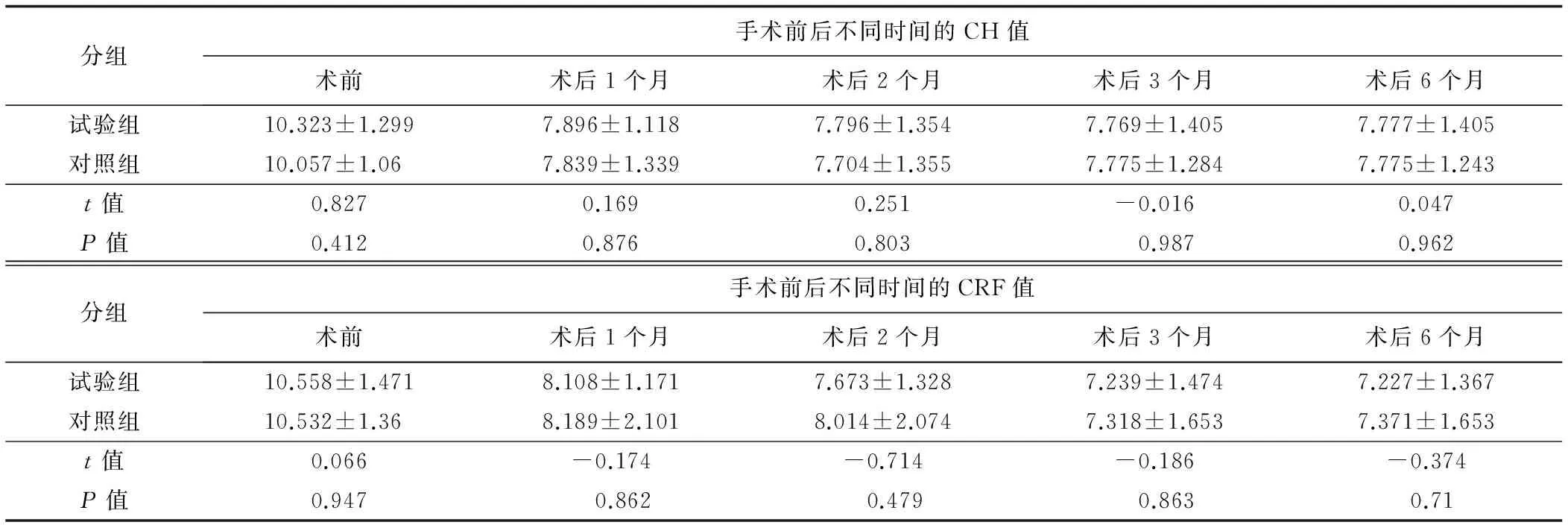
表4 试验组与对照组角膜生物力学指标
2.5 主观感觉和不良反应 2组眼部充血及术后主观症状差异无统计学意义,且均无特殊不良反应。
3 讨论
NSAIDs是通过抑制还氧化酶活性来阻断前列腺素合成而发挥抗炎作用,COX-2是眼部炎症的主要调节因子[6],抑制COX-2 的作用对缓解眼部炎症有重要意义。溴芬酸钠作为一种选择性COX-2抑制剂,其局部应用具有很好的组织穿透能力,在角膜、虹膜睫状体、视网膜和脉络膜中的治疗浓度可以维持24 h[7-9]。
3.1 主观感觉和抗炎效果 本研究试验组与对照组主观感觉包括疼痛感、烧灼感、异物感、干涩感和视疲劳各项评分差异都无统计学意义。在试验组58眼中,其中4眼因出现haze停药,其余患者均未有明显不适感,说明溴芬酸钠耐受性好。
本研究为确保患者屈光手术效果,设计为术后1月后采用溴芬酸钠替代氟米龙滴眼液,而LASEK术后1个月角膜上皮已完全修复,因此试验组与对照组主观感觉无差别也是符合预期的。试验组haze发生率略高于对照组,因为样本量有限,只能一定程度反映溴芬酸钠对角膜创面角膜纤维异常增生的抑制作用可能低于激素,但发生haze的患者改用糖皮质激素后haze均在1个月内完全消退,说明只要密切随访,haze的发生消退在可控范围。
3.2 视力和屈光状态 因表层切削LASEK的视力恢复较慢,在术后1周第1次随访取镜片时视力欠佳,因此本研究自术后1个月起记录视力和屈光度情况,结果显示2组在术后2个月起裸眼视力均超过了术前的BCVA,且2组间差异无统计学意义;同样,2组间在随访各时间屈光度也没有差异,均达到目标屈光度。因此可以认为溴芬酸纳滴眼液在中低度近视LASEK术后不会导致屈光回退,在术后1个月时开始使用可以达到氟米龙一样的预防屈光回退的效果。
3.3 眼压的变化情况 LASEK术后常规使用激素来减轻炎症反应、抑制haze产生和预防屈光回退,而激素长期使用致眼压升高的问题是角膜屈光手术医师最为关注的。据报道,激素诱发青光眼患者逐渐增多,达到4.35%[10]。不同患者对激素的敏感度不同,引发眼压升高的时间与程度也不一致,临床上可见部分患者短时间应用激素后也可表现出眼压急剧升高现象。有研究[11]证实,眼压升高的速度、程度与激素滴眼液的滴眼次数、剂量以及用药时间呈正相关,且年龄越小,眼压升高越快。此外,眼压的升高还可以引起角膜生物力学改变,造成患者视觉功能的下降[12]。IOPcc为角膜补偿眼压,较其他眼压测量值更不受角膜生物力学特性变化的影响[13],因此本研究同时分析了NCT和IOPcc两项检查的结果,力求更好地评估术后眼压变化。结果显示:自LASEK术后1个月起采用溴芬酸钠滴眼液替代氟米龙,术后2个月和3个月时试验组眼压均低于对照组,而这2个时间点正是在使用溴芬酸钠后。因此可以得出结论:在维持眼压稳定性上溴芬酸钠有着明显的优势。
3.4 角膜生物力学稳定性 LASEK 术不对角膜基质层进行切开和分离,仅在上皮下进行表层切削,较好地维持了角膜结构的完整性,与传统的 LASIK 和 FS-LASIK 术相比是对生物力学影响最小的角膜屈光手术之一[14]。本研究结果发现,LASEK 术后 CH 和 CRF 均显著下降,提示术后角膜生物力学稳定性均较术前显著下降。CH和CRF分别表示角膜滞后量和角膜阻力因子,代表了角膜的黏滞属性和弹性属性。CH 值越大则角膜黏滞性越强, 角膜衰减外力的能力也越强;CRF值越大则角膜弹性越强,角膜总体抵抗外力能力越强[15]。本研究2组在术前,术后1、3、6个月4个时间点的CH与CRF组间均无显著差异,提示LASEK术后角膜生物力学下降的主要原因仍是角膜厚度的降低。
综上所述,中低度近视眼LASEK术后与常规使用氟米龙相比,术后1个月采用溴芬酸钠滴眼液替代氟米龙,主观感觉、视力、屈光度及角膜生物力学稳定性一致,眼压的波动更小,haze的发生率略高。0.1%溴芬酸钠滴眼液在中低度近视LASEK术后部分替代激素切实可行,对激素敏感的人群,可能是更好的替代选择,但临床使用时仍需密切注意角膜haze情况,期待在临床工作中进一步验证。
[ 1 ] Urban RC, Dreyer EB. Corticosteroid induced glaucnma[J].Int Ophthalmol Clin,1993,33(2):135-139.
[ 2 ] 许艳, 赵旭, 张丰菊,等. 0.1%溴芬酸钠水合物滴眼液在准分子激光原位角膜磨镶术后的临床疗效观察[J]. 中华眼科杂志,2013,49(4):320-326.
[ 3 ] 陈实玉, 姜洋, 余晨颖,等. LASIK术后局部应用溴芬酸钠与糖皮质激素药物的疗效比较[J]. 中华实验眼科杂志,2014,32(3):251-256.
[ 4 ] 李莹. 新一代非甾体药物——溴芬酸钠在屈光手术的应用及注意事项[J].中华实验眼科杂志,2012,30(11):965-967.
[ 5 ] Fantes FE, Hanna KD, Waring GO 3rd, et al. Corneal wound healing after exicmer laser keratiomileusis(photorefractive Keratectomy)in monkeys[J]. Arch Ophthalmol, 1990, 108:655.
[ 6 ] Crofford LJ. COX-1 and COX-2 tissue expression: implications and predictions[J].J Rheumatol Suppl,1997,49:15-19.
[ 7 ] Cho H, Wolf KJ,Wolf EJ. Management of ocular inflammation and pain following cataract surgery:focus On bromfenac ophthalmic solution[J]. Clin Ophthalmol,2009,3:199-210.
[ 8 ] Perry HD, Donnenfeld ED. Bromfenac ophthalmic solution 0.09%:ocular role and systemic safety profile[J].Expert Rev Ophthalmol,2008,3(2):121-129.
[ 9 ] Miyake K, Ogawa T, Tajika T, et al.Ocular pharmacokinetics of a single dose of bromfenac sodium ophthalmic solution 0.1%in human aqueous humor[J]. J OculPharmaeol Ther,2008,24(6):573-578.
[10] 葛坚.青光眼的研究进展与发展趋势[J].中华眼科杂志,2000, 36(3):192-196.
[11] Fan DS,NgJS,Lam DS. A prospective study on ocular hypertensive and antiinflammatory response to different dosages of fluorometholone in children [J].Ophthalmology,2001,108(11):1973-1977.
[12] 白继. 角膜屈光手术医师应注意抗炎类滴眼液对术后角膜生物力学的影响[J]. 中华实验眼科杂志,2012,30(12):1057-1059.
[13] Qazi MA, Sanderson JP, Mahmoud AM, et al. Postoperative changes in intraocular pressure and corneal biomechanical metrics Laser in situ keratomileusis versus laser-assisted subepithelial keratectomy [J]. J Cataract Refract Surg,2009, 35(10):1774-1788.
[14] 刘睿, 褚仁远, 汪琳, 等. 健康人角膜滞后量和阻力因子量测量值及相关因素分析研究[J]. 中华眼科杂志,2008,44(8):715-719.
[15] Shah S, Laiquzzaman M, Yeung I, et al. The use of the Ocular Response Analyser to determine corneal hysteresis in eyes before and after excimer laser refractive surgery [J] .Cont Lens Anterior Eye,2009,32(3):123-128.
(本文编辑 诸静英)
Clinical observation of partial using of 0.1% bromfenac sodium after laser-assisted subepithelial keratomileusis in low and medium myopia
HUANG Jia, SHEN Yang, CHEN Min-jie, ZHOU Xing-tao.
Department of Ophthalmology,Eye Ear Nose and Troat Hospital, Fudan University, Shanghai 200031, China
Zhou Xingtao, Email: xingtaozhou@163.com
Objective To evaluate the effect of partial using of 0.1% bromfenac sodium after laser-assisted subepithelial keratomileusis (LASEK) in low and medium myopia, including corneal biomechanics. Methods A randomized prospective cohort clinical study was performed. There were 58 cases in the experimental group and 60 cases in the control group with the equivalent spherical degrees less than -6 DS. All patients were taken preoperative evaluation and successful LASEK surgery. The follow-up time was six months. There was no differences in the preoperative refraction, intraocular pressure(IOP) and corneal thickness between the two groups. All patients used 0.1% fluorometholone eye drops within one month after the surgery; then 0.1% bromfenac sodium eyedrops was used in the experimental group from the second month, while the control group continued to take fluorometholone eye drops, gradually tapered to the end. The corneal haze (Haze), visual acuity, refraction, IOP and corneal biomechanical parameters were checked 1 month, 2 months, 3 months and 6 months after LASEK. Results There were 4 cases of Haze happened in the experiment group, who switched to use fluorometholone eye drops; 1 case of haze happened in control group who was asked to increase the dose of fluorometholone eye drops. These 5 cases of Haze were all gradually subsided to recover corneal transparency. There was no statistically significant difference in visual acuity and refraction 1 month, 2 months, 3 months and 6 months after LASEK between the two groups. There was no statistically significant difference in postoperative IOP(NCT) at 1 month, 3 months and 6 months, while at 2 months the average IOP in the experimental group was higher than that in the control group by about 2 mmHg (1 mmHg=0.133 kPa) (t=-2.486,P=0.016). There was no statistically significant difference in postoperative IOP(ORA) at 1 month and 6 months, while in 2 months and 3 months the average IOP in the experimental group was higher than that in the control group by about 3 mmHg and 2 mmHg respectively (t=-3.155,P=0.003;t=-2.409,P=0.02). Both in the experimental group and the control group, the postoperative corneal lag (CH) and corneal resistance factor (CRF) were lower than the preoperative, and the difference between the two groups was not statistically significant at all the time points. In addition, there was no significant difference after the eye congestion and postoperative subjective symptoms between the two groups, and no special adverse reaction in all patients. Conclusions Compared with the conventional use of fluorometholone, partial using of 0.1% bromfenac sodium after LASEK in low and medium myopia will perform the same subjective sensation, visual acuity, refraction and corneal biomechanical stability, smaller fluctuations in IOP and slightly higher incidence of corneal Haze. (Chin J Ophthalmol and Otorhinolaryngol,2017,17:256-260,264)
Laser-assisted subepithelial keratomileusis; Bromfenae sodium; Non-steroidal anti-inflammatory drug; Glucocorticoid; Corneal biomechanics
复旦大学附属眼耳鼻喉科医院眼科 卫生部近视眼重点实验室 上海 200031
周行涛(Email: xingtaozhou@163.com)
10.14166/j.issn.1671-2420.2017.04.008
2016-11-14)

