胸部CT诊断98例小儿支原体肺炎的临床分析
郑州大学附属医院(河南省南阳市中心医院)儿三科 (河南 南阳 473000)
牛文忠 丁显春
胸部CT诊断98例小儿支原体肺炎的临床分析
郑州大学附属医院(河南省南阳市中心医院)儿三科 (河南 南阳 473000)
牛文忠 丁显春
目的 分析胸部CT在98例小儿支原体肺炎(MPP)诊断的临床应用价值。方法 回顾性分析我院2014年03月至2016年2月确诊为MPP 98例患儿临床资料及胸部CT结果。结果 单侧肺叶病变64例中,局限于右侧44例,局限于左侧20例,其中右侧病变例数44例多于左侧20例,而多叶段病变62例,明显多于单叶段病变例数34例,其中多叶段病变中以右侧下叶受累例数最多为32例。患儿病变以大片实变状影为主(79.59%),明显多于其他影像学病变例数,其余影像学病变主要变现为斑点状及斑片状实变影(32.65%)、胸腔积液(25.51%)、肺不张(20.41%)、散在斑片状影(13.27%)、肺门淋巴结肿大(12.24%)。婴幼儿多表现为散在斑片状影和肺不张,年幼儿多表现为大片实变状影、斑点及斑片状实影,也伴随胸腔积液。结论 小儿支原体肺炎胸部CT表现具有一定特征性且存在年龄差异,胸部CT诊断有助于不同年龄段患儿支原体肺炎的早期诊断,有助于指导支原体肺炎患儿早期临床治疗。
胸部CT;小儿支原体肺炎;诊断;应用价值
支原体是一类没有细胞壁的原核生物,其种类繁多,其中肺炎支原体(MP)是引发小儿呼吸道疾病及肺外疾病较为常见的一种胞内病原体,其传播方式通过呼吸道飞沫传染,全年都有散发感染,通常秋季和冬季为高发季节[1]。其临床主要表现为常见呼吸道症状、如发热、刺激性咳嗽、喘息等,还可以引发肺外并发症,例如心肌炎,皮肤损害、累及泌尿系统,消化系统,中枢神经系统等症状,该病具有病情迁延,进展迅速,若治疗不及时,会严重影响患儿肺功能发育,甚至危及患儿生命安全[2-3]。近年来,肺炎支原体肺炎(MMP)发病率呈现逐年上升的发展趋势,研究数据显示MP感染占儿童社区获得性肺炎的10%~40%,年龄跨度为9个月~14岁,高峰年龄在4~6岁,但因患儿年龄、地理位置、流行年份等的不同,导致不同地区报道不一致[4]。随着病原学不断变迁,MMP出现新的流行病特征,表现出特殊的影像学改变,目前对于MPP胸部X线片研究报道较多,而胸部CT特点研究报道较少[5]。本研究通过对我院2014年3月至2016年2月确诊为MPP 98例患儿的胸部CT资料进行分析,现将MPP患儿胸部CT影像学特征总结如下。
1 资料与方法
1.1 一般资料回顾性分析2014年3月至2016年我院儿科病房收治分肺炎患儿,所有患儿均符合《诸福棠实用儿科血》(第7版)[6]中关于小儿肺炎及支原体肺炎的诊断标准,纳入标准:符合上述诊断标准;所有患者符合支原体肺炎的特点、MP特异性检查中至少一项结果阳性,同时经大环内脂类抗生素治疗有显著疗效;具有完整住院资料;排出标准:不符合上述诊断标准;合并自身免疫性疾病或其他慢性疾病;既往支气管哮喘及其他呼吸系统疾病;资料不完整患儿。本研究共纳入患儿98例,其中男59例,女39例,年龄38天~14岁,平均年龄(3.28±1.02)岁。
1.2 检查方法采用飞利浦16层螺旋CT机,从患儿肺尖到肺底进行肺部扫描检查。参数设置:层厚5mm,层距5mm,螺距1.20,扫描时间1.0s,电压120Kv,电流80mA~140mA,纵隔窗(W∶L=450∶45),肺窗(W:L=1000∶2500),并对肺部病变区域矢状面及冠状面进行重建。先对患儿进行平扫然后进行增强扫描,扫描参数保持一致。患儿进行局部麻醉后,利用高压注射器以1.5~3ml/s速度注射碘海醇后进行扫描,对病灶边缘和内部CT值采用平均值计算。
1.3 结果判定由专业影像科医师对患儿图像进行评估,从肺窗以及纵膈窗对病灶位置进、=分布状况、形态大小、内部结构特点进行观察,并评估肺、胸膜、纵膈的情况,病变累及部位分为左(上、舌、下)、右侧(上、中、下)肺野,同时行纵膈窗用于评估淋巴结、胸膜腔情况,如胸腔积液。
2 结 果
2.1 98例支原体肺炎患儿病灶影像在肺内分布单侧肺叶病变64例中,局限于右侧44例,局限于左侧20例,其中右侧病变多于左侧,而多叶段病变62例,明显多于单叶段病变,其中多叶段病变中以右侧下叶受累例数最多。详细肺内影像学病变分布情况见表1。
2.2 98例支原体肺炎患儿各年龄分布与病灶影像学表现患儿病变以大片实变状影为主(79.59%),明显多于其他影像学病变例数,其余影像学病变主要变现为斑点状及斑片状实变影(32.65%)、胸腔积液(25.51%)、肺不张(20.41%)、散在斑片状影(13.27%)、肺门淋巴结肿大(12.24%)。婴幼儿多表现为散在斑片状影和肺不张,年幼儿多表现为大片实变状影、斑点及斑片状实影,也伴随胸腔积液。见表2。
2.3 典型病例影像学特征分析
病例1,男,3岁6个月,因发热咳嗽2天入院。影像表现:两肺局部可见条片状高密度影,两肺门影未见明显增大,两侧胸膜增厚,双侧胸腔可见肿大淋巴结,心影明显增大,心包积液。诊断:两肺局部炎变,双侧胸腔少许积液,双侧胸膜增厚,心包积液,见图1。
病例2,男,5岁2个月,因咳嗽并伴有喘息入院。影像表现:左肺上叶、左肺下叶局限性不张,左侧胸膜腔积液。右肺未见明显异常,纵膈内未见明显肿大淋巴结。诊断:左肺感染、左肺不张,左侧胸腔积液,见图2。
病例3,男,5岁7个月,因头痛发热伴肌肉酸痛入院。影像表现:左下肺实变,呈大片状高密度影,内可见空气支气管影,局部呈蜂窝样改变,左上肺可见斑片状高密度影,左侧胸腔可见积液影,纵膈内未见明显肿大淋巴结,心包下可见积液影。诊断:左肺炎症、左侧胸腔积液,心包积液,见图3。
病例4,男,6岁3个月,因咳嗽,黏液性浓痰,偶尔痰中带血入院。影像表现:胸廓两侧对称,气管居中,纵膈无移位。右下肺可见斑片状高密度实变影,内可见多发囊状气体密度影,两肺门影未见明显增大,两侧胸膜未见异常,两侧胸腔未见明显积液,纵膈内未见明显肿大淋巴结。诊断:右下肺炎,见图4。
病例5,女,5岁1个月,因呼吸困难,胸痛、发热入院。影像表现:右肺下叶见片状高密度灶,内见充气支气管征,右侧胸膜局部增厚,右侧胸腔可见少量积液,纵膈内未见明显肿大淋巴结。心影未见明显增大。诊断:右肺大叶性肺炎、右侧胸膜局部增厚,右侧胸腔少量积液,见图5。
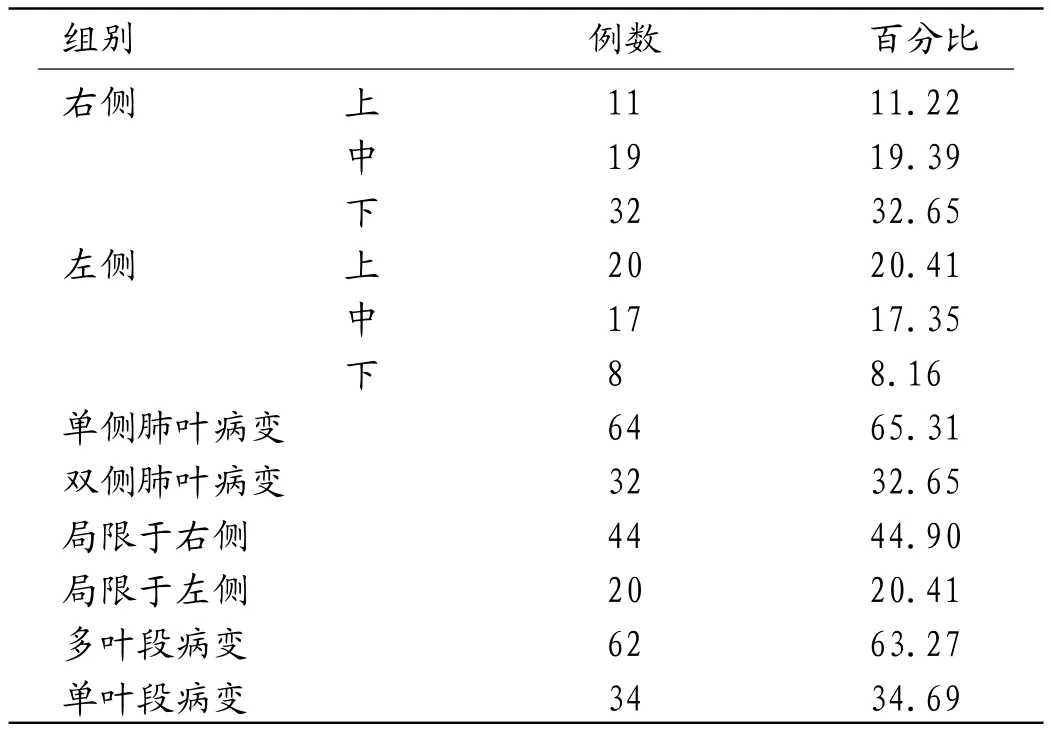
表1 98例支原体肺炎患儿病灶影像在肺内分布(例)
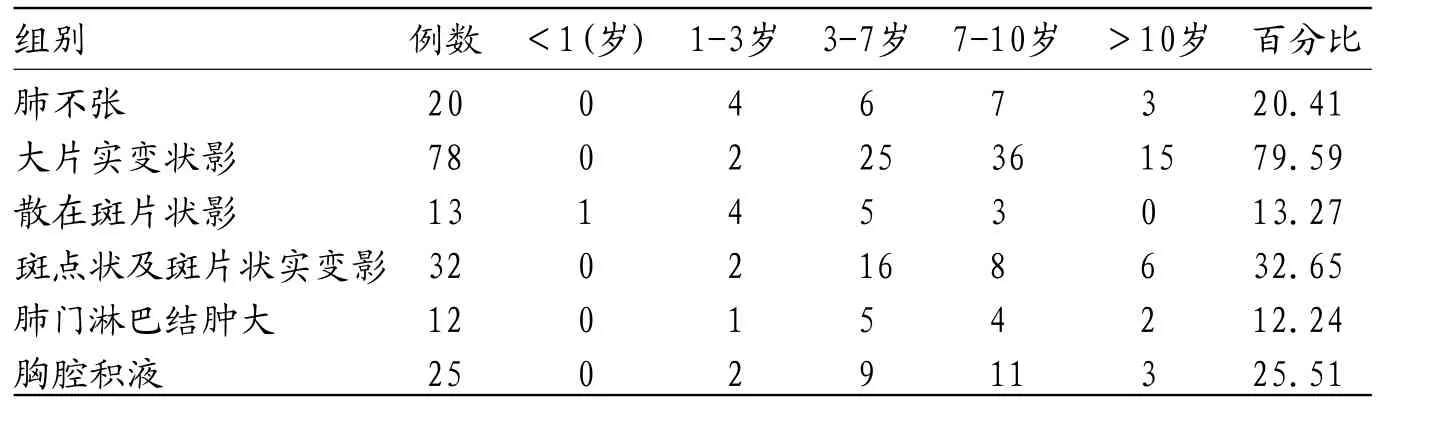
表2 98例支原体肺炎患儿各年龄影像特点分布(例)
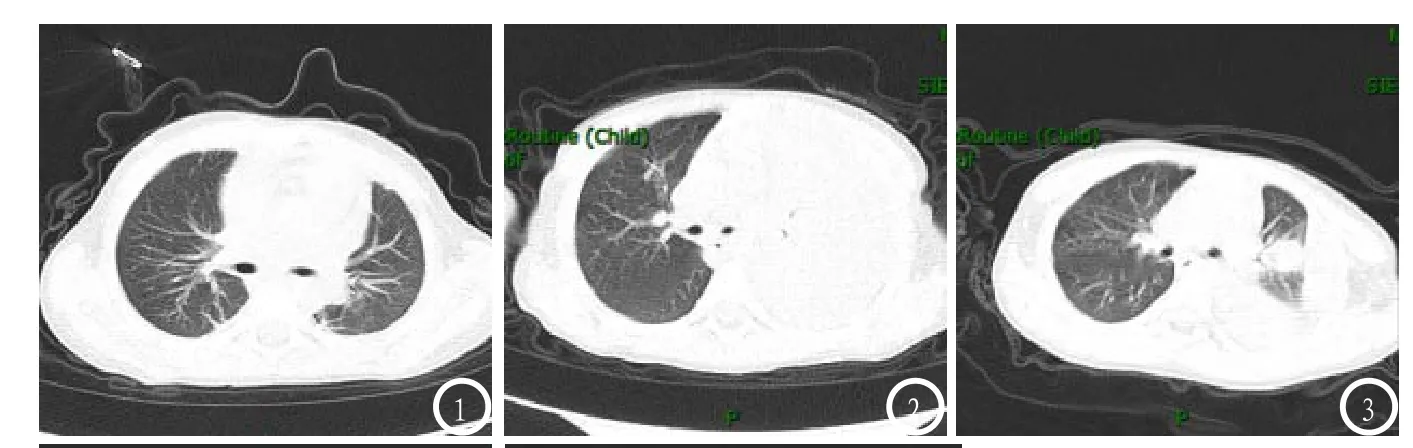
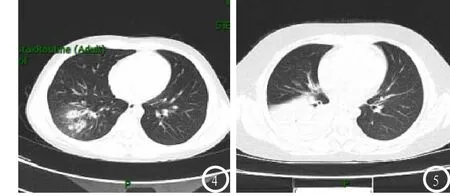
图1-5 患儿肺部病变影像学图像。
3 讨 论
MPP是由MP感染引起的急性肺部炎症,是儿科呼吸系统常见疾病,常合并肺部大片浸润、肺不张等症状,同时可引起肺外多系统并发症[7]。研究报道显示,MPP全年散发流行,高发年龄在学龄前及学龄期,同时还与流行年份有关[8]。目前肺炎MP的感染有向低龄化及高龄化双向扩展的趋势,且年龄越小其临床表现越不典型,症状越重,尤其是以肺外并发症为主要表现患儿,给临床诊断带来许多误区[9]。因此MP感染与MPP日益引起了人们的关注与重视。
临床上对于MPP的辅助检查包括血清抗MP-IgM、IgG检测,痰中肺炎支原体培养,冷凝集试验,X线胸片等[10]。而婴幼儿免疫系统发育不全,免疫功能低下,MPP症状严重患儿可能由于机体产生抗体能力不足而导致检测结果出现阴性,给诊断带来困难[11]。而痰培试验时间较长,期间容易耽误患儿病情[12]。而MPP患儿X线片表现各异,缺乏特异性,容易与细菌性大叶性或节段性肺炎、病毒性肺炎等相混淆[13]。何悦明等[14]报道小儿肺炎支原体肺炎胸部X线片结果显示,患儿肺部出现肺实质及间质浸润病变时,其中细支气管炎与肺小叶实质浸润性病变在胸部X片很难区别,容易造成误诊而耽误患者病情。目前,应用CT进行支原体肺炎诊断的报道逐渐增加,与胸部X线片比较,CT检查能够清晰反应细支气管炎症、肺部实质性或间质性浸润病变,通过观察肺部病变有利于准确定位和明确病变程度及范围[15]。陈春晖等[16]研究报道显示,在成人和儿童的胸部CT表现中,成人胸部CT主要表现为散在、多发、小叶中心性或支气管周围毛玻璃样改变,而儿童主要表现为肺叶实变、胸膜渗出、肺部淋巴结肿大等症状。本研究中单侧肺叶病变64例(65.31%),其中局限于右侧44例(44.90%),局限于左侧20例(20.41%),其中右侧病变(44.90%)多于左侧(20.41%),而多叶段病变62例(63.27%),明显多于单叶段病变(34.69%),其中多叶段病变中以右侧下叶受累例数(32.65%)最多,这可能由于右肺下叶支气管管道较长且直径小,同时右下位置关系,机体产生排泄物排除时间长,加之患者常伴有呼吸困难,咳嗽症状导致右上肺含气量较少,通气量不足,容容易引起右下段肺部炎症。同时本研究结果发现,患儿病变以大片实变状影为主(79.59%),明显多于其他影像学病变例数,其余影像学病变主要变现为斑点状及斑片状实变影(32.65%)、胸腔积液(25.51%)、肺不张(20.41%)、散在斑片状影(13.27%)、肺门淋巴结肿大(12.24%)。婴幼儿多表现为散在斑片状影和肺不张,年幼儿多表现为大片实变状影、斑点及斑片状实影,伴随胸腔积液,提示MPP胸部CT表现还存在年龄差异,这可能与婴幼儿免疫系统发育不完善,免疫功能功能低下,机体抗体产生不足使机体炎症反应较轻,其肺部病变主要表现为双侧间质性浸润性改变,而大片实变状影少见,而随着年龄增长,机体免疫功能逐渐完善,免疫功能逐渐增强,年幼儿多表现为大片实变状影、斑点及斑片状实影,尤其以右侧下段肺受累最严重,其次为胸腔积液和肺不张。同时在临床诊断指导治疗中,在患儿临床症状、体征均极度类似支原体感染症状,而实验室检测手段提示支原体阴性,应及早给以胸部CT检查,若CT得到阳性结果可以考虑给予联合大环内脂类药物和激素治疗,并在病程1周左右进行支原体复查。
综上所述,小儿支原体肺炎胸部CT表现具有一定特征性且存在年龄差异,胸部CT诊断有助于不同年龄段患儿支原体肺炎的早期诊断,有助于指导支原体肺炎患儿早期临床治疗。
[1]刘调侠,张晓瓒,李延琴.儿童肺炎支原体感染及耐药检测与分析[J].西部医学,2016,28(11):1598-1602.
[2]徐哲,陈华英,马兵,等.小儿支原体肺炎病情轻重的相关因素研究[J].中国全科医学,2012,15(3):262-265.
[3]高芳,王永霞,高心静,等.肺炎支原体感染患儿肺外并发症的临床研究[J].中华医院感染学杂志,2014, 24(4):1010-1011.
[4]陈正荣,严永东.小儿肺炎支原体感染流行病学特征[J].中国实用儿科杂志,2015,30(3):180-183.
[5]张沧桑.136例小儿支原体肺炎肺部影像学改变的临床分析[J].中华医院感染学杂志,2012,22(5):953-955.
[6]胡亚美,江载芳.诸福棠实用儿科学(第7版)(上下)(精)[M].人民卫生出版社,2012:1204-1205.
[7]陈玲玲,成云改,陈志敏,等.肺炎支原体肺炎患儿混合感染的研究[J].中华儿科杂志,2012,50(3):211-215.
[8]邓文喻,王瑞琼,吴勇兵,等.96例小儿肺炎支原体感染情况及耐药性分析[J].国际医药卫生导报,2012, 18(13):1854-1856.
[9]饶花平.25例儿童难治性肺炎支原体肺炎临床分析[J].医学临床研究, 2012,29(12):2424-2425.
[10]王亚均,吴兆海,程明.肺炎支原体IgM、IgG、血清C-反应蛋白和降钙素原检测在儿童支原体肺炎诊断和治疗中的应用[J].实用临床医药杂志,2015,19(23):82-84.
[11]李晓品,李艳红,许凤勤,等.阿奇霉素对肺炎支原体肺炎感染患儿Th1/ Th2指标的影响研究[J].中华医院感染学杂志,2016,26(16):3797-3799.
[12]徐明忠,晏群,邹明祥,等.肺炎支原体快速培养法在小儿支原体肺炎诊断中的应用[J].湖南师范大学学报医学版,2013,10(4):33-35.
[13]温顺航,张海邻,李昌崇.儿童肺炎支原体肺炎的影像学表现[J].中华实用儿科临床杂志,2016, 31(16):1272-1274.
[14]何悦明,刘春灵,郑爽爽,等.小儿肺炎支原体肺炎数字X线胸片影像诊断[J].放射学实践,2015, 30(1):75-77.
[15]尤国庆,刘蕾,许禹.胸部X线联合CT检查在早期肺部感染中的诊断[J].中华医院感染学杂志, 2014,24(16):4018-4019.
[16]陈春晖,房涛,王道建,等.46例小儿支原体肺炎胸部CT比较分析[J].中国CT和MRI杂志,2015,13(4):33-35.
(本文编辑: 刘龙平)
Hest CT in the Diagnosis of Mycoplasma Pneumoniae Pneumonia in 98 Cases
NIU Wen-zhong, DING Xian-chun. Department of Pediatrics, Nanyang Central Hospital, Nanyang 473000, Henan Province, China
Objective To analyze the clinical value of chest CT in the diagnosis of 98 children with mycoplasma pneumoniae pneumonia (MPP). Methods The clinical data the results of chest CT of 98 children with MPP diagnosed in our hospital from March 2014 to February 2016 were analyzed retrospectively. Results Among 64 cases of unilateral lung lesions, lesions confined to the right side were more than the left side (44 cases vs 20 cases). The multi-lobe lesions were significantly more than single-lobe lesions (62 cases vs 34 cases), and among multi-lobe lesions, cases of right lower lobe involvement were the most (32 cases). Cases with massive consolidation shadows (79.59%) were significantly more than cases with other imaging lesions. The imaging lesions mainly included mottling and patchy solid shadows (32.65%), pleural effusion (25.51%), atelectasis (20.41%), scattered patchy shadows (13.27%) and lung hilar lymph node enlargement (12.24%). Infants mainly showed scattered and patchy shadows and lung atelectasis, while children mainly showed large-area solid change shadows, mottling and patchy shadows, complicated with pleural effusion. Conclusion Chest CT findings of children with MPP are characteristic and are different in different age groups. Chest CT diagnosis is helpful for early diagnosis and treatment of MPP in children of different ages.
Chest CT; Mycoplasma Pneumoniae Pneumonia in Children; Diagnosis; Application Value
R375+.2
A
10.3969/j.issn.1672-5131.2017.07.014
2017-06-07
丁显春

