肺表面活性物质在新生儿呼吸窘迫中的治疗价值分析
陈远春 姜小华
(重庆涪陵中心医院儿科,重庆 408000)
肺表面活性物质在新生儿呼吸窘迫中的治疗价值分析
陈远春 姜小华
(重庆涪陵中心医院儿科,重庆 408000)
目的 探讨肺表面活性物质在新生儿呼吸窘迫中的治疗价值。方法 选取30例我院2015年1~12月采用肺表面活性物质治疗的呼吸窘迫的新生儿,设为观察组。选取我院同期收治的30例仅采用持续气道正压通气治疗的呼吸窘迫的新生儿为对照组。比较两组的治疗效果、预后。结果 观察组治疗48 h后的PaCO2低于对照组,PaO2大于对照组,氧指数小于对照组,MAP低于对照组,差异有统计学意义(P<0.05)。观察组的上机时间短于对照组,差异有统计学意义(P<0.05)。两组患儿在存活率、3 d内病死率以及住院时间方面无统计学意义(P>0.05)。结论 肺表面活性物质能够显著改善呼吸窘迫新生儿的肺功能和氧合功能,减少上机时间,值得推广。
肺表面活性物质;新生儿;呼吸窘迫;治疗效果
呼吸窘迫是新生儿一种比较常见的综合征,表现为呼吸困难、吸气性三凹征和呼吸衰竭,是导致新生儿死亡的重要原因。肺部发育不成熟,肺表面活性物质缺乏是新生儿呼吸窘迫的重要发病基础。且胎龄越小,呼吸窘迫的发生率越高。目前临床上对新生儿呼吸窘迫的治疗方法主要有经鼻持续正压通气、机械通气等治疗。近年来,天然肺表面活性物质也被用于新生儿呼吸窘迫的治疗中,临床实践发现,其用药1~2 h后就可显著改善呼吸窘迫的症状,用药2 d后治愈率可达90%以上[1]。我院2015年1~12月在正压通气治疗的基础上采用肺表面活性物质治疗的呼吸窘迫的新生儿30例,疗效满意,报道如下。
1 资料与方法
1.1 一般资料:30例我院2015年1~12月采用肺表面活性物质治疗的呼吸窘迫的新生儿,设为观察组。纳入标准:①均符合新生儿窘迫的诊断标准;②母亲产前未使用过肾上腺皮质激素;③机械通气治疗;④无严重并发症。排除标准:①合并有其他合并症;②胎粪吸入性肺炎;③先天性肺发育不良;④无出生缺陷;其中男16例,女14例,日龄0~10 d,平均(4.5±2.5)d。胎龄28~33周,平均(30.5±2.5)周。体质量1250~1850 g,平均(1540±325)g。剖宫产17例,顺产13例。选取我院同期收治的30例仅采用机械通气治疗的呼吸窘迫的新生儿为对照组,纳入及排除标准同上,其中男15例,女15例,日龄0~9 d,平均(4.2±2.4)d。胎龄28~32周,平均(30.2±2.3)周。体质量1232~1827 g,平均(1533±318)g。剖宫产18例,顺产12例。两组日龄、胎龄、体质量、性别、分娩方式无统计学意义(P>0.05)。
1.2 方法:两组患儿在改善循环、保暖、持续胃肠减压、纠正酸中毒等治疗的基础上。①对照组:采用持续气道正压通气治疗,参数与NCPAP:3~5 cm H2O,FIO:0.4~0.6,FIOW:3~5 L/min。监测血氧饱和度。②观察组:在对照组的基础上采用肺表面活性物质(固尔苏)治疗,剂量为200 mg/kg。首先清除新生儿呼吸道的分泌物,然后将固尔苏用专用溶剂溶解,将加温至接近体温。新生儿在仰卧位的情况下,经气管插管将配置好的药液送至气管分叉处[2],分3次注入,注入时间约2 min。给药间隙气囊加压给氧。用药6 h内不吸痰。
1.3 观察指标:比较两组的治疗效果及预后。其中治疗效果:记录患儿治疗前及治疗后48 h时的动脉血二氧化碳分压(PaCO2)、动脉血氧气分压PaO2、氧指数(OI)、中心静脉压(MAP)。对两组患儿存活率、3 d内病死率、上机时间以及住院时间进行统计。
1.4 统计学处理:采用统计学软件SPSS18.0,计量资料采用均数±标准差表示,计数资料采用百分比表示,资料符合正态部分的组间比较采用t检验,计数资料的比较采用卡方检验,以P<0.05认为差异有统计学意义。
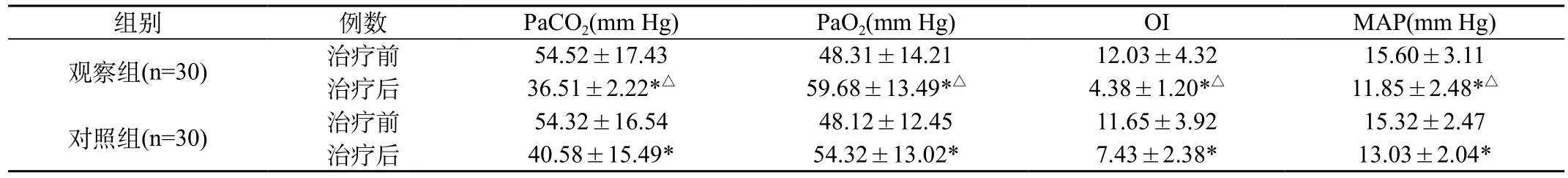
表1 两组患儿治疗前后相关肺功能及氧合功能指标比较
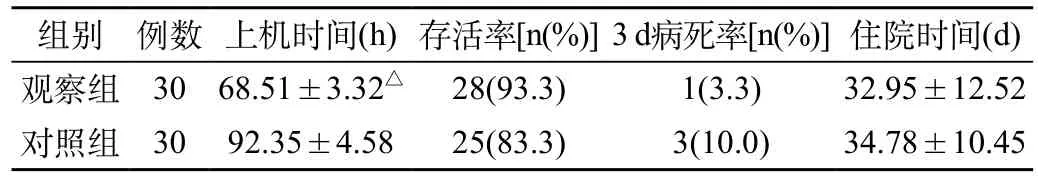
表2 两组患儿预后情况比较
2 结 果
2.1 两组患儿治疗前后相关肺功能及氧合功能指标比较:两组患儿治疗前在PaCO2、PaO2、OI、PaO2/FIO2方面无统计意义(P>0.05)观察组治疗48 h后的PaCO2低于对照组,PaO2大于对照组,OI小于对照组,MAP大于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 两组患儿预后情况比较:观察组的上机时间短于对照组,差异有统计学意义(P<0.05)。两组患儿在存活率、3 d内病死率以及住院时间方面无统计学意义(P>0.05)。见表2。
3 讨 论
新生儿呼吸窘迫综合征多见于早产儿,肺表面活性物质缺乏是其发病原因。经鼻持续正压通气是治疗新生儿呼吸窘迫综合征的重要方法,其能扩张肺泡内的氧弥散面积,增加新生儿的通气与血流比值[3]。但该治疗方法并不能从根本上治疗。肺表面活性物质是由肺泡2型上皮细胞分泌,作用是降低肺泡的表面张力,预防肺萎缩。现多主张采用肺表面活性物质联合经鼻正压通气治疗新生儿呼吸窘迫综合征。本研究结果显示,相对于对照组,采用肺表面活性物质治疗的观察组,在48 h后的PaCO2、PaO2、OI、PaO2/FIO2指标改善好,而且上机时间短,均有统计学意义。肺表面活性物质治疗的方法始于20世纪90年代,肺表面活性物质进入器官后,部分在肺泡发挥作用,其他进入肺组织进行再循环,能够有效稳定肺泡,防止肺泡萎陷,有效改善肺的顺应性[4-5],而且具有给药迅速,起效快等优点。综上所述,肺表面活性物质能够显著改善呼吸窘迫新生儿的肺功能和氧合功能,减少上机时间,值得推广。
[1] 雷东红,闫凡,王利东,等.新生儿呼吸窘迫综合征早期应用肺表面活性物质治疗的观察[J].临床肺科杂志,2013,18(7):1239-1240.
[2] 王承峰,陈光明.肺表面活性物质在新生儿呼吸窘迫综合征治疗中的应用[J].中国妇幼保健,2013,28(10):1602-1604.
[3] 秦素芳,蔡家平,严璃.肺表面活性物质联合鼻塞持续正压通气治疗新生儿呼吸窘迫综合临床观察[J].儿科药学杂志,2012,18 (1):14-16.
[4] 王力伟.PS联合NCPAP治疗新生儿呼吸窘迫综合征疗效观察[J].航空航天医学杂志,2015,26(11):1371-1373.
[5] 谢钦妹.肺泡表面活性物质防治新生儿呼吸窘迫综合征的疗效分析[J].医学信息(下旬刊),2013,26(15):130.
R722.1
B
1671-8194(2017)13-0157-02

