高危型人乳头瘤病毒感染与宫颈癌及癌前病变临床分析
马海霞
(河南省博爱县人民医院病理科 博爱 454450)
高危型人乳头瘤病毒感染与宫颈癌及癌前病变临床分析
马海霞
(河南省博爱县人民医院病理科 博爱 454450)
目的:探究高危型人乳头瘤病毒(HR-HPV)感染与宫颈癌及癌前病变临床表达意义。方法:选取我院2011年4月~2016年4月宫颈癌、宫颈上皮内瘤变(CIN)患者各118例,另选同期宫颈炎患者41例作为对照组,比较宫颈癌组内不同类型HR-HPV感染率及CIN组与对照组HR-HPV载量。结果:鳞癌HR-HPV感染率94.92%(56/59)高于腺癌59.57%(28/47),差异具有统计学意义(P<0.05),腺癌HR-HPV感染率59.57%(28/47)高于其他类型8.33%(1/12),差异具有统计学意义(P<0.05);CINⅠ级HR-HPV载量多于对照组,差异具有统计学意义(P<0.05),CINⅡ级HR-HPV载量多于CINⅠ级,差异具有统计学意义(P<0.05),CINⅢ级HR-HPV载量多于CINⅡ级,差异具有统计学意义(P<0.05)。结论:HR-HPV感染与宫颈癌发生、发展关系密切,其病毒载量多少与癌前病变严重程度成正比。
高危型人乳头瘤病毒感染;宫颈癌;癌前病变
宫颈癌又称子宫颈癌,是指发生于宫颈管及子宫阴道部恶性肿瘤,为女性恶性肿瘤之一,发病率高居女性肿瘤第2位。相关研究发现,人乳头瘤病毒(Human Papilloma Virus,HPV)感染与宫颈癌发生密切相关,我国女性HPV感染率约为10%~15%,且感染者中有0.35%将进一步发展为宫颈癌[1]。HPV分为低危型与高危型,其中高危型人乳头瘤病毒(High-risk Human Papilloma Virus,HR-HPV)持续感染被认为是导致宫颈癌及宫颈上皮内瘤变(Cervical Intraepithelial Neoplasia,CIN)主要原因,据统计宫颈癌中99%为HR-HPV感染所致[2]。本研究选取宫颈癌、CIN患者各118例,并通过设置对照组,旨在探究HR-HPV感染与宫颈癌及癌前病变临床表达意义。现报告如下:
1 资料与方法
1.1 一般资料选取我院2011年4月~2016年4月宫颈癌、CIN患者各118例,宫颈癌患者年龄21~62岁,平均年龄(42.26±4.63)岁,其中鳞癌59例,腺癌47例,腺鳞癌2例,透明细胞4癌,肾管样4癌,浆液性癌2例;CIN患者年龄23~61岁,平均年龄(42.37±4.79)岁,其中CINⅠ级42例,CINⅡ级29例,CINⅢ级47例;另选同期宫颈炎患者41例作为对照组,年龄22~63岁,平均年龄(43.04±4.58)岁。各组基线资料比较差异无统计学意义(P>0.05)。
1.2 方法应用HPV取样刷采集各组DNA样本,于患者宫颈外口置入取样刷并以顺时针或逆时针方向转动5周(时间持续10 s),取出后置于保存液内并送检,比较宫颈癌组内不同类型HR-HPV感染率及CIN组与对照组HR-HPV载量。
1.3 统计学分析通过SPSS21.0统计软件分析数据,计数资料以例(%)表示,行χ2检验,计量资料以(±s)表示,行t检验,P<0.05表示差异有统计学意义。
2 结果
2.1 比较宫颈癌组内不同类型HR-HPV感染率鳞癌HR-HPV感染率94.92%(56/59)高于腺癌59.57%(28/47),差异具有统计学意义(χ2=19.866,P<0.05),腺癌HR-HPV感染率59.57%(28/47)高于其他类型8.33%(1/12),差异具有统计学意义(χ2=10.043,P<0.05)。
2.2 比较CIN组与对照组HR-HPV载量CINⅠ级HR-HPV载量多于对照组,差异具有统计学意义(P<0.05),CINⅡ级HR-HPV载量多于CINⅠ级,差异具有统计学意义(P<0.05),CINⅢ级HR-HPV载量多于CINⅡ级,差异具有统计学意义(P<0.05)。见表1。
表1 比较CIN组与对照组HR-HPV载量(pg/ml,±s)
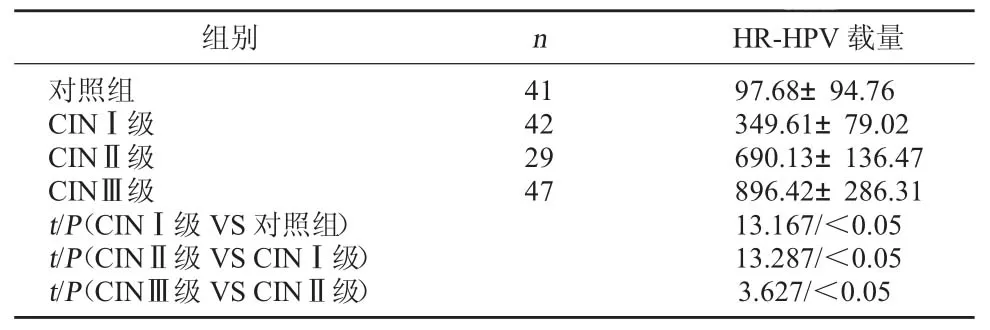
表1 比较CIN组与对照组HR-HPV载量(pg/ml,±s)
3 讨论
HR-HPV感染能促使宫颈由慢性宫颈炎状态逐渐发展为CINⅠ级甚至更高级别,其持续感染又可推动宫颈上皮类瘤样变进展为原位癌或浸润癌,而宫颈癌通常因宫颈上皮不典型增生及类瘤样变所致。因此HR-HPV检测可作为判定宫颈癌及癌前病变重要方法。
麻全慧等[3]研究指出,宫颈癌多由HR-HPV16、HR-HPV18致病,感染以上2型HR-HPV女性发生宫颈癌癌前病变概率远高于感染其他类型,若能于宫颈癌变前及早检测HR-HPV且予以相应干预措施,可显著降低宫颈癌发生率。吕倩灵等[4]研究中,宫颈癌癌前病变患者HR-HPV感染率高达70.34%,其中HR-HPV16与HR-HPV18感染率分别为30.81%与21.62%,且CINⅠ级、Ⅱ级、Ⅲ级患者HR-HPV阳性率均高于慢性宫颈炎患者。本研究结果显示,CINⅠ级HR-HPV载量多于对照组,CINⅡ级HR-HPV载量多于CINⅠ级,CINⅢ级HR-HPV载量多于CINⅡ级(P<0.05),结果充分说明HR-HPV感染与宫颈癌发生、发展关系密切,其病毒载量多少与癌前病变严重程度成正比,及早检测HR-HPV并予以有效阻断,对预防及控制宫颈癌癌前病变均具有重要临床意义。另从本研究结果可知,鳞癌HR-HPV感染率高于腺癌,腺癌HR-HPV感染率高于其他类型(P<0.05),结果充分表明不同类型宫颈癌患者HR-HPV感染率差异明显,HR-HPV感染好发于柱状上皮与鳞状上皮交汇处。分析原因在于:HR-HPV复制与鳞状上皮细胞基因表达密切相关,HR-HPV抗原较少通过基底层表达而是通过成熟鳞状上皮表达,由于HR-HPV抗原具备呈递阻碍能力,致使鳞状上皮细胞发生易感性与持续性感染[5]。综上所述,HR-HPV感染与宫颈癌发生、发展关系密切,其病毒载量多少与癌前病变严重程度成正比,及早检测HR-HPV并予以有效阻断,对预防及控制宫颈癌癌前病变均具有重要临床意义。
[1]陈园园,王英红.人乳头瘤病毒亚型与宫颈癌及癌前病变发生及预后的相关性研究[J].中国妇幼保健,2014,29(9):1336-1341
[2]牛庆玲,卢爱妮.高危型人乳头瘤病毒负荷量与早期宫颈癌预后的关系[J].广东医学,2014,35(2):243-245
[3]麻全慧,王志国,陈娟,等.Cobas4800高危型人乳头瘤病毒分型检测对宫颈癌筛查的价值[J].江苏医药,2014,40(4):422-425
[4]吕倩灵,张玲,林伟平.高危型人乳头状瘤病毒及病毒载量对宫颈癌癌前病变的相关性分析[J].中华医院感染学杂志,2014,24(4):804-805
[5]梁洁琼,赵敏.高危型人乳头瘤病毒整合态与宫颈上皮内瘤变及宫颈癌关系的探讨[J].中国药物与临床,2014,14(4):431-433
R737.33
B
10.13638/j.issn.1671-4040.2017.02.053
2017-01-05)

