岩斜区脑膜瘤的显微外科手术治疗及预后影响因素分析
路顺利 夏国庆 薛淑洁 冯庆威 田军明
岩斜区脑膜瘤的显微外科手术治疗及预后影响因素分析
路顺利 夏国庆 薛淑洁 冯庆威 田军明
目的 探讨显微外科手术对岩斜区脑膜瘤的疗效及预后影响因素。方法 选取86例岩斜区脑膜瘤患者,均给予显微外科手术治疗。观察并记录患者治疗后手术切除程度、术前术后NIHSS评分,随访期间并发症情况以及影响预后的危险因素,评估显微外科手术对岩斜区脑膜瘤的疗效。结果 术后MRI复查证实全切除患者52例,占60.5%;部分切除患者34例,占39.5%。死亡3例,死亡率3.5%。术前患者NIHSS评分(23.8±4.6)分,术后患者NIHSS评分为(16.7±3.8)分,术后患者NIHSS评分明显降低(P<0.05)。随访期间,86例患者中有2例患者出现新的神经功能障碍;1例肢体功能障碍;2例癫痫;2例脑积水。经单因素分析发现年龄、术前生存质量、肿瘤类型、质地、肿瘤是否包裹神经血管、脑干水肿均是影响预后的危险因素。结论 显微外科手术是治疗岩斜区脑膜瘤的首要方法,手术操作过程中注重操作技巧,可降低手术风险,减少术后并发症。影响手术预后的因素较多,故手术治疗应根据患者基本情况制定个体化治疗方案。
岩斜区脑膜瘤;显微外科手术;预后;全切除
(ThePracticalJournalofCancer,2017,32:856~858)
脑膜瘤占原发颅内肿瘤的20%,为良性肿瘤,位于脑部深部,手术治疗困难,一直是神经外科手术的难点之一[1]。随着显微外科手术不断进步,岩斜区脑膜瘤手术预后逐年改善,手术死亡率下降[2]。合理的手术入路方式、准确的肿瘤切除程度不但能降低术后脑膜瘤复发率,还能减少术后并发症的发生。为了探究显微外科手术的治疗效果及脑膜瘤患者预后的影响因素,回顾性分析了86例来我院进行治疗的岩斜区脑膜瘤患者的临床资料,现报告如下。
1 资料与方法
1.1 病例资料
选取86例岩斜区脑膜瘤患者,年限:2007年2月至2016年1月,其中,男性41例,女性45例,平均(46.8±10.3)岁,病程(27.3±6.5)个月,术前KPS评分(karnofsky performance scale,KPS评分)42~98分,平均(58.4±9.6)分;其中头痛头晕患者45例,颅神经障碍患者24例,肢体力弱或偏瘫者17例;术前所有患者均经头部MRI平扫联合增强检查,确诊为岩斜区脑膜瘤,肿瘤直径平均(42.4±9.2) mm。术后72 h内增强MRI复查肿瘤切除情况。
1.2 手术方法
所有患者均行显微外科手术治疗,根据肿瘤大小、肿瘤侵犯区域选择手术入路,其中经岩骨乙状窦前入路61例,颞下经小脑入路9例,枕下乙状窦后入路5例,额颞经中颅窝底入路8例,乙状窦前幕上下联合入路3例。
1.3 观察指标
(1)手术结果:手术切除程度;根据美国国立卫生院神经功能缺损评分标准(NIHSS),评估术前术后患者神经功能缺损情况,随访期间并发症情况;(2)影响预后的因素:采用KPS评分评估术前术后患者功能状态,满分为100分,得分越高说明患者身体、精神及行为越正常,以KPS评分≥80分为预后良好;观察年龄、性别、术前生存质量、肿瘤大小、质地、肿瘤类型、肿瘤是否包裹神经血管、脑干水肿对手术预后的影响。
1.4 统计方法
所有数据采用SPSS 17.0软件进行分析,将调查统计的内容作为变量,计数资料以%表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 手术结果
本组86例患者均经显微外科手术治疗,术后随访6~24个月,术后MRI复查证实全切除患者52例,占60.5%;部分切除患者34例,占39.5%。死亡3例,其中1例患者死亡原因为并发冠心病。术前患者NIHSS评分(23.8±4.6)分,术后患者NIHSS评分为(16.7±3.8)分,术后患者NIHSS评分明显降低(P<0.05)。随访期间,86例患者中有2例患者出现新的神经功能障碍,给予神经营养药物治疗;1例出现肢体功能障碍,采用针刺法配合手法按摩治疗;2例癫痫,给予抗癫痫药物予以控制;2例脑积水,采用脑室-腹腔分流术治疗。
2.2 预后生存质量及其影响因素
患者年龄、术前生存质量、肿瘤类型、质地、肿瘤是否包裹神经血管、脑干水肿均是影响预后生存质量的危险因素。年龄<60岁的患者,术后KPS评分更容易超过80分(P<0.05);术前KPS评分≥80分的患者,绝大多数患者术后KPS评分仍保持在这一水平(P<0.05)。岩斜型、岩斜蝶型患者,术后KPS评分更容易超过80分(P<0.05);术前肿瘤未包裹周围神经血管的患者,经手术治疗KPS评分≥80分的居多(P<0.05);脑干无水肿的脑膜瘤患者,经手术治疗后KPS评分≥80分的居多(P<0.05)。见表1。
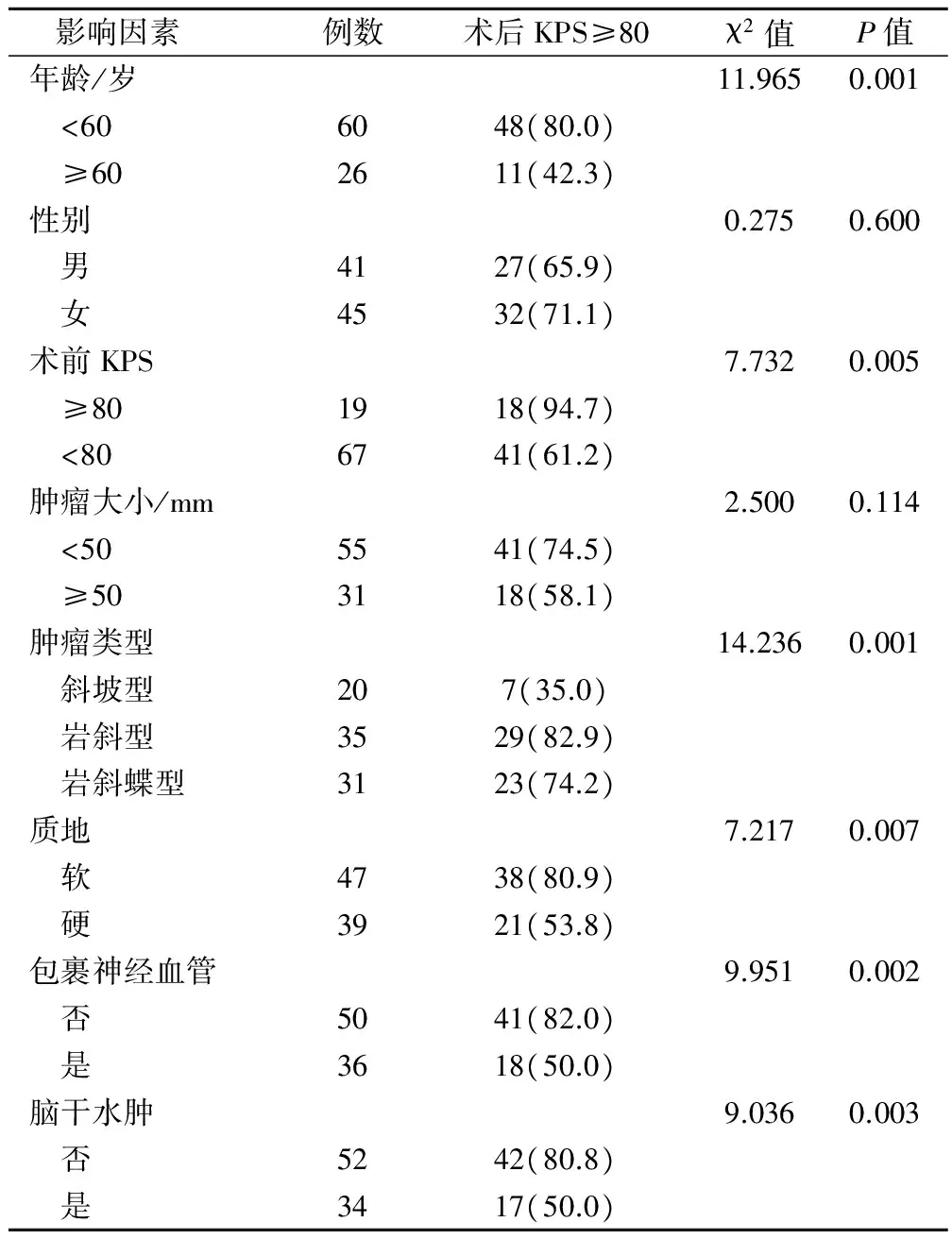
表1 预后生存质量的单因素分析结果(例,%)
3 讨论
岩斜区脑膜瘤是岩斜区常见肿瘤,一般病程较长,起源于斜坡的上2/3、在岩骨和斜坡连接处的内侧到三叉神经半月节区域的肿瘤。早期发病较为隐匿,待肿瘤长至较大体积时才表现出临床症状,并且肿瘤常位于脑部深部区域,周围有基底动脉、脑干等重要结构,容易压迫周围神经血管[3]。故显微外科手术除了要彻底切除肿瘤,还要保护周围重要血管神经,加大了手术难度[4]。
随着显微外科技术的不断发展,神经外科手术理念、手术策略、手术管理均发生了巨大的变化,提高了神经外科手术的成功率[5]。然而岩斜区脑膜瘤治疗对于神经外科医师仍然是较为棘手的难题,主要原因如下:①手术入路较多,需根据肿瘤大小、肿瘤侵犯区域选择手术入路;②需根据实际情况考虑肿瘤切除程度,如基底动脉及分支是否被肿瘤包裹;③尽管岩斜区脑膜瘤为良性肿瘤,但不适宜的手术切除将导致预后不良和较高的致残率;④手术操作需要术者具备丰富的操作经验[6]。
岩斜区脑膜瘤手术操作应注重操作技巧,可降低手术风险,减少术后并发症,改善预后。术中需注意事项如下:①肿瘤分离前,如果脑组织压力很高,不要盲目牵拉,应先行脑室穿刺,放出脑池内脑脊液以降低颅内压后,再行脑组织牵拉,牵拉时动作要轻柔;②为了使手术视野更加清晰,在处理较大肿瘤时,应边处理肿瘤基底边切除肿瘤并吸除脑脊液,使脑组织自然回缩;③肿瘤切除时,应先做包膜内处理,缩小肿瘤体积,获得充分空间后再行肿瘤基底部处理,切断供血动脉,最后行肿瘤包膜处理;④脑膜瘤可能会包绕重要的神经组织,故术前应熟悉岩斜区的生理解剖关系,避免损伤重要的脑血管神经[7-8]。
本研究中,术前患者NIHSS评分(23.8±4.6)分,术后患者NIHSS评分为(16.7±3.8)分,术后患者NIHSS评分明显降低(P<0.05)。说明显微外科手术可以较好地改善患者神经功能缺损情况。采用KPS评分评估患者预后情况,年龄<60岁的患者,术后KPS评分更容易超过80分(P<0.05),与患者年龄偏小、身体恢复机能较好有关。术前KPS评分≥80分的患者,绝大多数患者术后KPS评分仍保持在这一水平(P<0.05)。这类患者本身脑膜瘤的症状表现不明显,肿瘤体积偏小,故手术较容易进行,不会对身体机能造成较大影响。岩斜型、岩斜蝶型患者手术切除效果较好与位于该部位的肿瘤暴露程度较好、手术视野清晰有关。对于未包裹周围神经血管的肿瘤可以采取全切除手术方式,但对于肿瘤与重要神经、血管紧密粘连者和在肿瘤与脑干间难以形成理想界面者,宁可保留些许肿瘤组织,也不采用全切除方式,以免引起术后严重的并发症或神经功能缺损。脑干水肿也会影响显微外科手术的肿瘤切除程度,故脑干无水肿的脑膜瘤患者,经手术治疗后KPS评分≥80分的居多(P<0.05)。
综上所述,显微外科手术是治疗岩斜区脑膜瘤的首要方法,手术操作过程中需注重操作技巧,可降低手术风险,减少术后并发症。影响手术预后的因素较多,故手术治疗应根据患者基本情况制定个体化治疗方案。
[1] 赵子进,袁贤瑞,邹华元,等.显微手术切除岩斜坡区脑膜瘤预后相关因素分析〔J〕.中华外科杂志,2014,52(7):508-513.
[2] Nanda A,Javalkar V,Banerjee AD.Petroclival meningiomas:study on outcomes,complications and recurrence rates〔J〕.J Neurosurg,2011,114(5):1268-1277.
[3] Starke R,Kano H,Ding D,et al.Stereotactic radiosurgery of petroclival meningiomas:a multicenter study〔J〕.J Neurooncol,2014,119(1):169-176.
[4] 鲁军体,张 力,黄宽明,等.岩斜区脑膜瘤的显微手术治疗及预后相关因素研究〔J〕.实用癌症杂志,2014,29(2):230-232.
[5] 单 明.岩斜区脑膜瘤手术治疗进展〔J〕.中国临床神经外科杂志,2012,17(12):764-767.
[6] Almefty R,Dunn IF,Pravdenkova S,et al.True petroclival meningiomas:results of surgical management〔J〕.J Neurosurg,2014,120(1):40-51.
[7] Beniwal M,Bhat DI,Rao N,et al.Surgical management of petroclival meningiomas:Factors affecting early post-operative outcome〔J〕.Br J Neurosurg,2015,29(4):559-564.
[8] 魏 攀,张跃康,庄进学,等.岩斜区脑膜瘤术后预后相关因素分析〔J〕.华西医学,2012,27(7):997-1000.
(编辑:甘 艳)
Efficacy of Microsurgery in the Treatment of 86 Cases with Petroclival Meningiomas and Prognostic Factors
LUShunli,XIAGuoqing,XUEShujie,etal.
JiaozuoMacunDistrictPeople’sHospital,Jiaozuo,454000
Objective To discuss the efficacy of microsurgery in the treatment of 86 cases with petroclival meningiomas and prognostic factors.Methods 86 patients with petroclival meningiomas were selected,they were given microsurgery.The efficacy of microsurgery in the treatment of 86 cases with petroclival meningioma was evaluated by the degree of surgical resection,preoperative and postoperative NIHSS score,complications during follow-up and risk factors affecting the prognosis.Results There were 52 cases with total resection(60.5%).There were 34 cases with partial resection(39.5%).3 cases died and mortality rate was 3.5%.1 patients died of coronary heart disease.The preoperative NIHSS score was (23.8±4.6)points.The postoperative NIHSS score was (16.7±3.8)points.During follow-up,2 cases showed new neurological deficits.1 cases showed limb dysfunction.2 cases showed epilepsy and 2 cases showed hydrocephalus.Analyzing the risk factors affecting prognosis,it could be known that the age,quality of life,tumor type,texture,encapsulated nerve blood vessel and brain stem edema were the risk factors.Conclusion The microsurgery is the primary method to treat petroclival meningiomas.The operative technique should be paid attention in order to reduce the risk of operation and postoperative complications.There are many factors affecting prognosis of surgery.Therefore,the individualized treatment should be based on the basic situation of patients.
Petroclival meningiomas;Microsurgery;Prognosis;Total resection
454000 河南省焦作市马村区人民医院(路顺利,薛淑洁,冯庆威,田军明);454100 河南省焦作市第二人民医院(夏国庆)
夏国庆
10.3969/j.issn.1001-5930.2017.05.050
R739.45
A
1001-5930(2017)05-0856-03
2016-11-04
2017-03-23)

