脑梗死出血性转化的多层螺旋CT表现及相关危险因素分析*
河南省鹤壁市人民医院CT室(河南 鹤壁 458000)
张国胜
脑梗死出血性转化的多层螺旋CT表现及相关危险因素分析*
河南省鹤壁市人民医院CT室(河南 鹤壁 458000)
张国胜
目的分析脑梗死出血性转化的多层螺旋CT表现及相关危险因素。方法选取2013年1月至2014年11月我院收治的脑梗死患者80例为研究对象,发病1-2d均行头颅CT平扫,发生出血性转化者纳入研究组(n=40),未发生出血性转化者纳入对照组(n=40),观察脑梗死出血性转化的多层螺旋CT检查结果、分型、表现,评价多层螺旋CT及增强CT扫描对其诊断灵敏度、特异度及准确度,采用单因素分析和多因素Logistic回归分析脑梗死出血性转化的相关危险因素。结果增强CT扫描显示HT为大片低密度灶内的点状、斑块状、条状、团状、散在不规则状高密度灶,密度不均匀,边缘不甚清晰,分为边缘型、中心型、混合型三种类型;增强CT诊断HT的灵敏度71.43%、准确度72.50%明显高于多层螺旋CT 54.29%、50.00%(P<0.05),但特异度80.00%、20.00%比较无显著差异(P>0.05);单因素分析显示研究组年龄大于60岁比例高于对照组,观察组SBP、DBP、血糖、NIHSS评分较对照组高,差异有统计学意义(P<0.050);多因素Logistic回归分析结果显示脑梗死面积、血糖水平、NIHSS评分、CT低密度改变是导致脑梗死发生出血性转化的独立危险因素。结论增强CT扫描可提高对脑梗死出血性转化的诊断效能,此外脑梗死面积、血糖水平、NIHSS评分、CT低密度改变等是其独立危险因素,临床应予以重视。
脑梗死;出血性转化;多层螺旋CT;危险因素
脑梗死为脑部最常见脑血管疾病,随我国人口老龄化加速,其发病率呈逐年升高趋势,已达脑血管疾病的75%,国外有研究报道随年龄增长,越来越多的传统危险因素(高血压、糖尿病等)与脑梗死患者的长期死亡率有关[1-2]。脑梗死后出血性转化(HT)为急性脑梗死后发生的脑内出血,主要由自发性出血、抗凝、降纤、溶栓等药物治疗引起,多表现为无症状,但严重者可恶化病情,甚至死亡,因此提高脑梗死出血性转化诊断水平,分析其发病影响因素是临床研究主要内容[3-4]。HT的临床诊断主要依赖于影像学,有研究建议使用空间分辨率高、信噪比高及三方向均施加流动补偿的磁敏感加权成像检测腔隙性脑梗塞患者中脑微出血,但其特异性不强,而颅脑CT是目前诊断脑部疾病的主要手段,因禁忌症少、扫描速度快、运动伪影少、价格低廉等优势而较MRI更广泛应用,同时通过增强CT扫描有助于大面积脑梗死出血性转化的早期诊断,因此是诊断HT的主要方法[5]。本文选取我院收治的脑梗死患者80例为研究对象,分析脑梗死出血性转化的相关危险因素及其多层螺旋CT表现,现报告如下。
1 资料与方法
1.1 一般资料选取2013年1月至2014年11月我院收治的脑梗死患者80例为研究对象,均符合2010年《中国急性缺血性脑卒中诊治指南》[6]中脑梗死诊断标准,发病1~2d均行头颅CT平扫,发现出血性转化,表现为:恶心、呕吐、头痛、失语偏瘫及意识障碍等,部分伴头痛加剧、局限性抽搐等。所有患者均知情同意本研究并签署知情同意书。排除标准:(1)合并严重凝血功能障碍或血液系统疾病史者;(2)发病前已存因其他病因存在严重神经功能缺损者;(3)存在出血倾向或发病后未及时行CT检查者。发生出血性转化者纳入研究组,其中男23例,女17例;年龄29~60岁,平均(45.10±1.98)岁,未发生出血性化者纳入对照组,其中22例,女18例;年龄30~59岁,平均(45.09±1.99)岁,两组一般资料比较无显著差异(P>0.05),具有可比性。
1.2 方法对脑梗死患者给予脑血管治疗指南所制定的常规检查及治疗干预,入院后均行急诊头部CT扫描,发病后1~2d内进行头CT平扫与增强CT扫描检查,于增强CT扫描检查后1周再次进行头部CT平扫检查,观察增强CT造影剂外漏与脑出血转化的相关性,CT扫描参数:采用西门子公司提供的双源CT扫描仪进行扫描,层厚:6mm,间隔:6mm,管电压:120kv,管电流:35mA,连续向上进行轴位序列扫描。对确诊发生出血性转化的研究组,立即停用溶栓药物、抗凝药物、抗血小板药物及扩血管药物,全程监护其血压与血糖,适度脱水以降颅压,给予脑细胞保护剂、抗自由基等药物及吸氧治疗。
1.3 观察指标(1)观察脑梗死出血性转化的多层螺旋CT检查结果、分型、表现;(2)根据临床病理结果,评价多层螺旋CT及增强CT扫描诊断脑梗死出血性转化的灵敏度、特异度及准确度;(3)采用单因素分析和多因素Logistic回归分析脑梗死出血性转化的相关危险因素。
1.4 统计学方法采用SPSS19.0软件处理数据,计数资料以%表示,采取χ2检验,计量资料以(χ-±s)表示,行t检验,单因素分析采用χ2检验,多因素分析采用Logistic回归分析,P<0.05为差异有统计学意义。
2 结 果
2.1 脑梗死出血性转化的多层螺旋表现CT增强CT扫描显示HT为大片低密度灶内的点状、斑块状、条状、团状、散在不规则状高密度灶,密度不均匀,边缘不甚清晰(图1-2);当在原有低密度梗死灶内发现各种形态高密度出血灶可助于确诊(图3),当发现肿块样出血脑梗死病灶即可确诊(图4-5)。根据CT表现将脑梗死出血性转化分为边缘型,为梗死边缘可见密度出血灶;中心型,片状高密度出血灶位于低密度梗死中心;混合型,梗死边缘与中心见斑片状出血。
2.2 多层螺旋CT及增强CT扫描诊断HT的效能分析病理结果证实脑梗死出血性转化阳性70例,阴性10例;多层螺旋CT诊断HT结果:阳性46例,阴性34例,增强CT诊断HT结果:阳性52例,阴性28例,增强CT诊断HT的灵敏度、准确度明显高于多层螺旋CT(P<0.05),而特异度比较无统计学意义(P>0.05),见表1。
2.3 脑梗死出血性转化的相关因素分析单因素分析显示研究组中年龄≥60岁比例、SBP、DBP、血糖、NIHSS评分较对照组高(P<0.05),而性别比例比较无显著差异(P>0.05),见表2。
2.4 脑梗死出血性转化的多因素Logistic回归分析多因素Logistic回归分析结果显示脑梗死面积、血糖水平、NIHSS评分、CT低密度改变是导致脑梗死发生出血性转化的独立危险因素,见表3。
3 讨 论
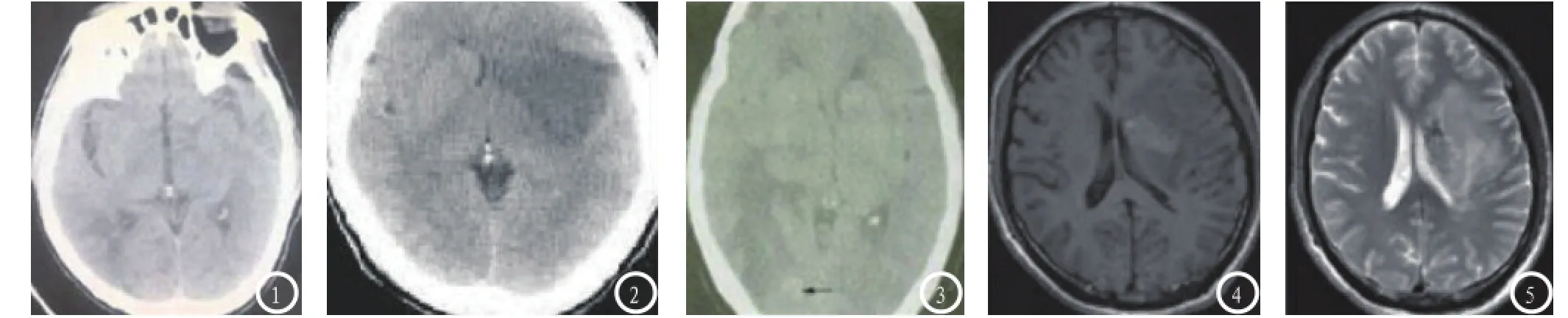
图1 示右侧颞叶片状低密度影中可见点片状散在高密度灶,边缘模糊;图2 示梗死灶内密度略不均匀;图3 示CT平扫右侧枕叶有高密度出血灶(箭头所示);图4-5:增强扫描显示肿块样出血脑梗死病灶在左额叶及基底神经节,后确诊。
HT为脑梗死(CI)期间由于缺血区血管重新恢复血流灌注,导致的梗死区域发生继发性出血现象,尽管CI治疗水平不断提高、治疗时间窗有所延长,但其致残率与病死率仍居高不下,国外有研究报道患者神经状态与梗塞大小在脑梗死出血性转化早期及晚期死亡率中起着重要作用,而血肿实质是预测早期与晚期死亡率的独立危险因素,目前对于脑梗塞,溶栓及抗凝是其有效治疗手段,溶栓治疗主要采用静脉注射重组织型纤溶酶原激活剂促进血栓溶解及闭塞血管再通,从而恢复脑组织血液供应,但溶栓及抗凝治疗会加大患者HT发生率,加重脑损伤,因此脑梗死患者在溶栓治疗同时,不仅需要密切观察其各项生命体征,同时也需要加强对颅脑影像学的检测[7-9]。颅脑影像学检查是早期诊断发现出血性脑梗死的主要手段,国外有研究采用单光子发射计算机断层成像术(SPECT)/CT显像评价右侧大脑中动脉闭塞情况,随影像学技术发展,高分辨率螺旋CT在国内应用亦逐步普及,多层螺旋CT仍是HT诊断的基本工具,只要在原有低密度梗死灶内CT检查发现各种形态的高密度出血灶即可确诊,同时针对不同出血类型进行对症治疗,对改善患者预后有重要意义,因此多层螺旋CT是HT早期诊断的重要手段[10-11]。
李军等[12]的研究结果显示,对大面积脑梗死患者行早期增强CT扫描预测出血性转化准确率较高(71.43%),有助于及时调整治疗方案,改善疾病预后,21例大面积脑梗死后出血性转化患者中边缘型7例,中心型5例,混合型9例,分别占33.3%、23.8%、42.9%,李丽[13]分析了脑梗死静脉溶栓治疗后出血性转化及其预后的危险因素,结果显示溶栓前年龄、舒张压、血糖水平、神经功能缺损程度、CT低密度改变等是HT的独立危险因素,其中基线血糖水平、神经功能缺损程度与溶栓时间窗影响了患者预后,本研究结果显示,增强CT扫描时,HT表现为大片低密度灶内的点状、斑块状、条状、团状、散在不规则状高密度灶,密度不均匀,边缘不甚清晰,主要分为边缘型、中心型、混合型,增强CT扫描对HT的诊断灵敏度、准确度高于多层螺旋CT,且研究组年龄≥60岁比例、SBP、DBP、血糖、NIHSS评分较对照组高,脑梗死面积、血糖水平、NIHSS评分、CT低密度改变是导致HT的独立危险因素,这与上述研究结果相似,因此脑梗死后不仅需要密切观察其各项生命体征,同时也需要加强对颅脑的影像学诊断,一旦发现危险因素,应及时采取对症治疗及预防出血措施。
综上,脑梗死出血性转化的多层螺旋CT表现为不规则状高密度灶,密度不均匀,边缘不甚清晰,分为边缘型、中心型、混合型,而脑梗死面积、血糖水平、NIHSS评分、CT低密度改变是其独立危险因素,临床应予以重视。
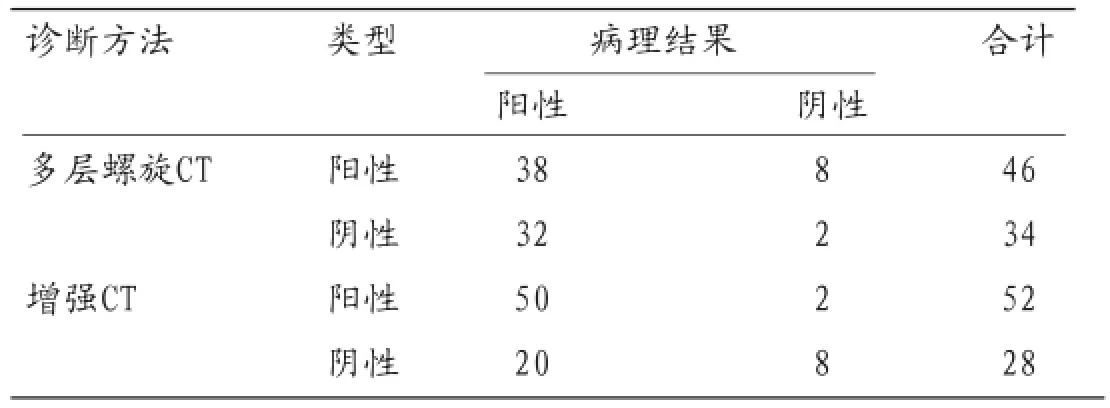
表1 多层螺旋CT及增强CT扫描诊断HT的效能分析
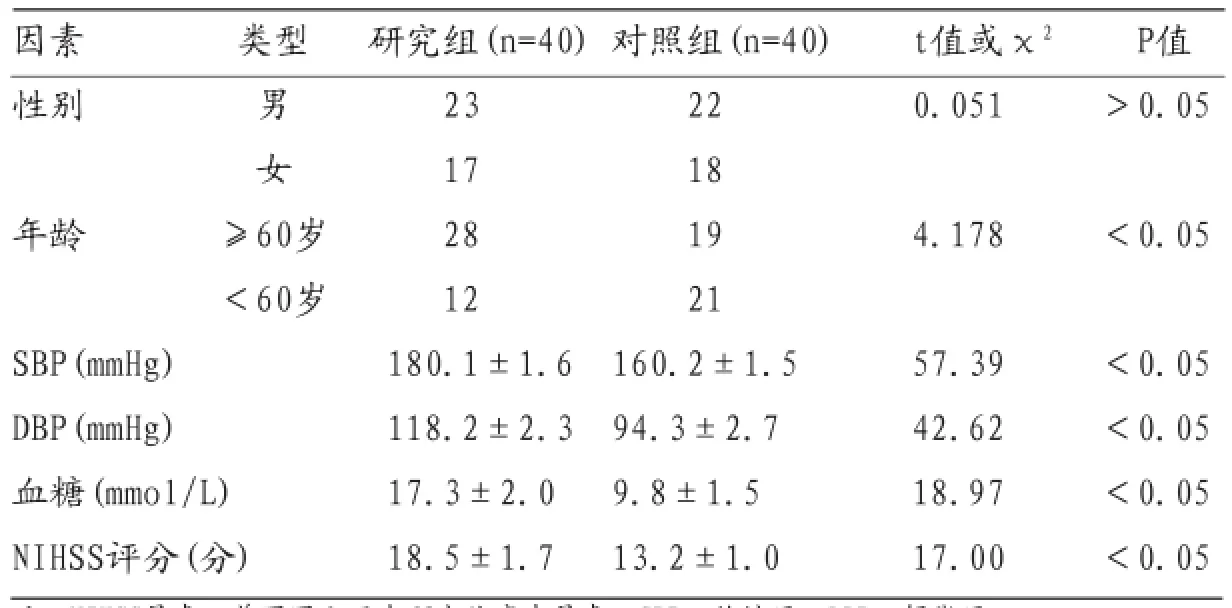
表2 脑梗死出血性转化的相关因素分析
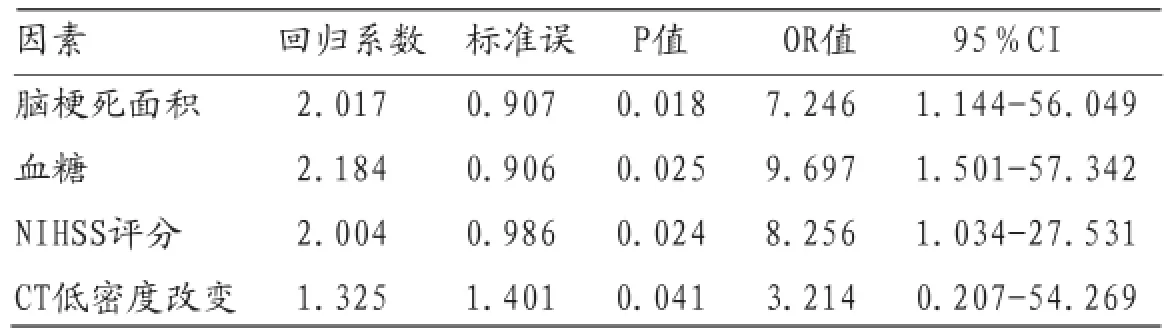
表3 脑梗死出血性转化的多因素Logistic回归分析
[1]潘林华,朱成芳,徐玉萍,等.磁敏感加权成像在大面积脑梗死出血性转化中的临床应用价值[J].山东医药,2013,53(4):49-51.
[2]Gjerde G,Naess H.Risk factor burden predicts long - term mortality after cerebral infarction[J].Acta NeurologicaScandinavica,2014,129(3):173-177.
[3]田洪,刘磊,郝磊,等.急性脑梗死后出血性转化48例临床特点分析[J].重庆医学,2015,44(2):183-185.
[4]蒋海飞,黄进,黄平,等.急性脑梗死降纤治疗出血性转化的危险因素分析[J].中华神经医学杂志,2016,15(1):11-14.
[5]谢启约,耿俊山,谢佳固,等.增强CT扫描对大面积脑梗死后出血性转化的预测价值分析[J].中国CT和MRI杂志,2015,13(4):8-10,23.
[6]中华医学会神经病学分会脑血管病学组急性缺血性脑卒中诊治指南撰写组.中国急性缺血性脑卒中诊治指南2010[J].中国临床医生,2011,39(3):67-73.
[7]王楚铭.CT、MRI在出血性脑梗死的诊断价值比较分析[J].中国CT和MRI杂志,2016,14(8):99-101.
[8]D'Amelio M,Terruso V,Famoso G,et al.Early and late mortality of spontaneous hemorrhagic transformation of ischemic stroke[J].Journal of stroke and cerebrovascular d i s e a s e s:T h e o f f i c i a l journal of National Stroke Association,2014,23(4):649-654.
[9]杨润华,范赟芝,张龙海,等.急性脑梗死患者静脉溶栓治疗后出血性转化的影响因素研究[J].实用心脑肺血管病杂志,2015,23(12):16-19.
[10]Guo J,Hu S,Wang H, et a l.C e r e b r a l i n f a r c t i o n o n 9 9 m T c-M D P S P E C T/C T imaging[J].Clinical nuclear medicine,2013,38(11):925-927.
[11]范建东,余巨明,邵阳,等.出血性脑梗死的影像学诊断研究进展[J].中华临床医师杂志(电子版),2013,(8):3552-3554.
[12]李军,吴春华,邵纪满,等.早期增强CT扫描对大面积脑梗死后出血性转化的诊断分析[J].现代诊断与治疗,2015,26(24):5615-5616.
[13]李丽.脑梗死静脉溶栓治疗后出血性转化及其预后的危险因素分析[J].中西医结合心脑血管病杂志,2015,13(6):837-839.
(本文编辑:张嘉瑜)
Analysis on Multi Slice Spiral CT Features and Related Risk Factors of Hemorrhagic Transformation after Cerebral Infarction*
ZHANG Guo-sheng. CT Room, Hebi City People's Hospital, Hebi 458000, Henan Province, China
ObjectiveTo analyze multi slice spiral CT features and related risk factors of hemorrhagic transformation after cerebral infarction.Methods80 patients with cerebral infarction treated in our hospital from January 2013 to November 2014 were selected as the research objects, patients underwent brain CT scan on onset 1-2d, patients with hemorrhagic transformation were included in study group (n=40), patients without hemorrhagic transformation were included in the control group (n=40), multi slice spiral CT inspection results of hemorrhagic transformation after cerebral infarction, classification and performance were observed, diagnostic sensitivity, specificity and accuracy of multi slice spiral CT and enhanced CT scanning were estimated, related risk factors of hemorrhagic transformation after cerebral infarction were single factor analyzed and multiple factor Logistic regression analyzed.ResultsEnhanced CT scan showed HT were large low density range punctiform, en plaque, strip, lumpy, scattered irregular shape high density range with uneven density, edge was not very clear, which were divided into peripheral type, central type, mixed type; sensitivity of enhanced CT in the diagnosis of HT 71.43%, accuracy 72.50% were significantly higher than multi slice spiral CT (54.29%, 50.00%) (P<0.05), but there was no significant difference in specificity (80.00%, 20.00%) (P>0.05), single factor analysis showed that proportion of patients older than 60 years old in study group was significantly higher than control group, SBP, DBP, blood sugar, NIHSS scores in observation group were significantly higher than control group (P<0.05); multiple factor Logistic regression analysis showed that area of cerebral infarction, blood sugar level, NIHSS scores, CT low density change were independent risk factors of occurrence of hemorrhagic transformation after cerebral infarction.ConclusionEnhanced CT scan can improve diagnostic efficacy to hemorrhagic transformation after cerebral infarction, blood sugar level, NIHSS scores, CT low density change are independent risk factors, it should be paid attention.
Cerebral Infarction; Hemorrhagic Transformation; Multi Slice Spiral CT; Risk Factors
R743
A
国家自然科学基金项目(30472214):
10.3969/j.issn.1672-5131.2017.05.007
2017-03-31
张国胜

