血管通路压力监测与分析在预测血液透析患者动静脉内瘘狭窄中的应用研究
卢艳艳,林如雅,范倩倩,厉雅,吴秀成,吴清洁
(浙江省温州市中心医院,浙江温州325000)
血管通路压力监测与分析在预测血液透析患者动静脉内瘘狭窄中的应用研究
卢艳艳,林如雅,范倩倩,厉雅,吴秀成,吴清洁
(浙江省温州市中心医院,浙江温州325000)
目的探讨血管通路压力监测与分析在预测血液透析患者动静脉内瘘狭窄中的应用价值。方法将110例血液透析患者随机分为观察组54例和对照组56例,对照组予动静脉内瘘常规护理,观察组在对照组的基础上实施通路压力监测与分析。观察两组动静脉内瘘狭窄的早期发现率。结果早期发现通路压力异常观察组11例,对照组3例,观察组早期发现通路压力异常率高于对照组(P<0.05);早期诊断内瘘狭窄观察组9例、对照组1例,观察组早期内瘘狭窄诊断率高于对照组(P<0.05);内瘘失功对照组8例、观察组2例,对照组内瘘失功率高于观察组。结论血管通路压力监测与分析能提高内瘘狭窄的早期发现率。
血液透析;动静脉内瘘;血管通路;压力监测;分析
动静脉内瘘(arteriovenous fistula,AVF)是目前血液透析首选的血管通路[1]。随着患者透析龄的延长、人口老龄化以及糖尿病、高血压、周围血管疾病的发病率逐年增加,动静脉内瘘的建立愈加困难,其相关并发症也越来越多[2-3]。血管狭窄和血栓形成是血液透析患者血管通路最常见的并发症。血栓的形成绝大多数继发于血管狭窄。因此,在通路建立以后对AVF进行监测,以早期发现异常,预防性地处理血管狭窄将可能降低血栓形成的发生率,对延长内瘘使用寿命具有重要的临床意义。为探索压力监测对内瘘狭窄早期筛查的应用价值,2013年8月至2015年7月,本院血透室对使用AVF透析的患者进行血管通路压力监测与分析,效果较好,现报告如下。
1 对象与方法
1.1 对象选择本科室使用自体动静脉内瘘透析的患者110例,每周透析2~3次,每次4 h,透析时泵流量是200~300 ml/min。按内瘘开始使用时间顺序编号,按随机数字表分为对照组56例和观察组54例。观察组:男30例,女24例;年龄30~78岁,平均(55.51±6.31)岁;内瘘使用时间3~155月;糖尿病肾病24例,慢性肾炎13例,高血压肾病7例,多囊肾3例,梗阻性肾病3例,痛风肾2例,红斑狼疮肾1例,马兜铃肾病1例。对照组:男35例,女21例;年龄32~79岁,平均(55.53±6.29)岁;内瘘使用时间4~156月;糖尿病肾病27例,慢性肾炎13例,高血压肾病5例,多囊肾3例,梗阻性肾病4例,痛风肾3例,红斑狼疮肾1例,马兜铃肾病0例。两组一般资料比较差异无统计学意义。
1.2 干预方法在入组时采取单盲,未告知患者入组情况,有资质的血透室护士(5年以上血透室工作经验,并通过内瘘穿刺考核)根据标准流程操作及观察[4]。
1.2.1 对照组AVF使用过程中实施常规护理。透析前对内瘘进行物理检查[5],以触诊、视诊、听诊作为基本检查手段的检查方法,以及在透析过程中对动态静脉压进行监测。
1.2.2 观察组在对照组的基础上,增加对通路压力监测与分析。
1.2.2.1 动态静脉压力和动脉压力的监测在透析2~5 min内进行,透析流速200 ml/min,排除针孔部位堵塞。读取数据,每周测量1次并绘制曲线图。
1.2.2.2 通路内静压(PIA)监测当通路成熟并第1次使用建立基础数据,已经使用的通路至观察日开始建立基础数据。PIA监测方法:血泵停止后,夹闭静脉壶前的静脉管路(这样在短时间内不用停超滤),在动脉段无需使用血管夹,血泵阻止了血液的流动,等待30 s,直到静脉压稳定,接着测定动脉和静脉端的压力。测量压力偏移量(EQPIA):可直接测量或用公式计算,压力偏移量指从静脉壶到透析床上肢体通路穿刺点之间的高度。测量方法为穿刺点到静脉壶或动脉壶血液面的高度,偏移量等于高度(cm)乘以0.76,两壶高度不同应分别测量。当透析机和透析床没有调整高度时只需测定1次。当血管通路改变时,需要对压力偏差进行重新估算。注意传感器需调零,不处于零值的需要换算。在测量PIA的同时要测量对侧肢体的平均动脉压(MAP)。每月测量1次,计算PIA/MAP的比值。设计记录单,将每例患者的通路信息登记全面,每月分析,如有异常和血透医生联系确定下一步检查方案。
1.2.2.3 测量手臂周径每周测量手臂的周径。
1.3 评价指标
1.3.1 血管通路压力指标异常当PIA/MAP值不在正常范围,动脉端和静脉端PIA/MAP的值正常范围分别是0.13~0.41和0.08~0.34;内瘘侧肢体上臂进行性水肿及动静脉动态压力的进行性升高或连续3次超出安全线(16号穿刺针Gambro AK:150 mmHg);经常性凝血(定义每月发作1次以上)、穿刺困难、止血困难(发生在拔针后20 min);通路部位收缩期间断、粗糙、高调的杂音(正常是连续性、柔软、低调的杂音);泵前负压的增大(排除穿刺因素导致)。出现以上任意两项即可考虑血管通路压力指标异常。
1.3.2 早期内瘘狭窄诊断标准彩色多普勒超声、CT血管造影(CTA)仅做筛查,以血管造影(DSA)检查为准,如血管通路狭窄超过周围血管正常管径50%以上[6],但未出现内瘘失功的情况,判定为早期内瘘狭窄。
1.3.3 内瘘失功的诊断标准触诊内瘘处搏动减弱或消失;听诊内瘘杂音消失;超声检查显示血流中断,有内瘘血栓形成;透析时血流量<150 ml/min;超声证实为吻合口或其附近头静脉、贵要静脉狭窄。出现上述任一即判断内瘘失功。
1.4 统计学方法所获数据输入SPSS 16.0软件,计数资料用Fisher精确检验。
2 结果
两组患者各评价指标比较见表1。
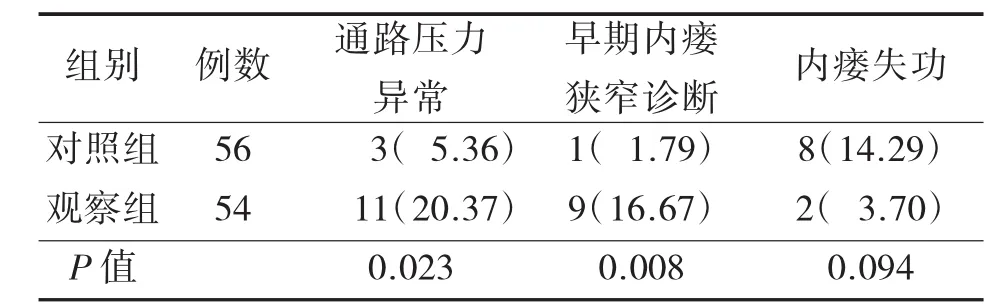
表1 两组患者各评价指标比较例(%)
3 讨论
AVF狭窄增加了血栓形成的危险,也是血管通路失功的主要原因。而狭窄的形成通常需要一定的时间,同时伴有通路压力的变化。目前应用较多的反应血管通路压力的指标有动态静脉压、静态静脉压(VPO)、PIA及动态动脉压力,其中特异性较高的是PIA,使用其与对侧肢体测定的MAP的比值即PIA/MAP可以消除自身血压对其造成的影响。但在临床的实际运用中,缺乏对相应数据的前后联系及比较分析,而仅依靠单次的数据与标准值比较敏感性及特异性都比较低。笔者在复习相关文献后[7],设计了相应表格,同时采用单次数据与标准值比较并分析相关曲线的方法,以改善血管通路压力监测对AVF狭窄的敏感性及特异性。目前AVF狭窄诊断的金指标是DSA,而其相对有创,也有采取超声监测、磁共振血管造影及CTA[8],但因为检查频率不可能太勤,临床上常出现发现时间偏迟,即影像学证实狭窄时内瘘已经失功,本研究所提倡的血管通路压力监测与分析,是通过责任护士对血管通路压力持续动态的监测、绘制曲线并配合每2~4周进行物理检查,根据其结果可以有针对性地进行超声、CTA,继而DSA以明确诊断,从而为干预治疗[9]赢得时间。目前不少透析中心对AVF评估和功能监测不够,待患者出现内瘘失功时才开始进行干预,增加了临时插管的可能性及计划以外的急诊透析或操作(溶栓),造成患者痛苦及经济损失甚至病情恶化[6]。本研究应用血管通路压力监测与分析,早期诊断内瘘狭窄9例,而常规方法仅为1例,国外学者Tessitore等[10]做了很多关于血管通路压力测定结合目前常规使用的物理检查方法对内瘘狭窄诊断方面的研究,也认为血管通路压力测定有助于提高内瘘狭窄的诊断率。良好的血管通路是保证顺利透析的关键。当通路出现问题,血液透析的效率就会下降,从而增加血液透析患者的并发症发生率和死亡率[11]。本研究观察组内瘘失功仅发生2例,对照组为8例,这是因为采用血管通路压力监测与分析,可以早期发现通路异常,这样就可以早期干预,如预防性口服阿司匹林、华法林,手法按摩、药物溶栓,经皮腔内血管成型术、内瘘重建等使内瘘恢复正常,从而减少失功发生,延长内瘘使用时间。综上可以看出,血管通路压力监测与分析有助于早期发现动静脉内瘘狭窄,采取相应早期干预可以减少内瘘失功发生率。
[1]许秀君,罗招芬,陈惠仙,等.动静脉内瘘初期穿刺156例的护理[J].护理与康复,2014,13(10):951-953.
[2]Zhang L,Wang F,Wang L,et al.Prevalence of chronic kidney disease in China:a cross-sectional survey[J].Lancet,2012,379(9818):815-822.
[3]张路霞,王海燕.中国慢性肾脏病的现状及挑战——来自中国慢性肾脏病流行病学调查的启示[J].中华内科杂志,2012,51(7):497-498.
[4]王文娟,吴春燕,应迎娟,等.自体动静脉内瘘扣眼法穿刺并发症的原因分析及护理对策[J].护理与康复,2014,13(7):684-686.
[5]张倩,张丽红,王保兴,等.自体动静脉内瘘的物理检查[J].中国血液净化,2012,11(3):153-156.
[6]张丽红,王玉柱.北美血管通路协会血液透析血管通路标准化定义解读[J].中国血液净化,2013,12(3):167-169.
[7]Arslanian J.Monitoring and surveillance of the hemodialysis vascular access[J].Nephrol News Issues,2015,29(3):38-42.
[8]朱宇莉,丁红,范培丽.彩超对维持性血透患者自体动静脉内瘘血流量及血流动力学的监测[J].中国超声医学杂志,2014,30(9):824-826.
[9]胡代军,尹良红.动静脉内瘘狭窄病理改变及防治[J].广东医学,2013,34(20):3202-3204.
[10]Tessitore N,Bedogna V,Melilli E,et a1.In search of an optimal bedside screening program for arteriovenous fistula stenosis[J]. Clin J Am Soc Nephrol,2011,6:819-826.
[11]韦洮,张大伟,赵青艺,等.维持性血液透析患者血管通路血流量递减与Kt/V及尿素清除率定量分析[J].中国血液净化,2005,4(1):14-l5.
R459.5
A
1671-9875(2017)02-0149-03
卢艳艳(1982-),女,本科,主管护师.
2016-07-22
温州市科技计划项目,编号:Y20140184
10.3969/j.issn.1671-9875.2017.02.015

