右美托咪定预充对心脏手术患者体外循环期间血流动力学的影响Δ
汪芳俊,胡建华,杨 霜,万 勇,李洪琼(川北医学院附属医院麻醉科,四川南充 637000)
右美托咪定预充对心脏手术患者体外循环期间血流动力学的影响Δ
汪芳俊*,胡建华,杨 霜,万 勇,李洪琼(川北医学院附属医院麻醉科,四川南充 637000)
目的:评价右美托咪定预充对心脏手术患者体外循环(CPB)期间血流动力学的影响。方法:将择期行二尖瓣和主动脉瓣置换术的风湿性心脏病患者80例,按随机数字表法分为对照组(C组)和右美托咪定组(D组),各40例。全麻下D组患者预充液中加入右美托咪定1 μg/kg,C组患者预充液中加入等量氯化钠溶液。观察两组患者CPB前并行阶段的平均动脉压(MAP)和心率(HR);观察两组患者CPB期间升压药(间羟胺)和降压药(酚妥拉明)的使用量、降压药使用前后的MAP变化和两次用药间隔时间;记录两组患者CPB期间的麻醉药物使用量;于麻醉诱导前5 min(t1)、CPB前5 min(t2)、CPB 30 min(t3)、CPB 60 min(t4)、CPB结束(t5)、术后2 h(t6)、术后12 h(t7)和术后24 h(t8)测定两组患者的血清白细胞介素-6(IL-6)和肿瘤坏死因子-α(TNF-α)水平;观察两组患者心脏复跳时间、复跳例数及心律失常(室颤)发生情况,前/后并行循环时间和主动脉阻断时间,心脏复跳后各时段的多巴胺使用量及心动过缓的发生情况。结果:与C组比较,D组患者CPB前并行阶段的MAP明显升高、HR明显降低,间羟胺和酚妥拉明的使用量明显减少,两次用药间隔时间明显延长,CPB期间的咪达唑仑和丙泊酚用量明显减少,差异均有统计学意义(P<0.05)。CPB转流后两组患者血清IL-6和TNF-α水平随时间逐渐升高,至CPB结束时(t5)达到最高;与t1比较,两组患者在t3~t8时点的血清IL-6和t2~t8时点的血清TNF-α水平均明显升高;与C组比较,D组患者在t4~t7时点的血清IL-6和t3~t7时点的血清TNF-α水平均明显降低,差异均有统计学意义(P<0.05)。两组患者心脏复跳时间、复跳例数、复跳后室颤例数、前/后并行循环时间和主动脉阻断时间比较,差异均无统计学意义(P>0.05)。两组患者心脏复跳后多巴胺的使用量随时间逐渐减少,但各时段组间比较差异均无统计学意义(P>0.05)。复跳后两组患者均未见心动过缓现象发生。结论:右美托咪定1 μg/kg加入到预充液中可有效预防心脏手术患者CPB开始时的一过性低血压,同时可减轻其CPB期间血压的升高现象。
右美托咪定;预充液;体外循环;血流动力学;平均动脉压
体外循环(Cardiopulmonary bypass,CPB)心内直视手术是临床上创伤最大的手术。手术操作的刺激、麻醉与CPB的作用均可使机体产生较强的应激反应,带来一系列严重的病理生理改变。因此,如何调控CPB心脏手术时血压的平稳、维持适度的应激,使患者平稳顺利地度过手术麻醉期,是心脏手术麻醉的一个重要课题。CPB开始时,由于灌注方式改变、血黏度下降、体内儿茶酚胺浓度稀释性降低以及麻醉深度加深,会导致患者血压下降;随着CPB时间的延长,患者体内血黏度上升,体内应激反应所致的儿茶酚胺分泌增多,将使其血压上升[1-2]。右美托咪定(Dexmedetomidine)是美托咪定的活性右旋异构体,具有镇静、催眠、止痛及交感阻滞作用,可引起剂量相关性肾上腺素血浓度下降,并相应地减慢心率和降低血压[3]。然而,右美托咪定快速注射会导致一过性血压升高(可能是由于血管平滑肌上的外周α2肾上腺素受体的激活而促使血管收缩造成),这种血压升高有25%可伴心率减慢[4]。CPB预充液中加入右美托咪定是否可以避免CPB开始时的低血压以及减轻CPB期间血压的升高,目前尚未见相关报道。鉴于此,本研究拟观察右美托咪定预充对心脏手术患者CPB期间血流动力学的影响,为临床提供参考。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)根据临床诊断与实验室检查确诊为风湿性心脏病的患者;(2)年龄<65岁;(3)美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅱ~Ⅲ级;(4)患者肝、肾及肺功能正常;(5)不伴有高血压和心动过缓;(6)血气分析和电解质正常,血红蛋白110~160 g/L。
排除标准:(1)年龄≥65岁者;(2)肝肾功能异常者;(3)收缩压≥14 mmHg(1 mmHg=0.133 kPa)和(或)舒张压≥90 mmHg者;(4)心率<60次/min或心律失常者;(5)血气分析和(或)电解质异常、血红蛋白<110 g/L者。
1.2 研究对象
选择2013年11月-2014年10月在我院择期行置换主动脉瓣和二尖瓣手术的风湿性心脏病患者80例,采用随机数字表法分为对照组(C组)和右美托咪定组(D组),各40例。两组患者的性别构成、体质量和年龄等一般资料比较,差异均无统计学意义(P>0.05),具有可比性,详见表1。本研究严格按照相关伦理学要求进行,并经医院医学伦理委员会批准;所有患者术前均阅读并签署麻醉知情同意书。
表1 两组患者一般资料比较()Tab 1 Comparison of general information between 2 groups()
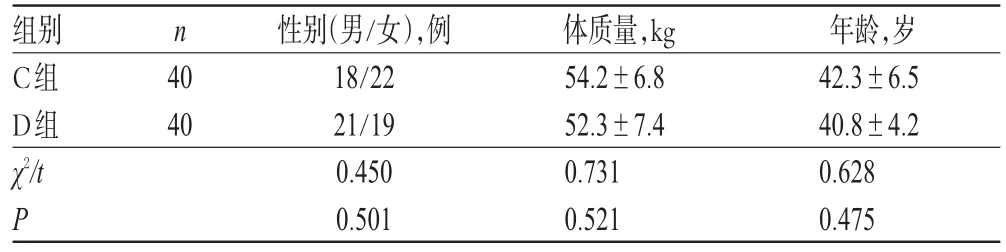
表1 两组患者一般资料比较()Tab 1 Comparison of general information between 2 groups()
组别C组D组χ2/t P n 40 40性别(男/女),例18/22 21/19 0.450 0.501体质量,kg 54.2±6.8 52.3±7.4 0.731 0.521年龄,岁42.3±6.5 40.8±4.2 0.628 0.475
1.3 麻醉处理
患者术前30 min肌内注射哌替啶1 mg/kg和东莨菪碱0.05 mg/kg。进入手术室后常规面罩吸氧,监测血压、心电图和血氧饱和度(SpO2),建立静脉通路并按5~7 mL/(kg·h)的速度持续静脉滴注乳酸林格氏液。局部麻醉下行左桡动脉穿刺置管并监测直接动脉压。全麻诱导:依次静脉给予咪达唑仑、芬太尼和维库溴铵,气管插管后行机械控制通气;术中间断给予咪达唑仑0.04 mg/kg、芬太尼4 μg/kg和维库溴铵0.08 mg/kg,静脉靶控输注丙泊酚,使血浆靶浓度为0.5~1.5 μg/mL、听觉诱发电位指数(A-line ARX index,AAI)为20~30。待患者心脏复跳后静脉泵注多巴胺和硝酸甘油维持循环平稳。
1.4 CPB
采用Jostra膜式氧合器和Stockert SC型CPB机。D组预充液中加入盐酸右美托咪定注射液[江苏恒瑞医药股份有限公司,批准文号:国药准字H20130093,规格:1 mL∶100 μg(按右美托咪定计)]1 μg/kg,C组预充液中加入等量氯化钠溶液。转流中鼻咽温控制在25~28℃,灌注流量为1.6~2.0 L/(min·m2),平均动脉压维持在50~70 mmHg。当鼻咽温降至31℃时阻断患者升主动脉,经主动脉根部间断灌入高钾温血停跳液,每30 min复灌1次至CPB停止,转流中采用α-稳态血气管理并将各指标维持在正常水平。CPB期间如灌注流量高达2.0 L/(min·m2)、平均动脉压仍低于50 mmHg,则经氧合器注药口给予间羟胺0.02 mg/kg。反之,CPB期间加深麻醉以及灌注流量低至1.6 L/(min·m2)、平均动脉血压高于80 mmHg时,则经氧合器注药口给予酚妥拉明0.02 mg/kg。
采用TOF-Watch SX加速度肌松监测仪(爱尔兰Organon Teknika公司)对患者进行肌松监测;采用HP多功能监护仪(德国Philips医学系统有限公司)连续监测患者的心率(Heart rate,HR)、SpO2、血压和心电图;采用A-Line麻醉深度监测仪(丹麦Danmeter A/S公司)监测患者的AAI。
1.5 观察指标
(1)观察两组患者CPB前并行阶段的平均动脉压(Mean arterial pressure,MAP)和HR。(2)观察两组患者CPB期间升压药(间羟胺)和降压药(酚妥拉明)的使用量、降压药使用前后的MAP变化和两次用药间隔时间。(3)记录两组患者CPB期间麻醉药物使用量。(4)于麻醉诱导前5 min(t1)、CPB前5 min(t2)、CPB 30 min(t3)、CPB 60 min(t4)、CPB结束(t5)、术后2 h(t6)、术后12 h(t7)和术后24 h(t8)分别抽取两组患者动脉血4 mL,以离心半径为18 cm、转速为2 500 r/min离心15 min,分离血清后置-20℃冰箱保存待测;采用双抗体夹心ELISA法测定血清白细胞介素-6(Interleukin-6,IL-6)和肿瘤坏死因子-α(Tumor necrosis factor-α,TNF-α)水平,试剂盒均购自北京北方生物技术研究所,检测步骤均严格按照试剂盒说明书进行。(5)观察两组患者心脏复跳时间(主动脉开放至心脏自动复跳的时间)、复跳例数和心律失常(室颤)发生情况。(6)观察两组患者前/后并行循环时间和主动脉阻断时间。(7)按照文献方法[2]观察两组患者心脏复跳后1~≤5 min(T1)、5~≤10 min(T2)、10~≤20 min(T3)、20~≤30 min(T4)和30~≤60 min(T5)的多巴胺使用量。(8)观察两组患者复跳后心动过缓的发生情况。
1.6 统计学方法
采用SPSS 13.0软件对数据进行统计分析。计量资料以表示,组内比较采用单因素重复测量的方差分析,组间比较采用t检验或两因素重复测量的方差分析;计数资料采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者CPB前并行阶段的HR、MAP变化、升/降压药使用量及两次用药间隔时间比较
与C组比较,D组患者CPB前并行阶段的MAP明显升高、HR明显降低,间羟胺和酚妥拉明的使用量明显减少,两次用药间隔时间明显延长,差异均有统计学意义(P<0.05);酚妥拉明使用前后的MAP比较,差异无统计学意义(P>0.05),详见表2、表3。
表2 两组患者CPB前并行阶段的MAP和HR及间羟胺使用量比较()Tab 2 Comparison of MAP,HR and the amount of metaraminol between 2 groups at pre-parallel stage of CPB()

表2 两组患者CPB前并行阶段的MAP和HR及间羟胺使用量比较()Tab 2 Comparison of MAP,HR and the amount of metaraminol between 2 groups at pre-parallel stage of CPB()
组别C组D组n 40 40 t P MAP,mmHg 41.4±3.4 68.5±5.8 4.217 0.001 HR,次/min 80.3±7.6 65.1±5.3 3.454 0.001间羟胺使用量,mg 3.2±0.4 0.3±0.1 6.133 0.005
2.2 两组患者CPB期间麻醉药物使用量比较
与C组比较,D组患者CPB期间咪达唑仑和丙泊酚的使用量均明显减少,差异有统计学意义(P<0.05),但两组间芬太尼和维库溴铵的使用量比较差异无统计学意义(P>0.05),详见表4。
表3 两组患者酚妥拉明使用量、用药前后的MAP变化及两次用药间隔时间比较()Tab 3 Comparison of the amount of phentolamine,MAP before and after medication and medication interval between 2 groups()
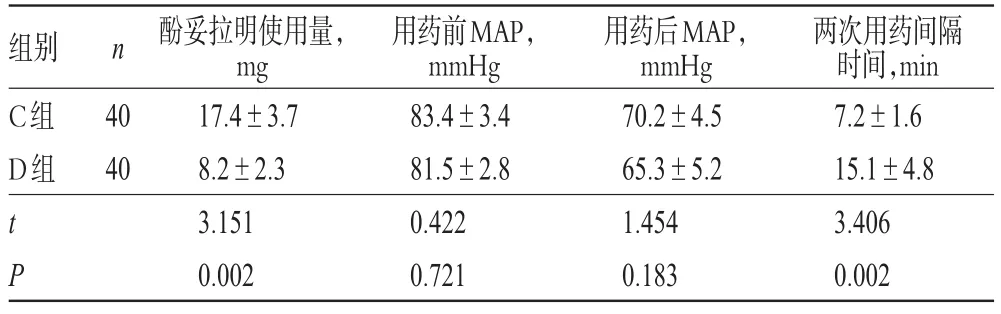
表3 两组患者酚妥拉明使用量、用药前后的MAP变化及两次用药间隔时间比较()Tab 3 Comparison of the amount of phentolamine,MAP before and after medication and medication interval between 2 groups()
组别C组D组n 40 40用药后MAP,mmHg 70.2±4.5 65.3±5.2 1.454 0.183用药前MAP,mmHg 83.4±3.4 81.5±2.8 0.422 0.721 t P两次用药间隔时间,min 7.2±1.6 15.1±4.8 3.406 0.002酚妥拉明使用量,mg 17.4±3.7 8.2±2.3 3.151 0.002
2.3 两组患者不同时点血清IL-6和TNF-α水平比较
CPB转流后两组患者血清IL-6和TNF-α水平随时间逐渐升高,至CPB结束时(t5)达到最高。与t1比较,两组患者在t3~t8时点的血清IL-6和t2~t8时点的血清TNF-α水平均明显升高;与C组比较,D组患者在t4~t7时点的血清IL-6和t3~t7时点的血清TNF-α水平均明显降低,差异均有统计学意义(P<0.05),详见表5。
表4 两组患者CPB期间麻醉药物使用量比较(,mg)Tab 4 Comparison of the amount of narcotic drugs between 2 groups during CPB(,mg)
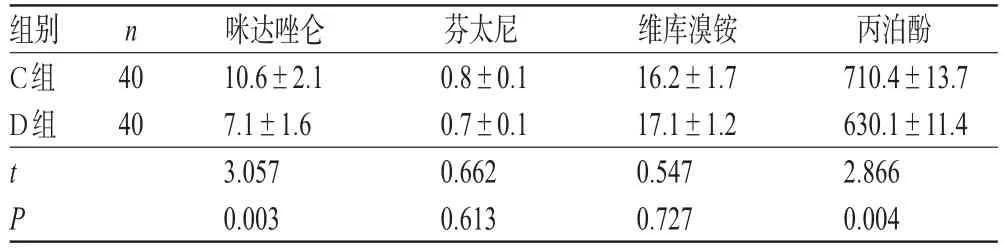
表4 两组患者CPB期间麻醉药物使用量比较(,mg)Tab 4 Comparison of the amount of narcotic drugs between 2 groups during CPB(,mg)
n组别C组D组40 40 t P咪达唑仑10.6±2.1 7.1±1.6 3.057 0.003芬太尼0.8±0.1 0.7±0.1 0.662 0.613维库溴铵16.2±1.7 17.1±1.2 0.547 0.727丙泊酚710.4±13.7 630.1±11.4 2.866 0.004
表5 两组患者不同时点血清IL-6和TNF-α水平比较()Tab 5 Comparison of serum levels of IL-6 and TNF-α between 2 groups at different timepoints()

表5 两组患者不同时点血清IL-6和TNF-α水平比较()Tab 5 Comparison of serum levels of IL-6 and TNF-α between 2 groups at different timepoints()
指标IL-6,ng/mL n t1t2t4 t3 t5t6t7t8组别C组D组C组D组F组内P组内F组间P组间40 40 40 40 0.08±0.02 0.07±0.03 4.19±0.76 4.12±0.63 0.11±0.03 0.09±0.02 6.31±0.83 6.13±0.56 0.14±0.02 0.12±0.01 11.16±0.92 7.86±0.87 0.34±0.10 0.26±0.09 19.14±0.63 13.32±0.77 0.97±0.16 0.76±0.18 26.20±0.85 20.20±0.81 0.87±0.14 0.65±0.17 20.31±0.82 15.67±0.78 0.85±0.17 0.62±0.18 17.42±0.72 14.55±0.63 0.86±0.15 0.79±0.17 21.86±0.88 19.31±0.74 3.814 3.673 3.518 3.148 0.031 0.037 0.036 0.041 4.5620.042 TNF-α,ng/L 5.0270.037
2.4 两组患者心脏复跳与室颤情况比较
两组患者心脏复跳时间、复跳例数和复跳后室颤例数比较,差异均无统计学意义(P>0.05),详见表6。
表6 两组患者心脏复跳与室颤情况比较()Tab 6 Comparison of cardiac resuscitation and ventricular fibrillation between 2 groups()

表6 两组患者心脏复跳与室颤情况比较()Tab 6 Comparison of cardiac resuscitation and ventricular fibrillation between 2 groups()
组别C组D组t/χ2P n室颤例数40 40心脏复跳时间,s 93.2±10.4 97.3±12.2 0.852 0.384复跳例数33 35 7 5 0.392 0.604
2.5 两组患者前/后并行循环时间和主动脉阻断时间比较
两组患者前/后并行循环时间和主动脉阻断时间比较,差异均无统计学意义(P>0.05),详见表7。
表7 两组患者前/后并行循环时间和主动脉阻断时间比较(,min)Tab 7 Comparison of pre-and post-parallel cycle time and aortic cross-clamp time between 2 groups(,min)

表7 两组患者前/后并行循环时间和主动脉阻断时间比较(,min)Tab 7 Comparison of pre-and post-parallel cycle time and aortic cross-clamp time between 2 groups(,min)
组别C组D组n 40 40 t P前并行循环时间8.1±1.6 7.6±1.3 0.974 0.325后并行循环时间31.3±5.3 28.4±6.5 0.772 0.416主动脉阻断时间73.4±8.1 77.2±7.8 0.716 0.437
2.6 两组患者心脏复跳后不同时段多巴胺使用量比较
两组患者心脏复跳后多巴胺的使用量随时间逐渐减少。D组患者在心脏复跳后不同时段的多巴胺使用量与C组比较,差异均无统计学意义(P>0.05),详见表8。
表8 两组患者心脏复跳后不同时段多巴胺使用量比较(,μg/min)Tab 8 Comparison of the amount of dopamine between 2 groups at different stages after cardiac resuscitation(,μg/min)

表8 两组患者心脏复跳后不同时段多巴胺使用量比较(,μg/min)Tab 8 Comparison of the amount of dopamine between 2 groups at different stages after cardiac resuscitation(,μg/min)
组别C组D组n T1T2T3T4T5F组内P组内F组间P组间40 40 421.2±33.1 434.8±40.6 394.3±25.2 402.1±30.5 376.2±23.6 383.3±26.1 335.1±25.6 342.4±24.3 311.2±34.2 312.3±37.1 3.235 3.354 0.001 0.0010.7460.683
2.7 不良反应
两组患者心脏复跳后均未见心动过缓现象发生。
3 讨论
如前言所述,CPB开始时由于各种原因会导致患者血压下降[1]。本研究中未加右美托咪定的C组患者在CPB前并行阶段时,虽然转机流量达到了2.0 L/(min·m2),但患者MAP也只能维持在40 mmHg左右,显示CPB开始时患者的血流动力学会发生显著变化,尤其表现在血压的显著降低上。
右美托咪定具有镇静和催眠作用,可减少麻醉药的用量,具有止痛及交感阻滞作用[5];但快速注射右美托咪定会导致一过性血压升高甚至心率减慢[6]。笔者在预试验时发现,0.5 μg/kg的右美托咪定加入到预充液中时,CPB前并行中的患者MAP只能维持在48 mmHg左右;而当药物剂量达到1.5 μg/kg时,患者的MAP可达83 mmHg左右,同时伴有心率显著下降。因此,本研究选择右美托咪定1 μg/kg加入到预充液中进行试验。结果发现,CPB前并行时,加入右美托咪定后的D组患者MAP降低幅度显著减小,同时伴有心率降低,但均>60次/min,表明适量右美托咪定加入到预充液中可以避免CPB开始时的低血压,同时不致心率骤降。CPB期间,D组患者咪达唑仑和丙泊酚的用量均较C组显著减少,提示右美托咪定加入到预充液中可以减少镇静类麻醉药的用量,与国内学者报道[7]一致。本研究中,两组患者前/后并行循环时间、主动脉阻断时间、心脏复跳及复跳后室颤情况均没有明显差异,提示右美托咪定加入到预充液中对CPB时间和心脏复苏没有明显影响。
本研究中,C组患者CPB开始后40 min的MAP即显著升高,遂使用酚妥拉明降压处理。有研究发现,CPB过程从降温开始至CPB停机15 min,患者血浆肾上腺素和去甲肾上腺素浓度均显著升高[8],这将引起体循环阻力增加,导致MAP升高。另有研究发现,麻醉诱导插管前给予右美托咪定1 μg/kg,可有效减轻气管插管时的血流动力学反应[9-10];心脏手术中持续给予右美托咪定1 μg/(kg·h)联合芬太尼10 μg/(kg·h),术中切皮和劈胸骨刺激对患者血压和心率的影响将明显减轻[11]。提示右美托咪定可促进儿茶酚胺血流动力学的稳定性,有效减轻气管插管和手术应激。本研究中,D组患者的MAP在CPB开始后70 min左右即有所升高,但升高幅度明显较C组低,酚妥拉明的使用量亦明显少于C组,表明右美托咪定1 μg/kg加入到预充液中可以较好地减轻CPB期间的应激反应,维持开胸心脏术中血流动力学稳定。一般而言,CPB过程中当血压超过90 mmHg时需使用降压药物,否则可能影响心脑及其他重要脏器[12]。本研究中,D组有少数患者的MAP超过80 mmHg,均及时予以酚妥拉明进行降压处理。
本研究还发现,两组患者在心脏复跳后不同时段的多巴胺使用量无明显差别,提示右美托咪定的使用并不增加CPB停机后血管活性药物的用量。有研究发现,心脏瓣膜置换术中持续输注右美托咪定,可使患者心脏复跳后的血流动力学更加稳定[13];Ji F等[14]通过临床荟萃分析得出,围心脏手术期使用右美托咪定可以减少术后并发症,同时降低患者一年期死亡率,表明右美托咪定可以安全用于心脏外科手术。
本研究中,D组患者血清IL-6和TNF-α水平在CPB结束及术后各时点均较C组低,显示右美托咪定可以减轻CPB心脏手术的炎症反应。Kawasaki T等[15]通过右美托咪定对脂多糖诱导体外全血炎症介质生成影响的研究,发现TNF-α、IL-6、IL-8等生成均受到右美托咪定的抑制。其可能机制主要是对α2肾上腺素受体的激活和核因子kappa-B(NF-κB)的抑制产生的。以往的研究中笔者发现,保持CPB转流期间血流动力学的稳定,减少组织和内脏缺血,亦可减少炎症介质的生成[2]。因此,本研究中右美托咪定既可直接抑制炎症介质的生成,又可通过稳定CPB期间的血流动力学来间接减少炎症介质的产生。
综上所述,右美托咪定1 μg/kg加入到预充液中可有效预防CPB开始时的一过性低血压,同时减轻CPB期间血压的升高现象。但本研究并未观测快速注射右美托咪定对血管壁的直接作用,以及血浆去甲肾上腺素的浓度变化,因此尚不清楚快速注射该药导致血压升高的原因,有待进一步研究。
[1] 黑飞龙.体外循环教程[M].1版.北京:人民卫生出版社,2011:189-193.
[2] Wang F,Chen B,Liu Y,et al.Effect of urapidil combined with phentolamine on hypertension during extracorporeal circulation[J].Nan Fang Yi Ke Da Xue Xue Bao,2014,34(9):1342-1346.
[3] Hwang W,Lee J,Park J,et al.Dexmedetomidine versus remifentanil in postoperative pain control after spinal surgery:a randomized controlled study[J].BMC Anesthesiol,2015,15(1):1-7.
[4] Klamt JG,Vicente WV,Garcia LV,et al.Hemodynamic effects of the combination of dexmedetomidine-fentanyl versus midazolam-fentanyl in children undergoing cardiac surgery with cardiopulmonary bypass[J].Rev Bras Anestesiol,2010,60(4):350-362.
[5] Gupta S,Singh D,Sood D,et al.Role of dexmedetomidine in early extubation of the intensive care unit patients [J].J Anaesthesiol Clin Pharmacol,2015,31(1):92-98.
[6] Venn RM,Bryant A,Hall GM,et al.Effects of dexmedetomidine on adrenocortical function,and the cardiovascular,endocrine and inflammatory responses on post-operative patients needing sedation in the in tensive care unit [J].Br J Anaesth,2001,86(5):650-656.
[7] 唐进荣,易陈毅,杨洁芳.丙泊酚联合右美托咪定用于无痛人工流产术的成本-效果分析[J].中国药房,2014,25(4):341-343.
[8] 魏蔚,余霆,黄英,等.体外循环中机体应激反应的变化[J].华西医学,2001,16(3):302-303.
[9] Uysal HY,Tezer B,Türkoğlu M,et al.The effects of dexmedetomidine on hemodynamic responses to tracheal ntubation in hypertensive patients:a comparison with esmolol and sufentanyl[J].J Res Med Sci,2012,17(1):22-31.
[10] 王金忠,裘宝玉,蒋国荣,等.右美托咪定与利多卡因抑制芬太尼诱发呛咳的效果随机对照研究[J].中国全科医学,2014,17(3):328-330.
[11] Klamt JG,Vicente WV,Garcia LV,et al.Hemodynamic effects of the combination of dexmedetomidine-fentanyl versus midazolam-fentanyl in children undergoing cardiac surgery with cardiopulmonary bypass[J].Rev Bras Anestesiol,2010,60(4):350-362.
[12] 龚庆城.体外循环技术指导[M].北京:人民军医出版社,2005:216.
[13] 周红梅,肖旺频,赵慧琴,等.右旋美托咪定输注对瓣膜置换术患者血流动力学及应激反应的影响[J].中华实验外科杂志,2011,28(12):2230-2233.
[14] Ji F,Li Z,Nguyen H,et al.Perioperative dexmedetomidine improves outcomes of cardiac surgery[J].Circulation,2013,127(15):1576-1584.
[15] Kawasaki T,Kawasaki C,Ueki M,et al.Dexmedetomi-dine suppresses proinflammatory mediator production in human whole blood in vitro[J].J Trauma Acute Care Surg,2013,74(5):1370-1375.
Effects of Dexmedetomidine Priming Solution on the Hemodynamics of Heart Surgery Patients during Cardiopulmonary Bypass
WANG Fangjun,HU Jianhua,YANG Shuang,WAN Yong,LI Hongqiong(Dept.of Anesthesiology,the Affiliated Hospital of North Sichuan Medical College,Sichuan Nanchong 637000,China)
OBJECTIVE:To evaluate the effects of dexmedetomidine priming solution on the hemodynamics of heart surgery patients during cardiopulmonary bypass(CPB).METHODS:80 patients with rheumatic heart disease(RHD)undergoing selective aortic and mitral valve replacement were divided into control group(group C)and dexmedetomidine group(group D),with 40 cases in each group.The dexmedetomidine 1 μg/kg was added to the priming solution of the extracorporeal circulation in group D,and an equivalent volume prime without dexmedetomidine was received in group C.MAP and HR of 2 groups were observed at pre-parallel stage of CPB.The amount of vasopressor drugs(metaradrine)and antihypertensive drugs(phentolamine)during CPB,the change of MAP and medication interval before and after the use of antihypertensive drugs were observed in 2 groups.The amount of narcotic drugs were recorded in 2 groups during CPB.The levels of serum IL-6 and TNF-α in 2 groups were determined 5 min before anesthesia induction(t1),5 min before CPB(t2),30(t3),60 min(t4)during CPB,after CPB(t5),2(t6),12(t7),24 h(t8)after surgery.The time and case number of cardiac resuscitation,the occurrence of arrhythmia were observed in 2 groups.Pre-and post-parallel cycle time and aortic cross-clamp time were observed in 2 groups.The amount of dopamine were observed in 2 groups at different stages after cardiac resuscitation.The occurrence of bradycardia was observed in 2 groups after cardiac resuscitation.RESULTS:Compared to group C,the MAP was increased in group D at pre-parallel stage of CPB,while HR and the amount of metaradrine and phentolamine were decreased significantly;medication interval was prolonged significantly,and the amount of midazolam and propofol were decreased significantly,with statistical significance(P<0.05).Serum levels of IL-6 and TNF-α in 2 groups were increased gradually as time after CPB,and reached the maximal value at the end of CPB(t5).Compared with t1,serum levels of IL-6 at t3-t8and serum levels of TNF-α at t2-t8were increased significantly in 2 groups.Compared with group C,serum levels of IL-6 at t4-t7and serum levels of TNF-α at t3-t7were decreased significantly in 2 groups,with statistical significance(P<0.05).There was no statistical significance in the time and case number of cardiac resuscitation,case number of ventricular fibrillation after resuscitation,pre-and post-parallel cycle time and aortic cross-clamp time between 2 groups(P>0.05).The amount of dopamine in 2 groups decreased gradually as time after resuscitation,but there was no statistical significance among different stages between 2 groups(P>0.05).No bradycardia was found in 2 groups after resuscitation.CONCLUSIONS:Dexmedetomidine 1 μg/kg in the priming solution could prevent transient hypotension of heart surgery patients at the beginning of CPB,and relieve the hypertension during CPB.
Dexmedetomidine;Priming solution;Cardiopulmonary bypass;Hemodynamics;MAP
R614.2;R969.3
A
1001-0408(2017)02-0204-06
2016-02-04
2016-05-21)
(编辑:胡晓霖)
四川省卫生厅科研课题(No.120444)
*副教授,副主任医师,硕士。研究方向:体外循环与心肌保护。电话:0812-2262086。E-mail:Wfjlxy006@126.com
DOI10.6039/j.issn.1001-0408.2017.02.16

