同步放化疗与新辅助动脉化疗治疗中晚期宫颈癌患者临床效果对比*
李 倩 刘巧玲 武 渊 朱必清 陆谔梅 陈 静 蒋明华
同步放化疗与新辅助动脉化疗治疗中晚期宫颈癌患者临床效果对比*
李 倩①刘巧玲②武 渊①朱必清①陆谔梅①陈 静①蒋明华①

目的:探讨同步放化疗与新辅助化疗对中晚期宫颈癌患者人乳头瘤病毒E6癌蛋白(HPV-E6)、白细胞分化抗原44变异型6(CD44v6)水平及近期临床疗效的影响。方法:选取50例中晚期宫颈癌患者,根据治疗方案不同将其分为观察组和对照组,每组25例。对照组患者采用同步放化疗方案,观察组患者给予1~2轮新辅助动脉化疗,再行同步放化疗。治疗结束后对患者的血清HPV-E6、CD44v6、患者不良反应以及临床疗效进行检测并比较。结果:观察组患者治疗后血清HPV-E6水平和CD44v6水平均低于对照组,其差异有统计学意义(t=6.515,t=2.636;P<0.05);观察组患者不良反应发生率低于对照组,其差异有统计学意义(x2=5.333,P<0.05);观察组患者临床治疗总有效率高于对照组,其差异有统计学意义(x2=4.160,P<0.05)。结论:新辅助动脉化疗与同步放化疗相比,能够明显降低中晚期宫颈癌患者HPV-E6水平和CD44v6水平,且不良反应发生率较低,临床疗效较好。
同步放化疗;新辅助动脉化疗;中晚期宫颈癌;人乳头瘤病毒E6;白细胞分化抗原44变异型6
[First-author’s address]Department of Radiotherapy, Jiangsu Provincial Cancer Hospital, Nanjing Medical University, Nanjing 210009, China.
宫颈癌是常见的妇科恶性肿瘤之一,而我国目前宫颈癌的发病率逐年升高,且呈年轻化趋势[1-3]。目前,宫颈癌的治愈率约为50%,但多数患者就诊时的临床分期影响其预后,而对宫颈癌的治疗采用单纯手术和放射治疗,其局部控制率低、疗效差[4-5]。临床通常根据患者的临床分期及身体状态,采用个体化的治疗方案,以手术、放射治疗并结合化疗的综合治疗方法。其中通过手术治疗的患者多数为早期宫颈癌患者,而对于中晚期宫颈癌患者则以放射治疗、化疗的治疗手段,即同步放化疗。近年来,随着新辅助动脉化疗(neoadjuvant chemotherapy,NACT)的方法应用于临床,极大提高了宫颈癌手术切除成功率[6]。基于此,本研究对中晚期宫颈癌患者进行同步放化疗与NACT治疗,观察中晚期宫颈癌患者人乳头瘤病毒E6(human papillomavirus E6,HPV-E6)癌蛋白、白细胞分化抗原44(cluster of differentiation 44,CD44)变异型6(variant 6,CD44v6)的水平及临床疗效,探讨同步放化疗与NACT对中晚期宫颈癌的治疗效果。
1 资料与方法
1.1 一般资料
选取2014年3月至2015年9月在江苏省肿瘤医院就诊及住院治疗的50例分期为Ⅱa~Ⅲb期的中晚期宫颈癌患者,根据治疗方案的不同将其分为观察组与对照组,每组25例。观察组患者平均年龄为(47.32±1.27)岁;对照组患者平均年龄为(48.13±1.18)岁。所有患者均经宫颈活组织检查确诊为宫颈癌,且由2名副高级职称的医师确定分期。两组患者的一般资料相比无差异,具有可比性。所有患者均签署知情同意书。
1.2 纳入与排除标准
(1)纳入标准:①符合宫颈癌的临床诊断标准;②为已婚或未婚但有性生活女性;③患者年龄在35~54岁之间;④无其他宫颈以及妇科疾病;⑤无心脑血管疾病,且均无感染性疾病以及皮肤疾病;⑥所有患者均无化疗禁忌证,之前未接受过相关治疗;⑦无肝肾功能不全。
(2)排除标准:①年龄<35岁及>55岁的患者;②妊娠及哺乳期妇女;③宫颈不完整的患者;④肝肾功能不全的患者;⑤患有其他妇科肿瘤以及其他宫颈疾病的患者;⑥有化疗禁忌证,不能接受化疗的患者;⑦不能坚持化疗及中途退出的患者。
1.3 治疗方法
所有患者入院后均给予相应的治疗措施,两组患者均采用同步放化疗方案,放射治疗方案采用6 MV的X射线盆腔调强适型放射治疗,由经验丰富的放射治疗医师制定放射治疗计划,予靶区总剂量为45~55 Gy;1次/d,1.8~2 Gy/次,每周5次,共5周。并补充腔内照射25 Gy,每周1次,6~6.5 Gy/次。腔内照射时不做体外照射。放射治疗期间同时予行化疗。化疗方案采用紫杉醇210~240 mg+奈达铂100 mg,1次/3周,共4次。两组患者化疗期间给予常规止吐、水化及利尿对症处理;治疗后对患者的一般情况进行观察,并对不良反应进行治疗。
观察组患者在上述同步放化疗方案的基础上,于放射治疗前根据病情需要先行1~2个疗程的NACT治疗,两疗程间隔时间为3周。化疗前先静脉紫杉醇1支滴注,如无过敏情况,再继续注入紫杉醇和奈达铂(力朴素使用前无需预先静脉滴注),随后开始放射治疗。
1.4 检测方法
检测两组患者血清HPV-E6水平和CD44v6水平。两组患者于清晨采集外周静脉血2 ml,离心取上清,在-20 ℃条件下保存待检,采用酶联免疫吸附测定(enzyme-linked immunosorbent assay,ELISA)法,对患者的血清HPV-E6水平和CD44v6水平进行检测。治疗后对患者不良反应发生率进行检测,同时对患者的骨髓抑制、消化道反应、发热以及脱发等不良反应的发生率进行统计。
1.5 疗效评价
根据实体瘤疗效评价标准(response evaluation criteria in solid tumors,RECIST)[7]对治疗后患者的临床疗效进行评价:①完全缓解(complete remission,CR),肿瘤病变完全消失,且无新病灶出现;②部分缓解(partial response,PR),病灶最长径的总和缩小超过30%;③疾病稳定(stable disease,SD),病灶最长径总和缩小未超过30%;④疾病进展(progressive disease,PD),治疗后病灶最长径总和增大,甚至出现新病灶。对患者的临床治疗有效率进行统计采用公式1:

1.6 统计学方法
采用SPSS 19.0统计软件进行数据分析,计量数据以均数±标准差(x-±s)表示,两组比较采用t检验,计数资料采用%表示,两组比较采用卡方检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗前后血清HPV-E6水平比较
两组患者治疗后的血清HPV-E6水平与治疗前相比均有所下降,观察组和对照组治疗后与治疗前比较差异有统计学意义(t=8.200,t=4.909;P<0.05);观察组与对照组相比,血清HPV-E6水平较低,其差异有统计学意义(t=6.515,P<0.05),见表1。
表1 两组治疗前后HPV-E6水平比较[ng/ml, (±s)]

表1 两组治疗前后HPV-E6水平比较[ng/ml, (±s)]
?
2.2 两组治疗前后血清CD44v6水平比较
两组患者治疗后的血清CD44v6水平与治疗前相比均有所下降,观察组和对照组治疗后与治疗前比较差异有统计学意义(t=6.702,t=4.694;P<0.05);治疗后观察组与对照组相比,观察组患者的血清CD44v6水平较低,差异有统计学意义(t=2.636,P<0.05),见表2。
表2 两组治疗前后CD44v6水平比较[ng/ml,±s)]

表2 两组治疗前后CD44v6水平比较[ng/ml,±s)]
?
2.3 两组治疗后不良反应发生率比较
治疗后观察组患者与对照组相比,不良反应发生率较低,其差异有统计学意义(x2=5.333,P<0.05),见表3。
2.4 两组临床疗效比较
治疗后,观察组患者的治疗总有效率高于对照组,两组相比差异有统计学意义(x2=4.160,P<0.05),见表4。
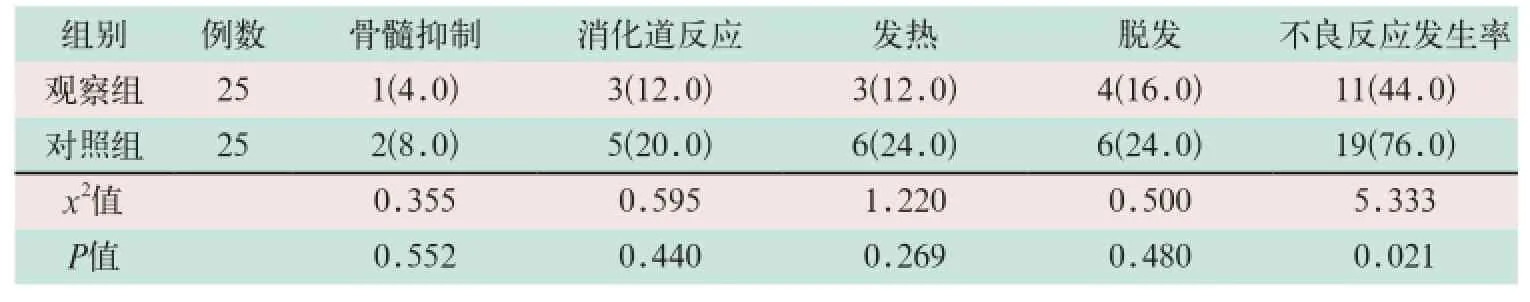
表3 两组治疗后不良反应发生率比较[例(%)]
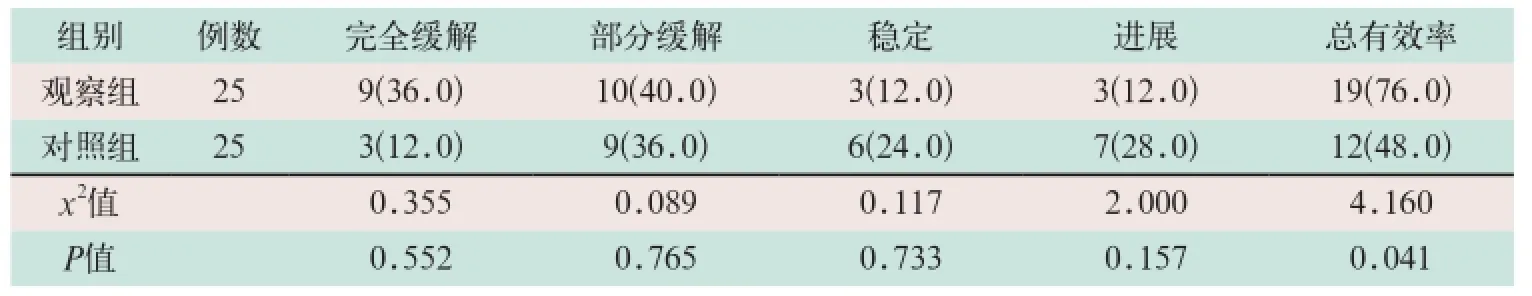
表4 两组临床疗效比较[例(%)]
3 讨论
有研究表明,化疗药物如顺铂等可使肿瘤细胞同步化在G、S期,增加了肿瘤组织的放射线敏感性,加速肿瘤细胞的死亡,起到协同作用,对患者的治疗效果起到强化作用[8-9]。化疗药物使肿瘤组织与放射治疗的敏感期同步,肿瘤细胞的修复受到抑制,对放射治疗起到协同的作用。已有研究证实,同步放化疗能够显著提高宫颈癌患者生存率[10-13]。
NACT是以铂类为基础的联合化疗方案,指宫颈癌手术或放射治疗前加用化疗,NACT的手段能够使瘤体缩小,临床分期转逆,消除亚临床,还能够使不适合手术的病例成为可行,降低了盆腔淋巴结和远处的转移率[14-15]。早期宫颈癌多应用手术治疗,中晚期患者直接手术具有较高风险,因此多采用放化疗的手段。
近年来,随着医疗水平的进步,临床工作重点在于提高患者的生存质量,因此多选择在行宫颈癌手术前给予患者宫颈癌新辅助化疗,旨在降低宫颈癌的病理分期,减灭肿瘤细胞,起到缩小病灶,为患者日后的治疗提供时机,并可在一定程度上保留患者的卵巢和阴道功能,改善患者预后。
已有研究表明,HPV感染与宫颈癌的发生密切相关,是宫颈癌发生的首要病因[16-17]。根据宫颈癌发生危险性的高低,可将HPV分为低和高危险型两类。高危亚型可产生E6和E7两种癌蛋白,能与宿主细胞结合使细胞周期控制发生异常,导致肿瘤的发生。目前的研究普遍认为,HPV-E6在宫颈癌的发展中起到了重要的作用,HPV-E6在HPV复制之前降低抑癌基因P53的水平,从而阻断了P53的凋亡途径,对P53的抑癌功能产生抑制作用,阻止了癌细胞的凋亡。同时,HPV-E6与P53产物相互作用,并使之失活,使肿瘤细胞得以增殖。还有的研究表明,HPV-E6可激活端粒酶,使细胞持续和异常增殖,在宫颈癌发生发展中起重要作用[18-19]。本研究结果显示,治疗后,两组患者的血清HPV-E6水平均下降,与对照组相比,观察组患者的血清HPV-E6水平较低,提示NACT的治疗方案较好。
CD44是近年来倍受关注的细胞表面粘附分子,能够影响肿瘤细胞的侵袭转移行为[20]。有研究发现CD44v6参与了肿瘤的侵袭和转移,但其对宫颈癌预后的影响机制尚不明确[21]。有学者认为,癌细胞通过表达CD44v6,获得了淋巴结转移的生物学行为[22]。另有研究表明,CD44v6阳性的宫颈癌细胞可能通过表达CD44v6糖蛋白,使癌细胞表面覆盖糖蛋白,屏蔽抗原决定簇,逃避人体免疫系统的识别,因此导致癌周细胞的反应程度降低,而大多数肿瘤的CD44,尤其是CD44v6表达水平明显增高,且与肿瘤的侵袭和转移相关[23]。本研究结果显示,治疗后两组患者的血清CD44v6水平降低,其中观察组患者的CD44v6水平较低,这与之前的报道结果一致。
本研究通过探讨同步放化疗与NACT对中晚期宫颈癌患者HPV-E6及CD44v6水平及近期临床疗效的影响,证实了与同步放化疗相比,NACT能够明显降低中晚期宫颈癌患者HPV-E6及CD44v6水平,且不良反应发生率较低。为此,在未来的研究中,还需要对本研究得出的结论进行更加深入的探讨,为本研究结果做出进一步论证。
[1]林晓桃,陈建英.宫颈癌患者预后因素分析及预测模型的初步建立[J].中国医药导报,2013,10(31):7-10.
[2]张强,岳嵩.宫颈薄层液基细胞学检查及阴道镜在宫颈疾病诊断中的应用价值[J].中国医药导报,2008,5(32):61-61.
[3]王秀娟.宫颈癌术前新辅助化疗的疗效探讨[J].中国医药导报,2008,5(5):46-47.
[4]陈亚玲.新辅助化疗治疗宫颈癌67例疗效观察[J].中国医药导报,2011,8(25):153-154.
[5]Choudhary S.Impact of Induction Chemotherapy Followed by Radiotherapy in Patients of Invasive Cervical Carcinoma with Inadvertent Hysterectomy:A Retrospective Study[J].J Clin Diagn Res,2015,9(10):XC01-XC04.
[6]Fei H,Ke P,Wang N,et al.An evaluation comparing Californium252 neutron brachytherapy with neoadjuvant intra-arterial embolism chemotherapy assisted surgery effect for treating advanced cervical carcinoma patients[J].Eur J Gynaecol Oncol,2015,36(4):442-446.
[7]曲怡梅,廖国清,王红梅,等.重组人内皮抑素联合化疗改善晚期非小细胞肺癌生活质量临床研究[J].中国医药导报,2011,8(32):26-28.
[8]Sardain H,Lavoue V,Redpath M,et al.Curative pelvic exenteration for recurrent cervical carcinoma in the era of concurrent chemotherapy and radiation therapy.A systematic review[J]. Eur J Surg Oncol,2015,41(8):975-985.
[9]Li X,Zhou J,Huang K,et al.The predictive value of serum squamous cell carcinoma antigen in patients with cervical cancer who receive neoadjuvant chemotherapy followed by radical surgery:a single-institute study[J].PloS One,2015,10(4):e0122361.
[10]高力英,罗莉,杜瑞琴,等.中晚期宫颈癌同步放化疗的临床观察[C].中国抗癌协会妇科肿瘤专业委员会第九次全国学术大会,2007.
[11]Scandurra G,Scibilia G,Banna GL,et al.Efficacy and tolerability of paclitaxel,ifosfamide,and cisplatin as a neoadjuvant chemotherapy in locally advanced cervical carcinoma[J].J Gynecol Oncol,2015,26(2):118-124.
[12]符丽华,栾峰,林霞,等.同步放化疗与单纯放疗治疗中晚期宫颈癌的临床疗效比较[J].海南医学院学报,2012,14(7):1168-1169.
[13]靳灵鸽.术前同步放化疗在晚期宫颈癌中的临床疗效评价[J].中国医学装备,2014,11(5):99-101.
[14]Huang L,Liao LM,Liu AW,et al.Analysis of the impact of platinum-based combination chemotherapy in small cell cervical carcinoma:a multicenter retrospective study in Chinese patients[J].BMC cancer,2014,14:140.
[15]Minig L,Colombo N,Zanagnolo V,et al. Platinum-Based Neoadjuvant Chemotherapy Followed by Radical Surgery for Cervical Carcinoma International Federation of Gynecology and Obstetrics Stage IB2-IIB[J].Int J Gynecol Cancer,2013,23(9):1647-1654.
[16]郑珊.术前新辅助放化疗对Ⅰb-Ⅱb宫颈癌近期疗效的影响[J].中国临床研究,2014,27(11):1315-1317,1321.
[17]Sharma DN,Rath GK,Julka PK,et al.Role of gefitinib in patients with recurrent or metastatic cervical carcinoma ineligible or refractory to systemic chemotherapy: first study from Asia[J]. Int J Gynecol Cancer,2013,23(4):705-709.
[18]金秀萍,凌伟江,俞月萍,等.绍兴地区妇科就诊妇女高危型人乳头瘤病毒感染及亚型分布调查[J].中华全科医学,2015,13(1):66-69.
[19]张毅.端粒酶和人乳头病毒16/18在宫颈癌中的表达及其临床意义[J].海南医学院学报,2013,19(1):25-28.
[20]韩丽丽,张玲玲,杨蕊蕊.CD44在肿瘤细胞上皮-间充质转化及其侵袭过程中的作用[J].中华实验外科杂志,2015,32(12)3135-3138.
[21]陈明慧,陈喜杰,王艳.CD44v6与非小细胞肺癌的研究进展[J].实用肿瘤学杂志,2016,30(2):172-175.
[22]黄雯,孟刚,陈青.乳腺癌中OPN、CD44v6及CD10的表达及其临床意义[J].临床与实验病理学杂志,2016,32(1):23-28.
[23]赵海宁,马德寿,才旦多杰,等.乳腺癌中CD44v6与CXCR4mRNA表达及临床意义[J].中国普通外科杂志,2015,24(5):749-752.
Curative effect comparison of concurrent radiotherapy and chemotherapy and neoadjuvant arterial chemotherapy in patients with advanced cervical cancer/
LI Qian, LIU Qiao-ling, WU Yuan, et al// China Medical Equipment,2016,13(12):88-92.
Objective: To investigate the effect of concurrent chemoradiotherapy and neoadjuvant chemotherapy on HPV-E6, CD44V6 and short term clinical efficacy of neoadjuvant chemotherapy in patients with advanced cervical cancer. Methods: 50 cases of middle and advanced cervical cancer in our hospital were collected and divided into the control group and the observation group according to the treatment plan with 25 cases in each group. All the patients were female, and the corresponding treatment measures were given to the patients after admission. The patients in the observation group were treated with neoadjuvant chemotherapy of 1~2 wheel, and then concurrent radiotherapy and chemotherapy were performed. The observation group were treated with cisplatin and irinotecan hydrochloride neoadjuvant chemotherapy. After the treatment, the patients’ serum HPV-E6, CD44V6, adverse reactions and clinical efficacy were detected and compared. Results: Compared with before treatment, the HPV-E6 (t=6.515, P<0.05) and CD44v6 (t=2.636, P<0.05) serum level of the observation group were lower than those of the control group after treatment. The adverse reaction rate of the observation group were lower than those of the control group (x2=5.333, P<0.05), while the clinical total efficiency of the observation group were higher than those of the control group (x2=4.160, P<0.05). Conclusion: Compared with concurrent chemoradiotherapy, neoadjuvant chemotherapy can significantly reduce the level of HPV-E6 and CD44V6 in patients with advanced cervical cancer, and the incidence of adverse reactions is low. The clinical effect is better.
Concurrent chemoradiotherapy and chemotherapy; Neoadjuvant arterial chemotherapy; Advanced cervical carcinoma; Human papillomavirus E6; Cluster of differentiation 44V6
10.3969/J.ISSN.1672-8270.2016.12.025
1672-8270(2016)12-0088-04
R737.33
A
2016-06-09
江苏省自然科学基金(BK2007553)“放疗中呼吸引起的组织深度波动对吸收剂量的影响研究”
①江苏省肿瘤医院放疗科 江苏 南京 210009
②南京市江宁医院妇产科 江苏 南京 211100
李倩,女,(1982- ),硕士,主治医师。江苏省肿瘤医院放疗科,研究方向:妇科肿瘤放化疗相关治疗方法和疗效评估。

