SHEL模型在住院患者跌倒管理中的应用
霍然 罗捷 陈娘凛 黄林芬
(1.香港大学深圳医院,广东 深圳 518000;2.北京大学深圳医院,广东 深圳 518035)
SHEL模型在住院患者跌倒管理中的应用
霍然1罗捷2陈娘凛1黄林芬1
(1.香港大学深圳医院,广东 深圳 518000;2.北京大学深圳医院,广东 深圳 518035)
目的 评价SHEL模型在住院患者跌倒管理中的应用价值。方法 采用SHEL模型分析某医院2013年1-12月发生的72起住院患者跌倒事件的原因和缺陷,根据SHEL模型分析结果,2014年1月研究小组制订干预方案和对策,2014年2月开始组织和实施了一系列改进措施并进行跟踪验证,主要提升护理人员自身业务素质和能力,以及加强护理人员与软件、硬件、环境和其他人间的协调,比较干预前后两年住院患者跌倒事件的发生情况。采用Poisson回归对SHEL模型干预效果进行分析。结果 采用SHEL模型分析结果显示跌倒事件90.3%与软件(医院规章制度、工作程序)相关,38.9%与硬件(工作场所、设备和设施)相关,43.1%与环境(临床工作环境)相关,86.1%与当事人(护理工作人员)相关,55.6%与他人(患者和家属)相关。2013年跌倒事件发生率为0.151%,干预后2014年跌倒发生率为0.063%,差异有统计学意义(P<0.05)。Poisson回归分析显示SHEL模型干预后跌倒发生的相对危险度降低为干预前的0.418倍。结论 应用SHEL模型对住院患者跌倒事件的原因进行分析,根据相关因素制订改进措施,能有效降低住院患者跌倒事件的发生。
SHEL模型; 住院患者跌倒; 不良事件; 护理
SHEL model; Falls; Adverse events; Nursing
跌倒是患者最常见的住院不良事件之一,在全世界范围均是重要的住院安全问题。据研究报告[1-3],住院患者的跌倒发生率为1.4~18.2/1 000病人住院日,其中约1/4~1/3导致伤害,其中6%左右伤害较为严重。防范和减少患者跌倒,保证病人安全,是目前医疗改革和护理工作质量改进主要关注问题之一。SHEL模型作为一种通用的不良事件分析工具,明确了安全工作中“人”所处的特定系统界面的原理,更有利于清晰辨别“人”在系统中的角色与责任,从而更好地找出原因和指导干预,预防和减少跌倒的发生。组成这个界面的元素有:软件(Software)、硬件(Hardware)、环境(Environment)和人(Liveware),分别用首字母S、H、E、L来代表组成模型[4]。其优势在于,由于界面间的元素不匹配而出现的差错,可以对人的误差进行分析。差错容易发生于中心位置的人与硬件,软件,环境及其他人之间的接点上。此模型形象描绘了系统中的脆弱环节,对于安全管理有直接的指导作用。我院应用SHEL模型对2013年发生的72起住院患者跌倒事件进行分析,并根据分析结果制定改进措施,观察干预效果,现报告如下。
1 资料与方法
1.1 一般资料 本次研究中跌倒的定义为:住院患者在医疗机构任何场所,患者身体的任何部位(不包括双脚)意外“触及地面”或其他低于平面的物体[5]。2013年1月-12月笔者所在医院各临床护理单元共收治住院患者47683人次,发生住院患者跌倒共计72起,其中34起造成患者不同程度躯体伤害,3起造成较为严重伤害,包括2例骨折和1例硬膜下血肿。研究选取2013年期间的72起住院患者跌倒事件作为本次SHEL模型分析的研究对象。2014年1月-12月为研究干预期,医院住院患者49 116人次,发生跌倒事件31例,其中14起造成患者不同程度躯体伤害,均未造成严重伤害。
1.2 方法 各临床护理单元发生住院患者跌倒事件后,由该单元护士长在1周内填写《住院患者跌倒事件上报表》,上报护理部。通过调查询问患者、目击者、责任医生和护士,以及查阅相关病历资料并进行归纳整理,详细地记录患者及当事人情况、事件经过、原因及后果等。护理部与质量持续改进委员会成员应用SHEL模型对每一起住院患者跌倒事件原因进行分析。SHEL模型各元素在住院患者跌倒护理领域的含义为:(1)人(L):当事人——护理人员,他人——患者及家属。(2)软件(S):医院规章制度、工作程序、培训、应急预案。(3)硬件(H):医院工作场所、设备、设施和仪器。(4)环境(E):医院的临床工作环境。经SHEL模型分析,跌倒事件中,人与模型中各个元素的间不匹配导致跌倒发生的原因归类汇总有23项。其中S(软件)存在5项,H(硬件)存在6项,E(环境)存在4项,L(当事人)存在3项,L(他人)存在5项,见图1。
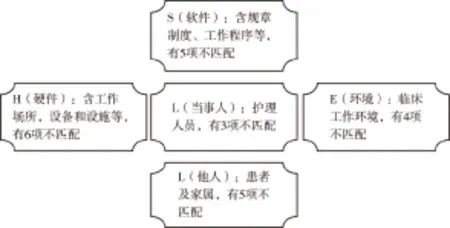
图1 住院患者跌倒原因SHEL模型分析图
针对分析结果,2014年1月研究小组制订了干预方案和对策,2014年2月开始组织和实施了一系列改进措施。其主要目的是提升护理人员自身业务素质和能力,以及加强护理人员与软件、硬件、环境和其他人间的协调。具体的改进对策,见表1。

表1 住院患者跌倒原因和改进对策
1.3 评价指标 主要评价指标为:比较应用SHEL模式分析住院患者跌倒并实施干预前(2013年)和干预后(2014年)的全院住院患者跌倒发生率。
2.1 采用SHEL模型对72起跌倒事件原因分类分析,见表2。
2 结果
1.4 统计学方法 运用SAS 9.1软件完成对数据的分析处理。对住院患者跌倒事件的SHEL模型原因归类采用构成比进行描述。采用Poisson回归对SHEL模型干预住院患者跌倒效果进行分析。检验水准取双侧α=0.05。

表2 SHEL模型对住院患者跌倒事件发生的原因分类分析 次(%)
温度计不能直接接触试管瓶底,更不能待燃烧完全后再测水温,用橡胶塞打孔后将温度计固定在水层中部,同时试管瓶口部加橡胶塞也可以减少热量散失。
2.2 采用SHEL模型对住院患者跌倒事件进行干预前后效果比较,Poisson回归分析SHEL模型干预效果显示,干预后跌倒发生的相对危险度为干预前的0.418倍。见表3。
从本次研究SHEL模型原因分类分析结果来看,软件和护理人员因素为住院患者跌倒发生的主要原因,占比分别达到了90.3%和86.1%。软件部分原因是指护理人员对医院规章制度、工作程序、培训、应急预案执行不够或不规范。与人-硬件界面相比,人-软件界面存在的问题常常不易暴露,因而更加难以发现和解决[6]。已有的其他领域护理不良事件原因分析中,也显示软件因素是护理不良事件发生的首要原因[7,8],这与本研究结果相一致。护理人员的素质、能力与责任心是影响跌倒发生的另一重要原因。有研究表明,住院患者不良事件的发生率与当班护士的年资有关,工作年限短、资历浅的护士,因其临床经验不足而导致临床工作能力、判断力及沟通能力相对较差,进而影响护理质量和患者安全[7]。针对该两方面主要原因,主要采取加强培训,规范工作制度和流程来进行改进。已有研究建议,培训要从基于时间的训练向基于能力的训练转移,能力的训练能保证护理人员在特定的环境中具有有效和保证安全的工作能力。同时,因为最好的训练系统和方法仍不能避免个体固有的局限性,对护理工作从业人员的选择和招聘也应严格把关[5,11]。这将是本研究有待进一步提高的方向。

表3 SHEL模型干预住院患者跌倒效果Poisson回归分析结果
3 讨论
本次研究首次将SHEL模型应用到医院住院患者跌倒管理实践中,通过对住院患者跌倒事件分析,找出护理人员与医院工作中的软件、硬件、患者和家属之间的不匹配因素,进而采取针对性的改进干预措施。研究结果表明采用SHEL模型对住院患者跌倒事件进行管理,使得住院患者跌倒事件发生率由0.151%降低到0.063%,相对危险度降低到干预前的0.418倍,对减少住院患者跌倒发生有着良好的效果。
实验组、参照组产妇自然分娩率以及新生儿窒息率结果见表1。经统计学软件计算,结果差异有统计学意义P<0.05。
根据中国社会科学院发布的《2014年中国社会形势分析与预测》,2013年我国60岁及以上老年人口达到2亿。今后20年我国将年均增加1000万老年人口;到本世纪中叶将迎来老龄化高峰,老年人口预计达4.87亿,占总人口的比重上升至35% [1]。
本次研究中住院患者跌倒发生其他相关因素,依次为患者和家属、环境、硬件,分别占比为55.6%、43.1%和38.9%。人-人界面能否良好运转的关键要素是人际间的交流。本次研究中导致跌倒发生的人-人界面的问题在于护理人员与患者及家属间的部分重要信息交流的中断或难于获取。因此研究采取健康教育、加强沟通与协作等方式进行改进,保证护理人员与患者及家属间的信息得到充分交流,取得了明显的效果。人-环境界面中环境因素除物理环境外也包括工作氛围、文化和财政状况[6]。本次研究中的环境因素问题主要是工作氛围较为紧张、拥挤、高危人群独处和经济投入问题。人-硬件界面存在硬件的使用者有自然倾向于与硬件不匹配的危险,这主要源于人过于自信掌握了使用硬件的技能,如本次研究中跌倒患者常认为只要小心行走,湿滑地面或昏暗区域并不能对自身造成威胁。针对硬件和环境因素,本次研究增加人力、物力和财力,一一进行排查解决,营造了和谐的工作环境,打造了合理工作场所和设施,达到安全服务的要求。
土建工程的地基建设过程中,地基要承担整个土建工程的重量,建筑物主体在下坠沉降的过程中,混凝土结构就会面临较大的压力和负荷,另外,地基所处的地质条件和土壤性质也关系到混凝土结构的强度和承载力。如果在施工建设期间没有将各种缺陷通过合理的施工技术加以弥补和改善,将会导致地基的质量出现问题,结构出现不稳定的状态,造成沉降的加剧。在混凝土浇筑作业中没有合理的使用模板来搭建模型,就会导致出现结构位移和偏差,致使混凝土结构承受由下沉引起的巨大压力,从而导致产生大面积裂缝,此种裂缝通常会延伸到结构内部,造成难以挽回的损失,相应的风险系数也在提升。
综上所述,对于已经发生的跌倒事件应当有正确的认知,不良事件的发生暴露了系统的缺陷,搜集事件的细节信息,对其进行SHEL模型原因分析,有助于发现新出现的危险点或错误模式,通过积累、分析、总结经验教训,可以提前发现风险隐患,减少不良事件的发生。
[1] DiBardino D,Cohen ER,Didwania A.Meta-analysis:Multidisciplinary fall prevention strategies in the acute care inpatient population[J].Journal of Hospital Medicine,2012,7(6):497-503.
[2] Bouldin E D,Andresen E M,Dunton N E,et al.Falls among adult patients hospitalized in the United States:prevalence and trends[J].Journal of patient safety,2013,9(1):13.
[3] Fields J,Alturkistani T,Kumar N,et al.Prevalence and cost of imaging in inpatient falls: the rising cost of falling[J].ClinicoEconomics and outcomes research:CEOR,2015,7:281.
[4] Molloy G J,O'Boyle C A.The SHEL model:a useful tool for analyzing and teaching the contribution of Human Factors to medical error[J].Academic Medicine,2005,80(2):152-155.
[5] 张燕,彭文. 防范老年患者跌倒的护理干预现状[J]. 解放军护理杂志,2011,28(19):20-21.
[6] 李媛.SHEL模型解读[J].山东医药,2013(45):96-97.
[7] 白雪玲,王元,江燕华,等.SHEL模式在手术物品清点安全管理中的应用[J].中华医院管理杂志,2013,29(9):664-665.
[8] 张瑶.SHEL事故分析法在医院感染控制中的应用研究[J].中华医院感染学杂志,2012,22(13):2877-2878.
霍然(1982-),女,吉林,硕士,主管护师,从事临床护理工作
R471
C
10.16821/j.cnki.hsjx.2016.06.016
2015-08-25)

