广东省超重肥胖2型糖尿病患者糖尿病肾病的患病率及危险因素分析*
胡颖辉,陈宏,杨锐,张振,张桦,雷蕾
(南方医科大学珠江医院内分泌科,广东 广州 510282)
广东省超重肥胖2型糖尿病患者糖尿病肾病的患病率及危险因素分析*
胡颖辉,陈宏,杨锐,张振,张桦,雷蕾
(南方医科大学珠江医院内分泌科,广东 广州 510282)
目的初步探讨糖尿病肾病(DN)在超重肥胖2型糖尿病患者中的患病率,并分析其相关危险因素。方法2011年8月-2012年3月,对广东省各地区二级以上医院门诊就诊及住院的已确诊2型糖尿病且合并超重或肥胖的省内常住居民进行横断面调查。本研究以调查问卷的形式初步筛查DN的患病情况,调查问卷主要询问患者是否曾在二甲及以上医院诊断为DN。结果DN在超重肥胖2型糖尿病患者中的患病率为20.7%(850/4101)。高血压[^OR=1.415,(95%CI:1.077,1.860)]、收缩压[^OR=1.011,(95%CI:1.005,1.018)]、低密度脂蛋白胆固醇[^OR=1.134,(95%CI:1.002,1.283)]、高尿酸血症[^OR=1.558,(95%CI:1.229,1.974)]是DN的独立危险因素。结论广东省超重肥胖2型糖尿病患者DN的患病现况不容忽视。严格控制患者的血糖、血压、血脂等影响DN发生、发展的危险因素,有望延长DN患者的生存期。
2型糖尿病;超重;肥胖;糖尿病肾病;患病率;危险因素
糖尿病肾病是糖尿病重要的微血管并发症之一,也是糖尿病患者致残与死亡的重要原因。在我国,随着经济水平的提高和人们生活方式的改变,糖尿病每年呈现迅猛增长的趋势,其病死率仅次于心脑血管疾病和肿瘤。因此,探讨糖尿病肾病(diabetic nephropathy,DN)的患病率及其危险因素具有重要意义。而肥胖和2型糖尿病是世界公认的导致慢性肾脏疾病(chronic kidney disease,CKD)的危险因素[1-3],本研究旨在探讨广东省超重肥胖2型糖尿病患者DN的患病情况,并分析其相关危险因素,为超重肥胖2型糖尿患者群DN的防治提供理论依据。
1 资料与方法
1.1 病例资料
选取2011年8月-2012年3月广东省60家医院经门诊或住院确诊的2型糖尿病且合并超重或肥胖的5 241例患者,筛选4101例并填写糖尿病肾病患者情况。本研究纳入标准:①确诊2型糖尿病,诊断符合1999年世界卫生组织(world health organization,WHO)公布的2型糖尿病诊断标准;②满足体重指数(body mass index,BMI)≥24 kg/m2;③填写糖尿病肾病的患病情况;④在广东省内居住满1年的常住居民;⑤年龄≥20岁,性别不限;⑥排除近期手术、合并糖尿病急性并发症、肝肾功能衰竭、心力衰竭等。将4 101例纳入研究的患者分为两组:DN组(850例)和非DN组(3 251例)本研究得到南方医科大学珠江医院伦理委员会的支持。所有研究对象签署知情同意书。
1.2 实验方法
1.2.1 病史采集由经过培训的医务人员填写统一设计的问卷调查表,询问内容包括基本资料、病史资料和生活方式等。基本资料如姓名、性别、年龄、籍贯、现居住地等;病史资料包括糖尿病家族史、糖尿病确诊日期、当前糖尿病急慢性并发症、高血压病史、冠状动脉粥样硬化性心脏病(以下简称冠心病)病史等;生活方式包括有无吸烟、饮酒、定期监测血糖及规律运动等。
1.2.2 调查方法根据广东省行政分区,将全省划分为以下4个区域:珠江三角洲经济区涵盖广州、深圳、珠海、佛山、东莞、中山、江门、惠州及肇庆,共46家医院参与;粤东地区涵盖汕头、汕尾、潮州及揭阳,共6家医院参与。粤西地区涵盖湛江、茂名及阳江,共3家医院参与;粤北山区涵盖清远、韶关、梅州、河源及云浮,共5家医院参与。
1.2.3 体格检查由经过培训的医务人员进行测量,包括身高、体重、腰围和血压,并计算BMI。嘱患者空腹,轻便着衣并脱鞋,使用经矫正的弹簧体重计和标尺测量身高(精确到0.1 cm)、体重(精确到0.1 kg),并计算体重指数(BMI=体重/身高2,精确到0.1 kg/m2)。嘱患者坐位休息5~10 min后采用汞柱式血压计测量血压,取3次测量的平均值。患者平稳呼吸,采用软尺测量髂前上棘和第12肋骨下缘连线中点的腹部水平周径,即为腰围(精确到0.1cm)。
1.2.4 实验室检查隔夜空腹>12 h,抽取静脉血测定空腹血糖(fasting blood-glucose,FBG)、糖化血红蛋白(glycosylated hemoglobin,HbA1c)、总胆固醇(total cholesterol,TC)、三酰甘油(triglyceride,TG)、低密度脂蛋白胆固醇(low-density lipoprotein choles terol,LDL-C)、高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)、血肌酐(serum creatinine,Scr)、尿酸(uric acid,UA)的水平,血糖和生化指标均采用雅培全自动生化仪(美国雅培公司)检测,HbA1c采用高效液相色谱法检测。
1.2.5 诊断标准及相关定义糖尿病诊断标准参照WHO 1999年标准[4]:有典型的糖尿病临床症状,且血糖达到以下任何一项标准即可确诊:①随机血浆葡萄糖浓度≥11.1 mmol/L(200 mg/dl);②空腹血浆葡萄糖浓度≥7.0 mmol/L(126 mg/dl);③口服糖耐量试验中,2 h血浆葡萄糖浓度≥11.1 mmol/L(200 mg/dl)。若无糖尿病症状者需在另一天重复检查核实。中国人群超重肥胖诊断切点:超重(BMI:24~28kg/m2),肥胖(BMI≥28kg/m2)[5]。HbA1c达标定义为HbA1c<7%。高尿酸血症定义为男性血UA>420umol/L,女性血UA>360 umol/L。根据MDND肾小球滤过率估算公式,改良的肾小球滤过率(the estimated glomerular filtration rate,eGFR)(ml/min/1.73 m2)=175×血肌酐-1.234×年龄–0.179×(0.79女性)[6]。糖尿病家族史定义为父母、同胞、子女有糖尿病病史;吸烟史定义为吸烟≥1支/d,并持续≥1年;定期监测血糖定义为≥1次/周的血糖检测;规律运动定义为3次/周,≥30 min/次的有氧运动。糖尿病肾病史、糖尿病肾病史、高血压病史、冠心病史均定义为曾在二甲以上医院诊断为上述疾病。
1.3 统计学方法
采用SPSS 13.0统计软件进行数据分析,计量资料以均数±标准差(x±s)表示,两组间比较用独立样本t检验;非正态分布的计量资料用中位数和四分位数[M(P25,P75)]表示,两组间比较用两独立样本的非参数检验;计数资料以百分率表示,组间比较用χ2检验。采用二分类Logistic回归分析糖尿病肾病的相关危险因素,计算比值比(odds ratio,O^R)值和95%可信区间(confidence interval,CI),P<0.05为差异有统计学意义。
2 结果
2.1 一般临床特征
填写糖尿病肾病患病情况的4 101例超重肥胖2型糖尿病患者纳入本研究。4101例超重肥胖2型糖尿病患者中,男性2 000例(48.8%),女性2 101例(51.2%),平均年龄(59.0±12.9)岁(20~90岁)。超重患者2 804例(68.4%),肥胖患者1 297例(31.6%)。见表1。
表1 两组患者的一般临床特征(±s)

表1 两组患者的一般临床特征(±s)
组别年龄/(岁,x±s)性别例(%)男女BMI/(kg/m2,x±s)腰围/(cm,x±s)中心性肥胖例(%)糖尿病病程/ [年,M(P25,P75)]FPG/(mmol/L,x±s)非DN组(n=3 251)58.1±13.01 597(49.1)1 654(50.9)27.29±2.8494.83±9.1582.7(2 634/3 185)4.2(1.2~9.8)8.71±3.55 DN组(n=850)62.7±12.0403(47.4)447(52.6)27.36±2.7395.85±9.7886.1(720/836)9.0(3.9~14.8)8.93±3.96 t/χ2值9.3290.7900.6452.8535.61215.1281.576 P值0.0000.3740.4900.0050.0180.0000.153组别HbA1c/(%,x±s)收缩压/(mmHg,x±s)舒张压/(mmHg,x±s)高血压/ % TC/(mmol/L,x±s)TG/ [mmol/L,M(P25,P75)] LDL-C/(mmol/L,x±s)HDL-C/(mmol/L,x±s)非DN组(n=3 251)8.70±2.44134.7±18.480.0±10.760.6(1 967/3 247)5.23±1.481.76(1.22~2.60)3.05±1.131.23±0.69 DN组(n=850)8.77±2.37143.5±20.581.3±11.983.5(708/848)5.48±1.611.91(1.30~2.90)3.19±1.181.19±0.53 t/χ2值0.74912.1153.079155.8224.0383.6763.1861.573 P值0.4580.0000.0060.0000.0010.0010.0030.113组别eGFR/ [ml/(min·1.73 m2),x±s]血症/%糖尿病家族史/%吸烟/%饮酒/%规律运动/%控制饮食/%高尿酸非DN组(n=3 251)97.59±35.7612.3(393/3 189)26.3(767/2 919)22.0(680/3 086)13.1(403/3 086)45.1(1 401/3 103)68.6(2 081/3 033)DN组(n=850)70.51±41.6325.8(212/823)28.5(214/750)22.3(178/797)11.2(89/798)41.2(334/810)66.7(524/786)t/χ2值15.46892.2181.5520.0332.0823.9901.089 P值0.0000.0000.2130.8560.1490.0460.297
两组在年龄、腰围、糖尿病病程、收缩压、舒张压、TC、TG、LDL-C方面比较,经独立样本t检验,差异有统计学意义(t=9.329、2.853、15.128、12.115、3.079、4.038、3.676和3.186;P=0.000、0.005、0.000、0.000、0.006、0.001、0.001和0.003),DN组的年龄、腰围、糖尿病病程、收缩压、舒张压、TC、TG、LDL-C均高于非DN组;两组的eGFR水平比较,差异有统计学意义(t=15.468,P=0.000),DN组的eGFR水平低于非DN组;两组在体重指数、空腹血糖、HbA1c、 HDL-C方面比较,差异无统计学意义(t=0.645、1.576、0.749和1.573,P=0.490、0.153、0.458和0.113)。两组在中心性肥胖、高血压及高尿酸发病率方面比较,经χ2检验,差异有统计学意义(χ2=5.612、155.822和92.218,P=0.018、0.000和0.000),DN组的中心性肥胖、高血压及高尿酸发病率均高于非DN组;两组在性别比率、糖尿病家族史、吸烟、饮酒及控制饮食等方面比较,差异无统计学意义(χ2=0.790、1.552、0.033、2.082和1.089,P=0.374、0.213、0.856、0.149和0.297)。见表2。
2.2 相关因素分层后DN患病率比较
各年龄段DN患病率比较,经χ2检验,差异有统计学意义(χ2=73.188,P=0.000),DN患病率随年龄增加而升高;男性患病率和女性患病率比较,差异无统计学意义(χ2=0.790,P=0.374);肥胖患者DN患病率和超重患者DN患病率比较,差异无统计学意义(χ2=0.459,P=0.498);中心性肥胖患者DN患病率和非中心性肥胖患者DN患病率比较,差异有统计学意义(χ2=5.612,P=0.018);血糖达标组的DN患病率和血糖非达标组的DN患病率比较,差异无统计学意义(χ2=1.025,P=0.311);高血压患者DN发生率和非高血压患者DN发生率比较,差异有统计学意义(χ2=158.736,P=0.000),高血压患者的DN发生率高于非高血压患者;高尿酸血症患者的DN发生率和非高尿酸血症患者的DN发生率比较,差异有统计学意义(χ2=92.218,P=0.000),高尿酸血症患者的DN发生率高于非高尿酸血症患者。见表2。
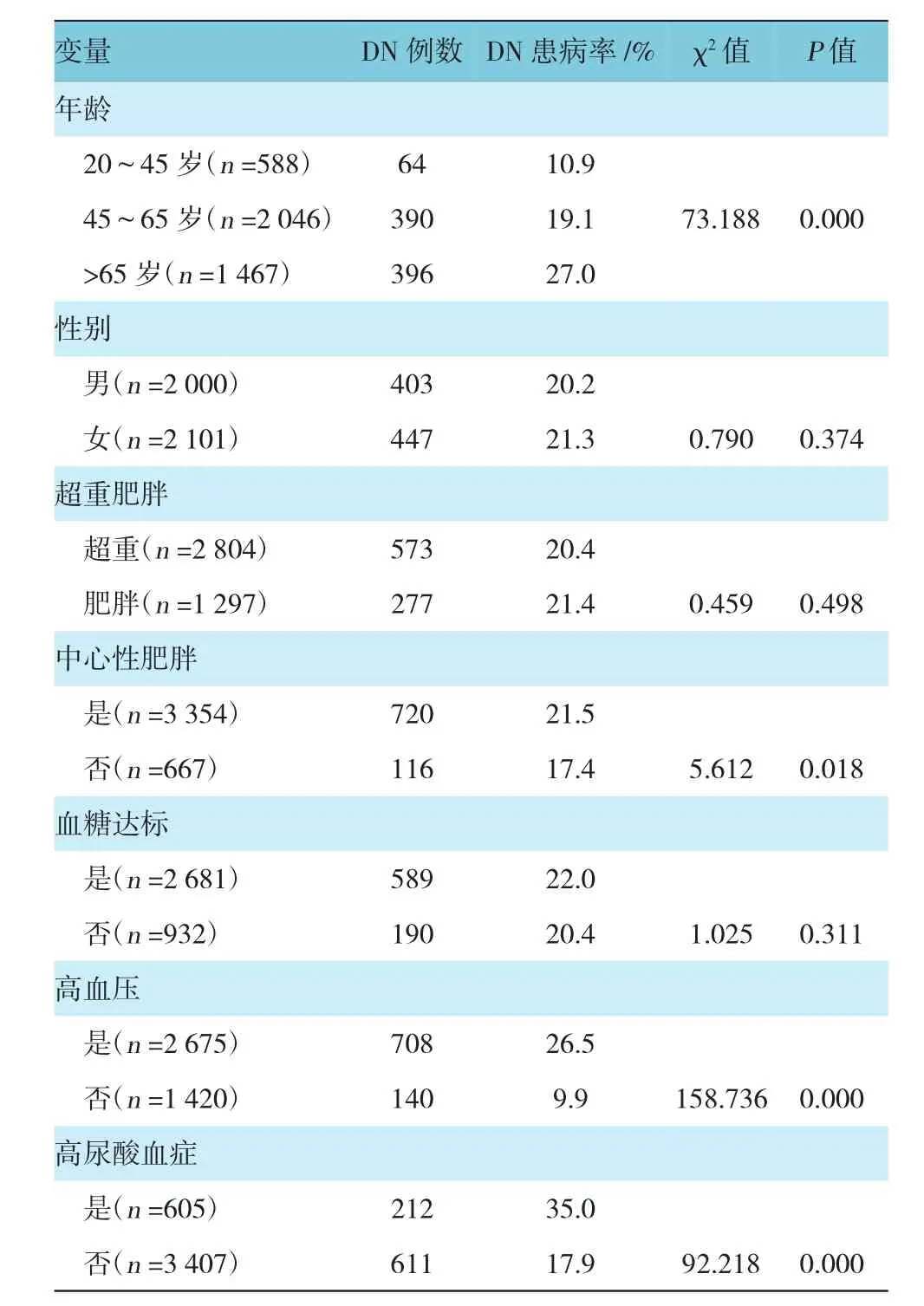
表2 相关因素分层后的糖尿病肾病患病率的比较
2.3超重肥胖2型糖尿病患者DN危险因素分析
采用二分类Logistic回归分析超重肥胖2型糖尿病患者DN的相关危险因素,以DN作为因变量,以表1中DN和非DN组两组间比较,差异有统计学意义(P<0.05)的变量作为自变量:年龄、腰围、中心性肥胖(是/否)、糖尿病病程、收缩压、舒张压、高血压(是/否)、TC、TG、LDL-C、、eGFR、高尿酸血症(是/否)、规律运动(是/否)。Logistic回归分析结果显示,高血压(O^R=1.415,P=0.013)、收缩压(O^R=1.011,P= 0.001)、LDL-C(O^R=1.134,P=0.047)、高尿酸血症(O^R= 1.558,P=0.000)是DN的独立危险因素。见表3。
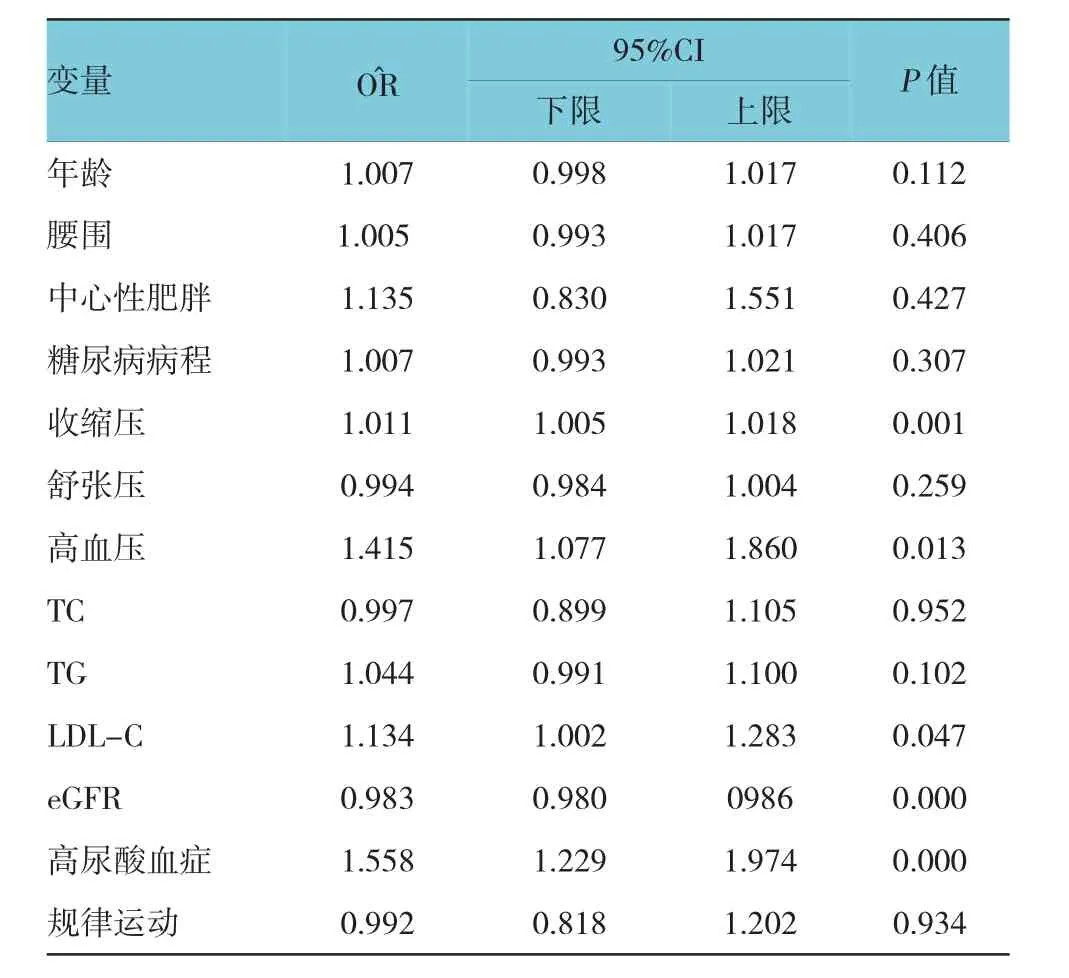
表3 DN相关危险因素的二分类Logistic回归分析
3 讨论
糖尿病肾病是慢性肾脏疾病患者最终发展为肾移植治疗的原因之一[7],在临床上表现为持续蛋白尿,不可逆的肾小球滤过率的进行性下降。该表现常常紧随着糖尿病的其他微血管并发症的发生而出现,如糖尿病肾病、周围神经病变以及糖尿病足。本研究结果显示,广东省超重肥胖2型糖尿病患者DN的患病率为20.7%,低于上海市糖尿病患者中DN的患病率(29.6%)[8]。
肥胖相关的肾脏疾病与糖尿病相关的肾脏疾病在生理、解剖及病理学方面都有着相似性[9-10]。其通过共同的细胞内信号转到途径产生一系列细胞因子和生长因子,改变肾脏的血流动力学和多种代谢途径,最终导致肾脏疾病的产生。然而KRAMER等[11]研究发现,BMI与DN发生并不直接相关,而是中心性肥胖即内脏脂肪增多。本研究结果与其相似,中心性肥胖的糖尿病患者比非中心性肥胖的糖尿病患者其DN的患病风险增加1.135倍,而DN组与非DN组的BMI比较,差异无统计学意义。
无论在1型糖尿病还在2型糖尿病中,高血糖都是DN发生、发展非常重要的危险因素[12-13]。研究发现,糖化血红蛋白每下降1%,相关的微血管终点事件发生率下降37%[14]。然而,本研究中未得到类似结果,极大可能是由于本研究是基于超重肥胖2型糖尿病患者糖尿病肾病的流行病学调查,未纳入正常人群作为对照组,因此糖尿病患者中DN组与非DN组糖化血红蛋白比较,差异无统计学意义,而糖尿病病程直接反应高血糖等危险因素的暴露时间,本研究结果显示,糖尿病病程长短为DN的危险因素。DN组与非DN组的糖尿病病程间差异有统计学意义。
英国前瞻性糖尿病研究结果显示,严格控制血压可显著减少DN的发生的风险[15],与往研究结果一致[13,16],本研究结果显示,高血压为DN的独立危险因素。此外,血脂异常也是DN发病的危险因素之一[17-18],本研究结果显示,TG、LDL-C为DN的危险因素。
尽管本研究显示,高尿酸血症是DN的独立危险因素,但由于血清中尿酸增多所形成的的尿酸盐结晶本身可以沉积到肾实质、肾小官腔,引起间质性肾炎、蛋白尿、氮质血症等肾病表现,与DN肾病的临床表现一致,其相关性还有待进一步研究。
美国一项多中心糖尿病控制与并发症试验研究结果表明,在1型糖尿病患者中,胰岛素强化治疗相对于传统治疗方法会降低微血管并发生的发生率。93%参与过该研究的患者参与糖尿病干预与并发症流行病学研究,之前使用传统治疗方案的患者改用胰岛素强化治疗方案。长期随访结果显示,在血糖控制水平一致的情况下,先前采用传统治疗方案患者的微血管并发生的发生率依然高于先前采用胰岛素强化治疗的患者[19]。英国前瞻性糖尿病研究结果在2型糖尿病患者中发现了同样的现象[15]。研究者将患者长期处于高糖状态,即使后来采取有效措施使血糖水平降低,糖尿病相关并发症的发生率仍然较高的现象称为代谢记忆[19-20]。本研究结果显示,患者的血糖控制是否达标与DN患病率无关。本研究结果一方面可能与笔者研究纳入的血糖达标患者发现糖尿病的时间和严格控制血糖的时间有关。很多糖尿病患者发现糖尿病时间晚,在患病早期对糖尿病不予重视,血糖控制水平欠佳,患者长期处于高糖状态,即使后来严格控制血糖水平,DN的发生率也没有降低。这种记忆效应与糖尿病患者体内氧化应激和硝化应激有关,两者在糖尿病并发症的发生中相辅相成[20-21]。另一方面也可能是因为本研究未纳入正常人群作为对照,是基于超重肥胖的2型糖尿病患者的调查,因此得出以上结果。目前,尚无明确的治疗方案可消除代谢记忆效应,早期诊断、早期采用合理的治疗方案控制高血糖可延缓DN的发生和发展。
本研究初步筛查广东省超重肥胖2型糖尿病患者的糖尿病肾病的患病率,较为全面地分析糖尿病肾病的相关危险因素,为预防和延缓糖尿病肾病的发生、发展提供理论和临床依据。但是本研究也存在一些不足之处:首先,本研究以调查问卷的形式初步筛查广东省超重肥胖2型糖尿病患者中DN的患病率,未对纳入的糖尿病患者进行尿蛋白和尿肌酐的测定。因此,可能低估DN的患病现况。其次,本研究的研究设计是横断面性质,研究的暴露变量和结局变量同时存在,不能鉴别暴露和结局之间的时间相关顺序,故不能得出因果联系。另外,本研究是基于超重肥胖2型糖尿病患者糖尿病肾病的流行病学调查,缺乏偏轻和正常体重2型糖尿病患者作为对照,因此在糖尿病肾病相关危险因素的分析中既有特殊性,又有可能存在一些危险因素的缺漏,需要结合实际进行分析,有待在下一步的大型前瞻性研究中证实和补充。
综上所述,广东省超重肥胖2型糖尿病患者DN的患病现况不容客观。中心性肥胖、血脂异常、糖尿病病程、高血压为超重肥胖2型糖尿病患者DN的危险因素,其中一些因素是可纠正的,如肥胖、血脂异常、高血压。早期诊断、早期采用有效的治疗方案,严格控制体重、血压及纠正脂代谢紊乱等影响DN发生、发展的危险因素,有望延长DN患者的生存期。
[1]FOSTER M C,HWANG S J,LARSON M G,et al.Overweight, obesity,and the development of stage 3 CKD:the framingham heart study[J].Am J Kidney Dis,2008,52(1):39-48.
[2]HSU C Y,MCCULLOCH C E,IRIBARREN C,et al.Body mass index and risk for end-stage renal disease[J].Ann Intern Med, 2006,144(1):21-28.
[3]EJERBLAD E,FORED C M,LINDBLAD P,et al.Obesity and risk for chronic renal failure[J].J Am Soc Nephrol,2006,17(6): 1695-1702.
[4]ALBERTI K G,ZIMMET P Z.Definition,diagnosis and classification of diabetes mellitus and its complications.Part 1:diagnosis and classification of diabetes mellitus provisional report of a WHO consultation[J].Diabet Med,1998,15(7):539-553.
[5]中国肥胖问题工作组数据汇总分析协作组.我国成人体重指数和腰围对相关疾病危险因素异常的预测价值:适宜体重指数和腰围切点的研究[J].中华流行病学杂志,2002,23(1):5-10.
[6]HUANG Y Y,PENG C H,YANG Y P,et al.Desipramine activated Bcl-2 expression and inhibited lipopolysaccharide-induced apoptosis in hippocampus-derived adult neural stem cells[J].J Pharmacol Sci,2007,104(1):61-72.
[7]USRDS.The united states renal data system[J].Am J Kidney Dis,2003,42(6 Suppl 5):1-230.
[8]JIA W,GAO X,PANG C,et al.Prevalence and risk factors of albuminuria and chronic kidney disease in Chinese population with type 2 diabetes and impaired glucose regulation:Shanghai diabetic complications study(SHDCS)[J].Nephrol Dial Transplant, 2009,24(12):3724-3731.
[9]HILL C J,CARDWELL C R,MAXWELL A P,et al.Obesity and kidney disease in type 1 and 2 diabetes:an analysis of the national diabetes audit[J].QJM,2013,106(10):933-942.
[10]HILL C J,CARDWELL C R,PATTERSON C C,et al.Chronic kidney disease and diabetes in the national health service:a cross-sectional survey of the U.K.national diabetes audit[J]. Diabet Med,2014,31(4):448-454.
[11]KRAMER H J,SARANATHAN A,LUKE A,et al.Increasing body mass index and obesity in the incident ESRD population[J]. J Am Soc Nephrol,2006,17(5):1453-1459.
[12]The Microalbuminuria Collaborative Study Group.Predictors of the development of microalbuminuria in patients with Type 1 diabetes mellitus:a seven-year prospective study[J].Diabet Med, 1999,16(11):918-925.
[13]RAVID M,BROSH D,RAVID-SAFRAN D,et al.Main risk factors for nephropathy in type 2 diabetes mellitus are plasma cholesterol levels,mean blood pressure,and hyperglycemia[J]. Arch Intern Med,1998,158(9):998-1004.
[14]STRATTON I M,ADLER A I,NEIL H A,et al.Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes(UKPDS 35):prospective observational study[J]. BMJ,2000,321(7258):405-412.
[15]ADLER A I,STRATTON I M,NEIL H A,et al.Association of systolic blood pressure with macrovascular and microvascular complications of type 2 diabetes(UKPDS 36):prospective observational study[J].BMJ,2000,321(7258):412-419.
[16]PARK J Y,KIM H K,CHUNG Y E,et al.Incidence and determinants of microalbuminuria in Koreans with type 2 diabetes[J]. Diabetes Care,1998,21(4):530-534.
[17]GALL M A,HOUGAARD P,BORCH-JOHNSEN K,et al.Risk factorsfordevelopmentofincipientandovertdiabetic nephropathy in patients with non-insulin dependent diabetes mellitus:prospective,observational study[J].BMJ,1997,314(7083): 783-788.
[18]ROSSING K.Progression and remission of nephropathy in type 2 diabetes:new strategies of treatment and monitoring[J].Dan Med Bull,2007,54(2):79-98.
[19]NATHAN D M,CLEARY P A,BACKLUND J Y,et al.Intensive diabetes treatment and cardiovascular disease in patients with type 1 diabetes[J].N Engl J Med,2005,353(25):2643-2653.
[20]TAKESHI N,EIICHI A.Involvement of advanced glycation end-products in‘hyperglycemic memory’[J].Journal of Diabetes Investigation,2016,7(3):297-299.
[21]KHANGHOLI S,MAJID F A,BERWARY N J,et al.The mechanisms of inhibition of advanced glycation end products formationthroughpolyphenolsinhyperglycemiccondition[J]. Planta Med,2016,82(1/2):32-45.
(李科 编辑)
Prevalence and risk factors for diabetic nephropathy in overweight or obese patients with type 2 diabetes mellitus in Guangdong Province*
Ying-hui Hu,Hong Chen,Rui Yang,Zhen Zhang,Hua Zhang,Lei Lei
(Department of Endocrinology,Zhujiang Hospital of Southern Medical University, Guangzhou,Guangdong 510282,China)
Objective To investigate the prevalence and risk factors of diabetic nephropathy(DN)in overweight or obese patients with type 2 diabetes mellitus in Guangdong Province.Methods Overweight or obese patients with type 2 diabetes mellitus were recruited from 60 tertiary and secondary hospitals in Guangdong Province between August 2011 and March 2012.This study was conducted by questionnaire.The main content of the questionnaire was whether the patients had been diagnosed as DN in tertiary or secondary hospitals.Results The prevalence of DN in overweight or obese patients with diabetes was 20.7%(850/4,101).In binary logistic regression analysis,the presence of DN was associated with hypertension(^OR=1.415;95%CI: 1.077,1.860),systolic blood pressure(^OR=1.011;95%CI:1.005,1.018),LDL-C(^OR=1.134;95%CI:1.002, 1.283)and hyperuricemia(^OR=1.558;95%CI:1.229,1.974).Conclusions The incidence of DN is high in overweight or obese patients with type 2 diabetes mellitus in Guangdong Province.Blood glucose,blood pressure and lipid metabolism should be controlled to prevent DN in overweight or obese diabetic patients in Guangdong Province.
type 2 diabetes;overweight;obesity;diabetic nephropathy;prevalence;risk factor
R587.2
B
10.3969/j.issn.1005-8982.2016.23.018
1005-8982(2016)23-0089-06
2016-03-25
广东省肥胖及超重T2DM现况调查专项基金[No:粤医会(2011)229-1号]
雷蕾,E-mail:meshe@163.com

