114例妊娠合并梅毒妊娠结局及母婴阻断效果分析
曾 选,陆 瑶,汪丽霞,宇 翔
(江西省妇幼保健院,江西南昌330006)
·实验研究·
114例妊娠合并梅毒妊娠结局及母婴阻断效果分析
曾 选,陆 瑶,汪丽霞,宇 翔
(江西省妇幼保健院,江西南昌330006)
目的探讨妊娠期合并梅毒患者不同干预孕周及孕母血清TRUST滴度对孕妇妊娠和围产儿结局的影响。方法选择2013年10月至2016年7月在江西省妇幼保健院诊断、治疗的妊娠合并梅毒患者114例,根据孕期诊断、治疗情况将患者分为<16孕周治疗组(34例)、≥16孕周治疗组(32例)和未治疗组(48例)。采用χ2检验比较各组妊娠结局和围产儿感染情况。结果治疗组与未治疗组在早产、低体重儿、宫内窘迫、胎死宫内、新生儿先天梅毒的发生率差异有统计学差异(P<0. 05),流产、新生儿死亡和新生儿畸形的发生率比较差异无统计学意义(P>0.05)。不同孕周治疗组间宫内窘迫、早产、低体重儿、流产、胎死宫内、新生儿死亡、新生儿畸形、新生儿先天梅毒发生率比较差异无统计学意义(P>0.05)。TRUST不同滴度水平下早产、流产、胎死宫内的发生率差异有统计学意义(P<0.05)。结论早发现、早诊断和规范化治疗是改善妊娠结局、降低新生儿死亡和先天梅毒的关键,孕期采取干预措施可取得良好的母婴阻断效果。孕母血清TRUST滴度水平是影响围生儿早产、流产、胎死宫内发生的重要因素。
妊娠期梅毒;发生率;母婴阻断;妊娠结局
梅毒是由密螺旋体属苍白螺旋体引起的一种慢性全身性疾病,可侵犯皮肤、黏膜以及许多组织器官,病程长,危害大,可造成多器官损害,严重影响人类的身体健康[1]。近年来,由于强制性婚检制度的取消、性道德观念下降等因素,使性传播疾病不断蔓延,我国梅毒发病率呈迅速上升趋势,妊娠合并梅毒也不断增加[2]。患梅毒的孕妇在妊娠任何阶段,梅毒螺旋体均可通过胎盘使胎儿感染梅毒,在产时也可通过产道传染给胎儿。梅毒对围产儿的危害为流产、死胎、先天梅毒及新生儿死亡。为了解我省孕妇梅毒感染率以及母婴阻断效果,我们对近3年在本院产检、分娩的114例妊娠合并梅毒的孕妇病例资料进行回顾性分析如下。
1 材料与方法
1.1 资料选择2013年10月至2016年7月在江西省妇幼保健院门诊或入院进行产前检查、治疗和分娩的孕妇46855例,经诊断为妊娠期合并梅毒孕妇114例,年龄15~42岁,平均年龄28.44岁;初产妇46例,经产妇68例。梅毒阳性的孕产妇根据梅毒血清学检测时间和治疗时间分为3个组,妊娠<16周治疗组34例;妊娠≥16周治疗组32例;分娩前入院检查诊断为梅毒,产前未治疗的孕妇为未治疗组48例。
1.2 实验室检测方法初次检测的孕产妇用ELISA(梅毒螺旋体酶联免疫试验)方法,阳性孕产妇均再用TRUST(甲苯胺红不加热血清试验)测血清反应素滴度。ELISA试剂由北京万泰生物药业股份有限公司提供,TRUST试剂由上海荣盛生物药业有限公司提供。每次试验均严格按照试剂说明书的要求进行空白对照、阴性对照、阳性对照和质控标本,全部符合试验要求实验才有效。
1.3 梅毒的诊断标准根据实验室血清学检查结果并结合临床症状和体征,对妊娠期梅毒进行诊断[3]和新生儿先天梅毒进行诊断[4]。
1.4 梅毒治疗孕产妇梅毒首选青霉素治疗,使用苄星青霉素240万单位,肌肉注射,每周1次,连用3周为1个疗程,共2个疗程;妊娠晚期梅毒患者确诊即治疗;梅毒患者治疗后怀孕的无论梅毒血清反应素是否阳性,均于妊娠初3月、妊娠末3个月各进行治疗,青霉素过敏者改用红霉素治疗。胎儿娩出后常规TRUST滴度和ELISA检查,并按先天梅毒患儿治疗。上述病例均含产后随访,观察其预后。
1.5 统计学方法采用SPSS 16.0统计软件进行数据分析,计数资料比较用χ2检验,P<0.05有统计学意义。
2 结果
共对46855例孕产妇进行梅毒筛查,有114例诊断为妊娠合并梅毒感染,感染率为2.43‰。114例妊娠合并梅毒所娩新生儿2h后死亡1例,占0.88%(1/114),新生儿畸形3例,占2.63%(3/ 114),新生儿先天梅毒5例,占4.39%(5/114),胎死宫内11例,占9.65%(11/114)。
2.1 未治疗组、治疗组及不同孕周干预对妊娠孕妇和围产儿不良结局的影响治疗组与未治疗组在早产、低体重儿、宫内窘迫、胎死宫内、新生儿先天梅毒的发生率差异有统计学差异(P<0.05),未治疗组明显高于治疗组。流产、新生儿死亡和新生儿畸形的发生率未治疗组比治疗组高,但差异无统计学意义(P>0.05)。
<16孕周治疗组和≥16孕周治疗组,在宫内窘迫、早产、低体重儿、流产、胎死宫内、新生儿死亡、新生儿畸形、新生儿先天梅毒发生率比较差异无统计学意义(P>0.05)。二个干预治疗组均没有流产、胎死宫内、新生儿死亡、畸形和新生儿先天梅毒的发生,见表1。
2.2 孕母分娩前血清TRUST滴度水平与胎、婴儿结局的关系孕母分娩前血清TRUST滴度与胎儿的感染程度及胎儿的结局密切相关,当TRUST≥1∶8时,早产、流产、胎死宫内的发生率明显升高,与TRUST≤1∶4组比较,差异有统计学意义(P<0.05),而低体重儿、新生儿死亡、新生儿畸形、先天梅毒的发生率TRUST≥1∶8组要高于TRUST≤1∶4组,但无统计学差异(P>0.05),见表2。
3 讨论
3.1 妊娠合并梅毒的危害梅毒传播方式95%是通过性接触直接传播,是全世界流行最广的性传播疾病,在性传播疾病中其危害仅次于艾滋病[5],人是梅毒的唯一传染源和宿主。妊娠期合并梅毒的孕妇,其梅毒螺旋体能通过脐带血、胎盘或产道传播感染给胎儿,引起胎儿早产、胎儿畸形、晚期流产、死胎、新生儿先天梅毒等,严重影响孕产妇及下一代的健康。虽然妊娠期梅毒的检测、诊断和治疗非常容易,但是由于性观念的改变以及对婚前检查不够重视,梅毒的婚前和孕前检出率均有所下降,使妊娠合并梅毒发病率呈逐年上升[6]。妊娠期梅毒常无明显临床症状,妊娠合并梅毒患者又以隐性梅毒为主[7],加上孕产妇优生优育的知识缺乏或不重视,有的孕妇在妊娠期间根本不进行产前检查或产前检查不规范,造成孕妇梅毒的漏检和漏治,甚至有孕妇孕期诊断出合并梅毒感染,患者也不接受治疗或治疗不规范,这些因素造成目前梅毒感染仍然是围产儿死亡的重要原因。
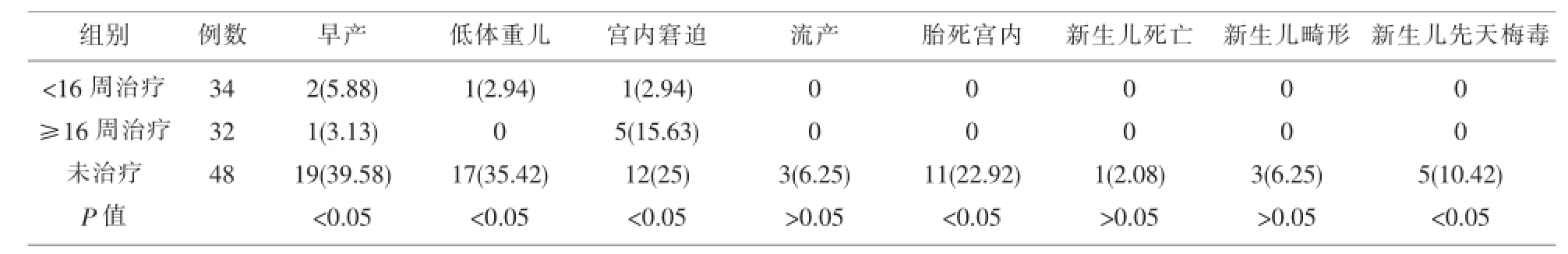
表1 不同孕周干预的不良妊娠和围产儿结局比较(%)
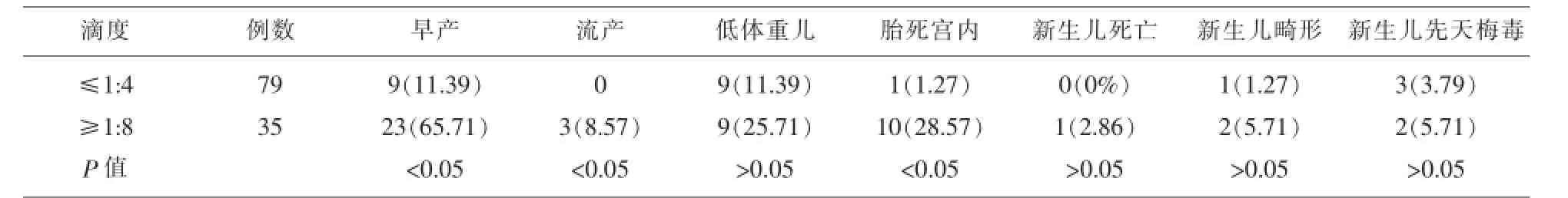
表2 孕妇血清TRUST滴度与胎、新生儿结局比较(%)
3.2 治疗与未治疗对妊娠结局及围产儿的影响本组资料检测我院妊娠期孕妇梅毒总数为46855例,114例为妊娠合并梅毒感染,感染率为2.43‰,与文献报告的2‰~5‰[8]相符合,低于邵顺芳等[9]报道的1.06%。本次研究发现,妊娠合并梅毒未治疗组中,早产发生率39.58%,流产6.25%,低体重儿35.42%,宫内窘迫25%,胎死宫内22.92%,新生儿畸形6.25%,新生儿先天梅毒10.42%。与相关研究[10]相符。可见妊娠合并梅毒如不进行规范治疗,将严重影响孕妇和围产儿的健康。
3.3 不同孕周抗梅毒治疗对妊娠结局和围产儿的影响妊娠合并梅毒早期的治疗,是为了使胎儿不受感染,在妊娠合并梅毒晚期治疗,是为了使受感染的胎儿在分娩前治愈,同时也治疗孕妇。本研究中孕16周前开始抗梅毒治疗组与16周后开始抗梅毒治疗组均没有流产、胎死宫内、新生儿死亡、胎儿畸形和新生儿先天梅毒的发生,分析11例胎死宫内和1例新生儿出生2h死亡的妊娠合并梅毒病例中,均没有进行抗梅毒的治疗,表明在不同孕周开始治疗均能得到理想的梅毒母婴阻断效果。二个治疗组在早产、低体重儿、宫内窘迫发生率比较差异无统计学意义,与黎兴盛[11]等报道的一致,这与病例选择、样本量等因素有关,但Zhu LP等[12]报道认为抗梅毒治疗越早越好,在孕18前经有效治疗,可预防母婴垂直传播,基本可避免胎儿感染[13]。也有文献资料报道治疗能够取得最大效果的阶段应该在孕期前24~28周[14]。青霉素仍然是治疗妊娠合并梅毒的首选药物。
3.4 孕母血清TRUST滴度水平对围产儿的影响本次研究孕母血清TRUST滴度水平浓度≥1:8时,其早产发生率为65.71%,流产8.57%,胎死宫内28.57%,远高于TRUST≤1:4组,差异有统计学意义(P<0.05),低体重儿、新生儿死亡、新生儿畸形、新生儿先天梅毒的发生率≥1:8组要高于≤1:4组,但二组差异无统计学意义(P>0.05)。孕母血清TRUST滴度水平与不良妊娠结局和围生儿死亡密切相关,孕母血清TRUST高滴度水平对围产儿的危害远高于低滴度水平,TRUST滴度超过1:8是先天梅毒发生的危险因素[15],分娩前TRUST滴度的控制,能有效降低胎儿的感染率[16]。
妊娠合并梅毒对孕妇和围产儿的健康影响严重,国家也制定了《中国预防和控制梅毒规划》(2010-2020年)规划,设定了先天梅毒年报告发病在15/10万以下、到2015年30/10万活产数、到2020年15/10万活产数(达到基本消除)的具体目标,同时也制定了对孕产妇和新生儿的规范筛查、规范诊断、规范治疗及儿童预防用药等详细方案和措施,国家在政策、资金、人力等方面给予有力的支持和巨大投入,在这当前预防和治疗梅毒的大好环境下,笔者认为社会和医疗机构应利用各种渠道特别是当今的电视、微信、网络、媒体等手段加强妇女保健、优生优育知识的宣传,提高妇女特别是计划妊娠妇女对梅毒危害的认识水平和预防措施,重视和规范孕前及孕期梅毒的筛查、诊断、治疗,提高梅毒的母婴阻断成功率,改善妊娠结局、提高下一代人口素质,保障母婴安全,最终达到国家设定的消灭先天梅毒的目标。
[1]王珍光,郭建巍,马骢,等.梅毒检测方法的临床应用研究[J].现代检验医学杂志,2011(26):152.
[2]Zammarchi L,Borchi B,Chiappini E,et al.Syphilis in pregnancy in Tuscany,descriptionofacaseseriesfromaglobalhealth perspective[J].J Matern Fetal Neonatal Med,2012,25(12):2601-2605.
[3]乐杰.妇产科学[M].第7版.北京:人民卫生出版社,2008:165-167.
[4]杨锡强,易著文.儿科学[M].第6版.人民卫生出版社,2004:148-149.
[5]黄建国.5684例孕产妇和新生儿梅毒感染流行病学调查[J].检验医学与临床,2011,8(13):1571-1572.
[6]王颖,魏虹娟,李素英,等.性病门诊孕妇梅毒的感染分析[J].中华医院感染学杂志,2008,18(12):1710.
[7]万正敏.妊娠合并梅毒的干预措施对围产结局的影响[J].中国妇幼保健,2013,28(3):481-483.
[8]Hong FC,Liu JB,Feng TJ,et al.Congenital syphilis:an economic evaluation of a prevention program in China[J].Sex Transm Dis,2010,37(1):26-31.
[9]邵顺芳,秦燕君,盛少琴.妊娠合并梅毒感染的影响因素分析[J].中华医院感染学杂志,2014,24(17):4351-4355.
[10]中华医学会妇产科分会感染性疾病协作组.妊娠合并梅毒的诊断和处理专家共识[J].中华妇产科杂志,2012,47(2):158-160.
[11]黎兴盛,刘和平,黄颖,等.妊娠合并梅毒的母婴阻断情况调查分析[J].实验与检验医学,2011,24(8):345-346.
[12]Zhu LP,Qin M,Du L,et al.Maternal and congenital syphilis in Shanghai,China,2002 to 2006[J].Int J Infect Dis,2010,14 Suppl e45-48.
[13]Hawkes S,Matin N,broutet N,et al.Effectiveness of Interventions to Improve Screening for Syphilis in Pregnancy:a Systematic Review and Meta-analysis[J].Lancet Infect Dis,2011,11(9):684-691.
[14]BlencoweH,CousensS,KambM,etal.LivesSavedTool supplement detection and treatment of syphilis in pregnancy to reduce syphilis related stillbirths and neonatal mortality[J].BMC Public Health,2011,13(11suppl 3):S9.
[15]李晓,李瑞琼,杜晓琴,等.产前抗梅毒治疗对妊娠期梅毒患者妊娠结局影响的临床研究[J].中国性科学,2016,25(1):74-78.
[16]连炬飞,黄瑞玉,刘紫菱,等.妊娠合并梅毒早期诊断及干预治疗对优生优育的临床意义[J].中国妇幼保健,2015,30(7):1048-1050.
Analysis of 114 cases of pregnancy complicated with syphilis pregnancy outcome and maternal and infant blocking effect
ZENG Xian,LU Yao,WANG Lixia,YU Xiang.
Jiangxi Healthcare Hospital for Women and Children,Nanchang 333006,China.
ObjectiveTo analyze study the influence of different gestations and toluidine red unheated serum test(TRUST) titer intervention on the outcomes and blocking effect of pregnant women with syphilis.MethodsThe 114 pregnancy patients with syphilis were divided into some groups,such as less than 16 gestational weeks treatment group(34 patients),more than 16 gestational weeks(32 patients)and non-treatment group(48 patients).The differences between groups of outcomes and perinatal infection were statistically analyzed by χ2test.ResultsFor the incidence rate of premature,low birth weight,fetal distress,intrauterine death,newborn congenital syphilis,there were significant differences between treatment group and non-treatment group(P<0.05). There was no significant difference in the incidence of abortion,perinatal death,congenital malformation between the two groups (P>0.05).There was no significant difference in the incidence of fetal distress,preterm birth,low birth weight,perinatal death,neonatal death,congenital malformation and congenital syphilis among the groups treated at different gestations times(P>0.05). Significant differences in perinatal death,abortion and intrauterine death existed among the groups of different TRUST titers(P<0. 05).ConclusionsEarlier treatment may improve the outcome of pregnancy,and reduce the mortality of infants.Good interventions to pregnant women with syphilis could get the better blocking effect through placenta.Maternal serum TRUST titer is an important factor influencing congenital syphilis and perinatal death.
Syphilis in pregnancy;Morality;Interruption between mother and infant;Pregnancy outcomes
R377+.1,R759.1
A
1674-1129(2016)06-0720-03
10.3969/j.issn.1674-1129.2016.06.008
2016-09-23;
2016-11-25)
江西省卫计委课题,编号20155529
曾选,男,1979年6月生,在职研究生,副主任技师,一直从事医学检验专业十余年。

