乳腺癌患者术后上肢淋巴水肿的危险因素分析
陈澎涛
河南省周口市中心医院甲状腺乳腺外科,河南周口 466000
乳腺癌患者术后上肢淋巴水肿的危险因素分析
陈澎涛
河南省周口市中心医院甲状腺乳腺外科,河南周口 466000
目的 探讨分析乳腺癌患者术后上肢淋巴水肿的危险因素分析。 方法 选取2012年1月~2015年1月在我院进行乳腺癌改良根治术治疗的单侧乳腺癌女性患者400例作为研究对象,按照是否发生上肢淋巴水肿分为上肢淋巴水肿组103例和非上肢淋巴水肿组297例;对所有受试者的临床资料进行统计分析。结果 单因素分析结果显示年龄、体质指数、淋巴结转移、腋窝淋巴结清扫、放射治疗及术后愈合并发症与上肢淋巴水肿的发生相关;多因素Logistic回归分析结果显示年龄、体质指数、腋窝淋巴结清扫、放射治疗及术后愈合并发症是上肢淋巴水肿发生的独立危险因素。 结论 上肢淋巴水肿具有诸多独立危险因素,对于出现以上危险因素的手术者应给与高度重视,以便对其采取措施,减少上肢淋巴水肿的发生。
乳腺癌;手术;上肢淋巴水肿;危险因素;Logistic回归分析
乳腺癌是一种常见恶性肿瘤,严重威胁女性健康,在我国,虽然乳腺癌的发病率较低,但有逐年上升的趋势,因此,对乳腺癌进行预防、早期诊断和资料已成为医学界关注的焦点。随着医疗手段的发展,乳腺癌患者的治疗已得到迅速发展,且生存率也得到显著提高;因此人们关注的焦点逐渐转移到术后并发症上[1-2]。上肢淋巴水肿是一种顽固的常见乳腺癌术后并发症,发生率在20%左右[3]。上肢淋巴水肿发生的主要原因为手术或放射治疗后对腋窝淋巴组织产生损伤,导致患肢末端淋巴液积聚,最终形成水肿,给患者的身心造成伤害,同时严重影响患者生活质量[4-5]。如能找到影响上肢淋巴水肿发生的因素并对其进行针对性干预可能对其发生率可进行有效控制。本研究回顾性分析了2012年1月~2015年1月在我院进行手术治疗的400例乳腺癌患者的临床资料,旨在筛选出影响上肢淋巴水肿发生的因素,为其预防提供理论依据。
1 资料与方法
1.1一般资料
选取2012年1月~2015年1月在我院进行乳腺癌改良根治术治疗的单侧乳腺癌女性患者400例作为研究对象,所有患者随访3~26个月,对其临床资料进行回顾性分析。纳入标准:年龄24~78岁之间,被诊断为原发性乳腺癌,已经完成腺癌的治疗(如手术、化疗、放疗)6个月以上,情绪稳定,认知能正常,可正常交流并清楚表达自身意愿。排除标准:其他恶性肿瘤患者,双侧乳腺癌患者,有远处转移或者肿瘤复发者,上肢或颈部有重大外伤史、手术史者,急性及慢性感染者,资料不全者。所有患者按照是否发生上肢淋巴水肿分为上肢淋巴水肿组103例,年龄24~76岁,平均(54.7±11.5)岁和非上肢淋巴水肿组297例,年龄25~78岁,平均(55.1±12.1)岁。所有患者知情同意。

表1 单因素分析结果
1.2上肢淋巴水肿的诊断和测量
上肢淋巴水肿的测量采用患肢周径测量法,对患侧腕关节、尺骨鹰嘴上下各 10cm 处分别测量周径,与检测对比差值≥2cm时诊断为上肢淋巴水肿[6-7]。患者双上肢臂围差值由专业医务人员进行测量计算。
1.3资料收集
采用问卷调查的方式对患者的一般资料进行记录,随访采用电话回访或上门随访的形式,患者双上肢臂围差值由医务人员按上述水肿测量方法取得;仔细查阅患者住院病历资料,统计可能与术后上肢淋巴水肿发生的相关因素;每3个月或半年随访1次。通过对患者一般资料及病历资料的查阅整理及统计分析,总结术后上肢淋巴水肿发生的可能相关因素。
1.4统计学分析
数据采用Excel进行录入,采用SPSS18.0统计软件对研究得到的数据进行分析,计量资料以的形式表示,并采取t检验,采用χ2检验计数资料,多因素分析采用Logistic回归分析,P<0.05代表差异具有统计学意义。
2 结果
2.1上肢淋巴水肿发生相关因素的单因素分析结果
经过单因素分析,结果显示:年龄、体质指数、淋巴结转移、腋窝淋巴结清扫、放射治疗及术后愈合并发症与上肢淋巴水肿的发生相关,见表1。
2.2上肢淋巴水肿发生相关因素的多因素Logistic回归分析
我们以上肢淋巴水肿发生相关因素作为自变量,以是否发生上肢淋巴水肿作为因变量,进行多因素Logistic回归分析,结果显示:年龄、体质指数、腋窝淋巴结清扫、放射治疗及术后愈合并发症是上肢淋巴水肿发生的独立危险因素,见表2。
3 讨论
上肢淋巴水肿作为一种顽固的常见乳腺癌术后并发症,严重影响患者生活质量,对其危险因素进行分析,对上肢淋巴水肿的预防具有重要意义,本研究结果显示,年龄、体质指数、腋窝淋巴结清扫、放射治疗及术后愈合并发症是上肢淋巴水肿发生的独立危险因素。
高龄作为上肢淋巴水肿发生的危险因素可能原因为淋巴管-静脉吻合网会随着年龄增长而减少,进一步影响淋巴引流的代偿能力,使其代偿能力下降,因而导致机体容易发生上肢淋巴水肿[8]。本研究结果还显示,体质指数≥25 kg/m2是上肢淋巴水肿发生的另一个危险因素,说明肥胖者更容易发生上肢淋巴水肿,与以往研究结果相符[7],另有研究发现,对患者的体质指数进行控制可有效降低术后发生上肢淋巴水肿的可能性,且对于已经发生上肢淋巴水肿的患者进行体质指数控制可对水肿的进展起到显著延缓作用[9],因此,对于前来就诊的体质指数≥25 kg/m2的患者应对其体质指数进行控制。
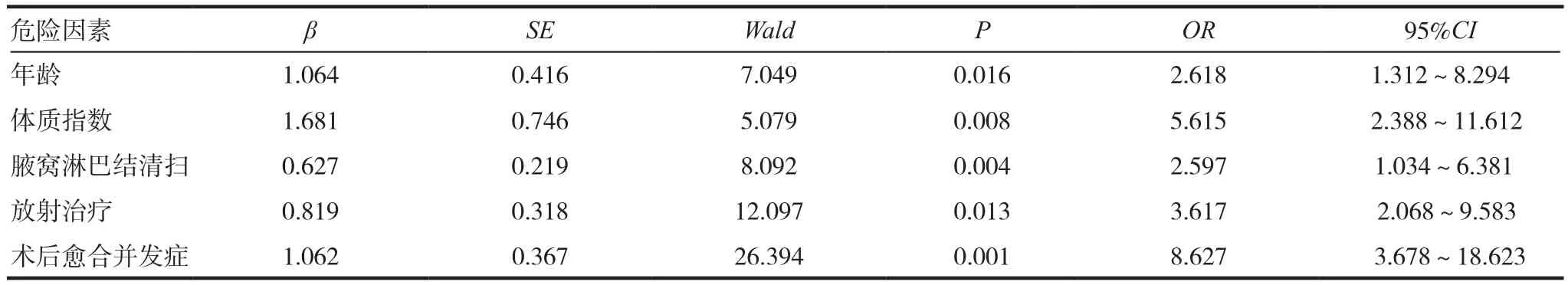
表2 多因素Logistic回归分析结果
腋窝淋巴结清扫范围作为上肢淋巴水肿发生的危险因素可能原因为手术范围过大时会对上肢与颈部、胸部组织的淋巴交通及淋巴管有所损伤,进而引发患肢末端淋巴液积聚,最终形成水肿,与以往研究结果相符[10-11];因此,针对病情发现较早,腋窝淋巴结转移可能性不大者的患者可适当缩小清扫范围。而放疗引发上肢淋巴水肿的原因是放疗会对淋巴管产生影响,引发其发生扩张及水肿等;同时会有炎性细胞浸润、结缔组织增生、淋巴管纤维化,最终导致水肿形成[12-13]。术后愈合并发症(伤口延迟愈合、感染或皮下积液)引发水肿的机制可能是伤口感染引发淋巴管炎,腋窝积液使腋区组织水肿、淋巴水肿、阻塞、纤维化,创面愈合缓慢时造成组织挛缩、瘢痕增生,压迫腋静脉及头静脉,引起回流障碍等;这些因素均会导致水肿形成[14-16]。
综上所述,上肢淋巴水肿的独立危险因素包括年龄、体质指数、腋窝淋巴结清扫、放射治疗及术后愈合并发症等,对于出现以上危险因素的手术者应给与高度重视,以便对其采取措施,减少上肢淋巴水肿的发生。
[1]郑莹,吴春晓,张敏璐.乳腺癌在中国的流行状况和疾病特征[J].中国癌症杂志,2013,23(8):561-569.
[2]郑建伟,蔡淑艳,宋慧敏,等.乳腺癌患者术后上肢淋巴水肿的危险因素分析[J]. 中华乳腺病杂志(电子版),2015,9(6):363-366.
[3]Disipio T, Rye S, Newman B, et al. Incidence of unilateral arm lymphoedema after breast cancer: a systematic review and meta-analysis[J]. Lancet Oncology,2013,14(6):500-515.
[4]Norrmén C,Tammela T,Petrova TV, et al. Biological basis of therapeutic lymphangiogenesis[J]. Circulation, 2011, 123(12):1335-1351.
[5]李惠萍, 王玲, 杨娅娟,等. 乳腺癌患者术后淋巴水肿风险评分系统的构建和评价[D]. 合肥:安徽医科大学,2013:6-15.
[6]王玲,李惠萍,王本忠.乳腺癌术后上肢淋巴水肿危险因素的研究现状[J]. 中华肿瘤防治杂志,2012, 19(13):1036-1040.
[7]陈波, 贾实, 张文海,等.乳腺癌术后上肢淋巴水肿的危险因素分析[J]. 中国医科大学学报, 2012, 28(7):637-641.
[8]黄关立, 吕世旭, 郝儒田,等. 乳腺癌病人上肢淋巴水肿的多因素分析[J]. 外科理论与实践, 2011, 16(1):39-41.
[9]Lucy K. Helyer MD MSc FRCSC, Marie Varnic RN, et al.Obesity is a risk factor for developing postoperative lymphedema in breast cancer patients[J]. Breast Journal,2010, 16(1):48-54.
[10]蔡华, 田兴松, 吴国君,等. 乳腺癌保乳术后上肢淋巴水肿形成的相关因素研究[J]. 中国现代普通外科进展, 2014,17(7):524-526.
[11]杨庄青,邹天宁,陈德滇,等. 乳腺癌腋窝淋巴结清扫术后上肢淋巴水肿的危险因素分析[J]. 现代生物医学进展, 2012,12(35):3081-3085.
[12]马桂凯. 乳腺癌术后上肢淋巴水肿的发病机制及预防的研究进展[D]. 蚌埠:蚌埠医学院, 2014:6-18.
[13]吴佳, 朱雅群, 田野,等. 乳腺癌放疗后上肢淋巴水肿的调查及危险因素分析[J]. 临床肿瘤学杂志, 2013,18(10):905-909.
[14]Vignes S, Arrault M, Dupuy A. Factors associated with increased breast cancer-related lymphedema volume[J]. Acta Oncologica, 2007, 46(8):1138-1142.
[15]杨潜. 乳腺癌腋窝淋巴结清扫术后上肢淋巴水肿的危险因素分析[D]. 上海:第二军医大学, 2009:5-14.
[16]孔荣华,于素娟,王春英,等. 联合康复法对乳腺癌术后患肢功能的影响[J].中国当代医药,2015,22(11):194-197.
Risk factor analysis for upper limb lymphedema after radical mastectomy
CHEN Pengtao
Department of Thyroid Breast Surgery in Zhoukou Central Hospital, Henan Province, Zhoukou 466000, China
Objective To investigate the risk factors for upper limb lymphedema after radical mastectomy. Methods 400 female patients of unilateral primary breast cancer who had taken modified radical mastectomy in our hospital were selected and divided into upper extremity lymphedema group including 103 cases and non upper extremity lymphedema group including 297 cases in accordance with upper extremity lymphedema occur. The clinical data of all the subjects were analyzed. Results The results showed that there was an intimate relationship between the age, BMI, lymphatic metastasis, axillary lymph node dissection, radiotherapy, postoperative complications and upper extremity lymphedema occur. The result of Logistic regression showed that age, BMI, lymphatic metastasis, axillary lymph node dissection, radiotherapy and postoperative complications were the risk factors for upper extremity lymphedema occur. Conclusion Upper limb lymphedema has many independent risk factors. When the above risk factors occur, the patients should pay more attention to reduce upper limb lymphedema.
Breast cancer; Operation; Upper limb lymphedema; Risk factor; Logistic regression
R737.9
B
2095-0616(2016)18-147-03
(2016-07-03)

