血清营养学指标与全髋关节置换术失血的相关研究
郑晓飞,刘国印,蒋逸秋,张 勇,陈建民,桂鉴超
·论 著·
血清营养学指标与全髋关节置换术失血的相关研究
郑晓飞1,2,刘国印2,蒋逸秋1,张 勇2,陈建民2,桂鉴超1
目的 探讨血清营养学指标与全髋关节置换隐性失血之间的相关性。方法 根据患者术中失血量、术后出血量、手术前后红细胞压积和输血量,计算患者的总失血量、隐性失血量、原血量和总失血量的比例,按照平均隐性失血量占总失血量的比,分低隐失血组和高隐失血组,分析高隐失血与术前血清营养学指标总蛋白(TP)、白蛋白(ALB)、前白蛋白(PA)、转铁蛋白(TRA)、淋巴细胞计数(TLC)、淋巴细胞百分比(TLP)、血红蛋白(HB)之间的关系。结果 所有患者失血量平均为1298.47 mL,占原血量的30.13%;隐性失血总量平均517.03 mL,占总失血量的39.82%;101例患者发生高隐性失血,高隐性失血量组术前ALB、PA、TRA和TLP的平均数值明显低于低隐失血量组(P<0.05),高隐性失血量组术前ALB、PA、TRA、TLC、TLP和HB评估的隐性失血发生率明显高于低隐失血量组(P<0.05),高隐失血与ALB、PA、TRA、TLP和HB相关性强(相关系数分别为0. 587、0. 517、0. 687、0.395和0. 387,均P<0.05)。结论 血清营养学指标(ALB、PA、TRA、TLP和HB)与关节置换术后高隐性失血紧密相关,判断高隐性失血的重要指标。
股骨颈骨折;全髋关节置换;隐性失血;血清营养学指标
全髋关节置换术患者年龄较大,若骨折前存在营养不良,且得不到合理改善,骨折后又不加强营养支持,可导致机体免疫功能下降、营养状态加重;此外,创伤后机体处于应激状态,代谢旺盛,蛋白质消耗增加,失血量增多,营养物质极度消耗,也容易导致营养缺乏[1-3]。如此这样,不仅会导致老年股骨颈骨折患者营养状态恶化、感染率上升、生活质量降低,还会增加住院时间、住院费用及病死率[4]。然而,血清营养学指标与隐性失血的相关研究目前国内外尚未见报道。本文回顾分析我院2010年1月-2015年4月234例单侧股骨颈骨折患者入院时的血清营养学指标,以全髋置换围术期的隐性失血与术前营养状况的相关性。
1 对象与方法
1.1 对象 纳入234例完整随访的股骨颈骨折患者进行结果分析,男82例,女152例,年龄65~94(73.28±6.28)岁。所有患者对治疗及试验方案知情同意,且得到医院伦理委员会的批准。纳入标准:①新鲜初次股骨颈骨折;②入院时和术前常规血清实验室检查;③有体重、身高记录。排除标准:①受伤到入院时间>24 h患者;②严重肝肾疾病、免疫缺陷疾病、凝血功能障碍及其他血液系统疾病、慢性感染及严重心脑血管疾病;③合并其他部位骨折;④陈旧性骨折、再次骨折或病理性骨折;⑤术前输血者;⑥资料收集不全患者。
1.2 评估内容
1.2.1 血清营养学指标检测 对急性或交界性的营养不良较敏感,是目前临床文献中应用最多一种测量方法,本研究术前和术后3 d行常规血清实验室检查。营养不良评价标准:总蛋白(TP)<65 g/L、白蛋白(ALB)<35 g/L,前白蛋白(PA)<200 mg/L,转铁蛋白(TRA)<200 mg/dL,淋巴细胞计数(TLC)<0.8×109/L,淋巴细胞百分比(TLP)<20%,男性血红蛋白(HB)<120 g/L,女性HB<110 g/L。
1.2.2 隐性失血量的计算 隐性失血量=总失血量-显性失血量;总失血量=失血总量理论值+输血量(输血量以输入红细胞1 U相当于200 mL全血计算);显性失血量=术中失血量+术后出血量。应用Gross方程,根据红细胞比容(Hct)计算理论失血总量。理论失血总量=BV×(Hct术前-Hct术后)/Hct平均,BV=K1×H3+K2×W+K3。其中BV 是患者的术前血容量(L),H 是身高(m),W是体质量(kg);男性患者K1=0.3669,K2=0.032 19,K3=0.6041;女性患者K1=0.3561,K2=0.033 08,K3=0.1833。
1.3 治疗方法 治疗前对有高血压及冠状动脉粥样硬化性心脏病等并存病进行积极治疗,并将血压控制在可耐受手术水平。对房颤、病态窦房结综合征及心、肺功能不全患者入院后心内科、呼吸科及麻醉科协同会诊。应用重组人胰岛素分次皮下注射,依据末梢全血快速血糖监测结果,调整胰岛素用量,使糖尿病患者围术期血糖尽快达标(空腹6.0~8.0 mmol/L,餐后2 h 8.0~10.0 mmol/L),胰岛素应用最大日剂量为12~68 U。所有手术均由同一组医师完成,均采用椎管内麻醉,均采用全髋关节置换术,均选用后外侧入路。所有患者均接受相同的围术期治疗方案,术中常规预防性应用二代头孢抗生素,术后持续用24 h。术后常规留置负压引流管和导尿管,48 h内拔出引流管和导尿管。自入院之日起至术前12 h应用低分子肝素钠皮下注射(5000 U/d)抗凝治疗,术后12 h继续应用,持续至术后7~10 d。术后均由同一组医师指导进行主动和被动康复功能锻炼。

2 结 果
2.1 隐性失血发生情况分析 234例患者总失血量平均为1298.47 mL,占原血容量的30.13%;隐性失血总量平均为517.03 mL,占总失血量的39.82%。根据平均隐性失血量占总失血量的比例将234例患者分为低隐性失血量(L.HBL)组(≤39.82%)和高隐性失血量(H.HBL)组(>39.82%),其中低隐失血量组有133例患者,高隐失血量组有101例患者。我们对两组患者的术前血清营养学指标进行对比分析后发现:高隐失血量组术前ALB、PA、TRA和TLP的平均数值低于低隐失血量组,差异有统计学意义(P<0.05),术前TP、TLC和HB的平均数值轻微低于低隐性失血量组,差异无统计学意义(P>0.05),见表1。
2.2 隐性失血量与术前血清营养学指标的关系 由于各组患者的营养学指标数值差异变化波动较大,同组中有些患者的指标数值远大于(或小于)正常值,有些只是轻微高于(或低于)正常值,同理,有些患者远小于正常值,有些只是轻微低于正常值,因此,如果文章只是关注和比较这些指标的平均值,就会对实验结果造成误差。为了进一步明确隐性失血量与血清营养学指标之间的关系,并排除这些指标数值的差异变化波动对研究结果的干扰,我们对经术前和术后血清营养学指标评估的隐性失血发生率(TP、ALB、PA、TRA、TLC、TLP和HB评估为营养不良患者的数量/高或低隐性失血量患者的总数量)进行比较后发现:术前高隐性失血量组ALB、PA、TRA、TLC、TLP和HB评估的隐性失血发生率明显高于低隐性失血量组,有统计学意义(P< 0.05或P<0.01)。见表2。
表1 两组患者术前血清营养学指标的比较

组别n年龄(岁)TP(g/L)ALB(g/L)PA(mg/L)TRA(mg/L)TLC(109/L)TLP(%)HB(g/L)L.HBL组13373.068.0±8.140.7±5.1146.8±19.3177.2±30.01.0±0.617.1±2.4111.0±20.9H.HBL组10173.967.4±7.536.6±4.2∗120.5±18.3∗158.7±21.3∗1.0±0.714.7±1.8∗109.7±20.6注:与L.HBL组比较,∗P<0.05
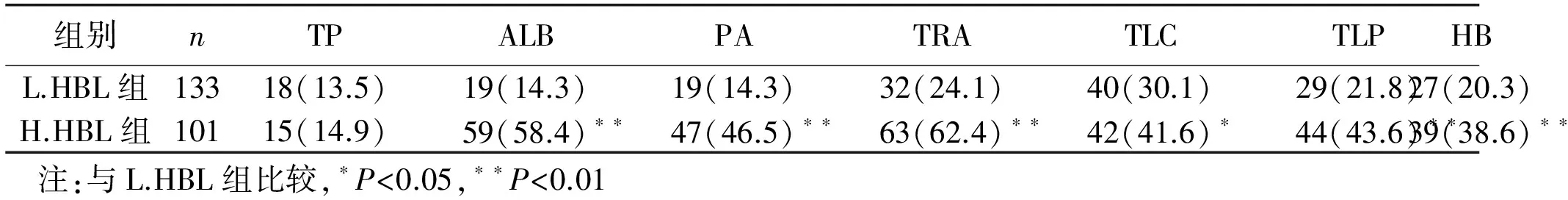
表2 两组患者血清营养学指标评估的隐性失血量发生率比较(n(%)]
2.3 高隐性失血与血清营养学指标的相关性 高隐性失血与术前ALB、PA、TRA、TLP和HB均呈正相关,差异有统计学意义(P<0.05);高隐性失血与TP和TLC之间的相关系数分别为0.133和0.297,差异无统计学意义(P>0.05)。见表3。
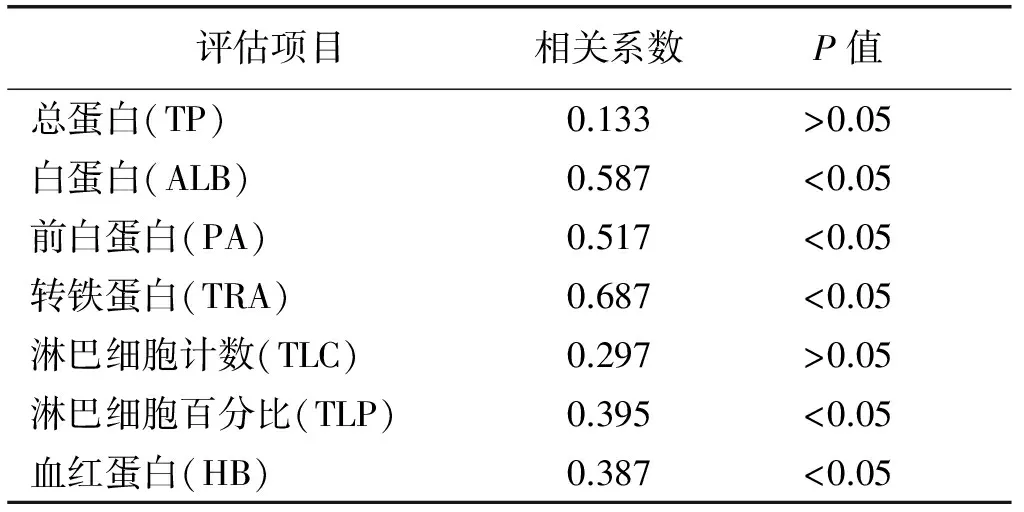
表3 高隐性失血与血清营养学指标的相关性
3 讨 论
髋部骨折是老年人的常见伤,由于老年人机体功能退化,代谢水平降低,且多伴有严重的骨质疏松及其他多种内科疾病,若采取牵引等保守治疗极易导致各种严重并发症,致残率和病死率极高[5]。为提高老年髋部骨折患者的生活质量和预后,手术治疗成为大多数此类骨折的首选[6-8]。随着人工关节置换技术的发展,髋部骨折行关节置换术的患者越来越多。人工髋关节置换术能达到稳定关节结构、缓解疼痛、矫正畸形、重建髋关节活动功能、缩短卧床时间、改善生活质量的目的。但是老年髋部骨折患者手术承受能力差,围术期风险很高,因此治疗前需要进行充分的准备和评估。
由于老年髋部骨折患者出现营养不良非常普遍,因此,营养状态是影响患者术后预后的重要因素[9-11]。但在实际工作中,临床医师较少对骨科住院患者的营养状况进行综合、系统的评价,营养状况与关节置换围术期隐性失血的关系尚未引起大家的关注[12-18]。本研究根据平均隐性失血量占总失血量的比例将所有患者分为低隐失血量组和高隐失血量组,并分析高隐性失血与术前血清营养学指标之间的关系,结果显示:术前ALB、PA、TRA和TLP的数值随着隐性失血量的增加而逐渐降低,术前高隐失血量组ALB、PA、TRA、TLC、TLP和HB评估的隐性失血发生率明显高于低隐失血量组。综合血清营养学指标的数值及这些指标评估的术前营养不良发生率,我们发现:血清营养学指标(ALB、PA、TRA、TLP和HB)与全髋关节置换围术期隐性失血量有良好的相关性,切在预先评估隐性失血情况方面具有一定的可靠性,可作为判断高隐性失血的重要指标。
在临床工作中客观、标准、有效地评估患者的营养状态,有利于判定病情和采取预防措施。正确评估老年髋部骨折患者的营养状况不仅能够及时发现患者的营养状态,避免治疗的盲目性,还能对围术期患者进行有效的预测和控制干预,从而改善营养不良、提高手术成功率、减少术后并发症、降低病死率[19-21]。我们认为,对于骨科老年患者,术前通过检测血清营养学指标(ALB、PA、TRA、TLP和HB)结果对围术期患者进行有效的评估、调整和治疗。术中严格掌握无菌原则,实施血流动力学和血容量优化措施,减少术中出血,缩短手术时间。术后密切关注血清营养学指标(ALB、PA、TRA、TLP和HB)的变化,并根据结果变化情况对营养不良患者进行及时营养调整和护理。通过对围术期营养不良的规范化治疗,可改变围术期血清营养学指标的变化,进而改善其隐性失血情况。因此,营养状况可作为一种新的隐性失血的影响因素和治疗靶点,为隐性失血的临床诊断和治疗提供一种新的思路。
[1] Atay IM, Aslan A, Burc H, et al. Is depression associated with functional recovery after hip fracture in the elderly?[J]. J Orthop,2016,13(2):115-118.
[2] 丁 敏,祁 伟,刘方刚,等.氨甲环酸在人工全髋关节置换术中局部应用的疗效分析[J].医学研究生学报,2014,27(8):833-835.
[3] Saletti-Cuesta L, Tutton L, Wright J. The relevance of gender in the care of hip fracture patients[J]. Int J Orthop Trauma Nurs,2016,22:3-12.
[4] Pedersen AB, Christiansen CF, Gammelager H, et al. Risk of acute renal failure and mortality after surgery for a fracture of the hip: a population-based cohort study[J]. Bone Joint J,2016,98-B(8):1112-1118.
[5] 王兴元,曹洪兵,范丽娟,等. 肌钙蛋白对髋部骨折患者短期和长期病死率的预测作用[J]. 东南国防医药,2015,17(4):368-371.
[6] Leu TH, Chang WC, Lin JC, et al. Incidence and excess mortality of hip fracture in young adults: a nationwide population-based cohort study[J]. BMC Musculoskelet Disord,2016,17:326. doi: 10.1186/s12891-016-1166-9.
[7] Oliver D. David Oliver: Hip fracture care shows the way[J]. BMJ,2016,354:i3979. doi: 10.1136/bmj.i3979. No abstract available.
[8] Roh HW, Hong CH, Lee S, et al. Frontal Lobe Function and Risk of Hip Fracture in Patient With Alzheimer Disease: An Analysis of Linked Data[J]. Medicine (Baltimore),2015,94(45):e1918..
[9] 叶 春,张忻平,王希泽,等. 老年胃癌患者围手术期营养评估及术后早期肠内营养的临床研究[J]. 东南国防医药,2015,17(6):579-582.
[10]Kieffer WK, Rennie CS, Gandhe AJ. Preoperative albumin as a predictor of one-year mortality in patients with fractured neck of femur[J]. Ann R Coll Surg Engl,2013,95(1):26-28.
[11]Koren-Hakim T, Weiss A, Hershkovitz A, et al. The relationship between nutritional status of hip fracture operated elderly patients and their functioning, comorbidity and outcome[J]. Clin Nutr,2012,31(6):917-921.
[12]Salminen H, Saaf M, Johansson SE, et al. Nutritional status, as determined by the Mini-Nutritional Assessment, and osteoporosis: a cross-sectional study of an elderly female population[J]. Eur J Clin Nutr,2006,60(4):486-493.
[13]Flodin L, Cederholm T, Saaf M, et al. Effects of protein-rich nutritional supplementation and bisphosphonates on body composition, handgrip strength and health-related quality of life after hip fracture: a 12-month randomized controlled study[J]. BMC Geriatr,2015,15:149.
[14]Koren-Hakim T, Weiss A, Hershkovitz A, et al. Comparing the adequacy of the MNA-SF, NRS-2002 and MUST nutritional tools in assessing malnutrition in hip fracture operated elderly patients[J]. Clin Nutr,2016,35(5):1053-1058.
[15]Nuotio M, Tuominen P, Luukkaala T. Association of nutritional status as measured by the Mini-Nutritional Assessment Short Form with changes in mobility, institutionalization and death after hip fracture[J]. Eur J Clin Nutr,2016,70(3):393-398.
[16]Koren-Hakim T, Weiss A, Hershkovitz A, et al. The relationship between nutritional status of hip fracture operated elderly patients and their functioning, comorbidity and outcome[J]. Clin Nutr,2012,31(6):917-921.
[17]Myint MW, Wu J, Wong E, et al. Clinical benefits of oral nutritional supplementation for elderly hip fracture patients: a single blind randomised controlled trial[J]. Age Ageing,2013,42(1):39-45.
[18]Wyers CE, Reijven PL, Evers SM, et al. Cost-effectiveness of nutritional intervention in elderly subjects after hip fracture. A randomized controlled trial[J]. Osteoporos Int,2013,24(1):151-162.
[19]Flodin L, Saaf M, Cederholm T, et al. Additive effects of nutritional supplementation, together with bisphosphonates, on bone mineral density after hip fracture: a 12-month randomized controlled study[J]. Clin Interv Aging,2014,9:1043-1050.
[20]Gumieiro DN, Rafacho BP, Goncalves AF, et al. Mini Nutritional Assessment predicts gait status and mortality 6 months after hip fracture[J]. Br J Nutr,2013,109(9):1657-1661.
[21]Gunnarsson AK, Akerfeldt T, Larsson S, et al. Increased energy intake in hip fracture patients affects nutritional biochemical markers[J]. Scand J Surg,2012,101(3):204-210.
(本文编辑:黄攸生; 英文编辑:王建东)
The correlational study between hidden blood loss and serological examinations
ZHENG Xiao-fei1,2, LIU Guo-yin2, JIANG Yi-qiu1,ZHANGYong2,CHENJian-min2,GUIJian-chao1.
1.DepartmentofOrthopedics,NanjingHospitalAffiliatedtoNanjingMedicalUniversity,Nanjing,Jiangsu210006,China; 2.DepartmentofOrthopaedics, 81HospitalofPLA,Nanjing,Jiangsu210002,China
Objective To identify the correlation between hidden blood loss and serological examinations. Methods The total blood loss, hidden blood loss and their proportion on the original blood volume and total blood loss was calculated depending on height, weight, intra-operative blood loss, post-operative blood loss, pre -and post-operative Hct, and blood transfused. According to the proportion of mean hidden blood loss on total blood loss, patients were divided into low hidden blood loss group and high hidden blood loss group. Then, we analyzed the relationship among high hidden blood loss and preoperative serological examinations (TP, ALB, PA, TRA, TLC, TLP and Hb). Results The mean total blood loss was 1298.47 mL, accounting for 30.13% of the original blood volume. The mean hidden blood loss was 517.03 mL, accounting for 39.82% of the total blood loss. 101 of 234 cases were found to have high hidden blood loss, and the preoperative data of ALB, PA, TRA and TLP in high hidden blood loss group was higher than that in low hidden blood loss group (P<0.05). The preoperative incidence of hidden blood loss assessed by ALB, PA, TRA, TLC, TLP and Hb in high hidden blood loss group was markedly higher than that in low hidden blood loss group (P<0.05). The preoperative ALB, PA, TRA, TLP and Hb showed strong correlation with high hidden blood loss (correlation coefficients was 0. 587, 0. 517, 0. 687, 0.395 and 0. 387, respectively,P<0.05). Conclusion The serological examinations (ALB, PA, TRA, TLP and Hb) had significant value in predicting the risk of high hidden blood loss and could be considered as important indicators for judging high hidden blood loss.
hip fractures; total hip replacement; hidden blood loss; serological examination
江苏省科教兴卫工程医学领军人才基金(LJ201106)
1. 210006江苏南京,南京医科大学附属南京医院骨科;2. 210002江苏南京,解放军81医院骨科
桂鉴超,E-mail:gui1997@126.com
郑晓飞,刘国印,蒋逸秋,等.血清营养学指标与全髋关节置换术失血的相关研究[J].东南国防医药,2016,18(5):475-478.
R687.4
A
10.3969/j.issn.1672-271X.2016.05.008
2016-06-06;
2016-08-27)

