新生儿缺氧缺血性脑病临床与神经病理的相关性研究
新生儿缺氧缺血性脑病临床与神经病理的相关性研究
潘奇峰
湖北江汉油田总医院儿科 潜江 433121
目的 观察新生儿缺氧缺血性脑病临床与神经病理之间的相关性。方法 纳入2014-05—2015-04缺氧缺血性脑病患儿90例,进行免疫组化法观察不同生存时间的原纤维性酸性蛋白(GFAP)标记的星形胶质细胞的变化;比较宫内窘迫组(慢性缺氧缺血)、出生窒息组(急性缺氧缺血)、混合性缺氧缺血组(同时存在出生窒息及宫内窘迫)的原纤维酸性蛋白(GFAP)标记的星形胶质细胞的变化。结果 生后24 h内死亡组GFAP标记的星形胶质细胞的增生程度显著高于生后24~72 h内死亡组、生后72 h~6 d死亡组,差异有统计学意义(P<0.05);宫内窘迫组(慢性缺氧缺血)、出生窒息组(急性缺氧缺血)、混合性缺氧缺血组(同时存在出生窒息及宫内窘迫)的原纤维酸性蛋白(GFAP)标记的星形胶质细胞的变化比较,差异有统计学意义(P<0.05)。结论 缺氧缺血性脑病患儿的神经病理改变与HIE的病程、病情严重程度密切相关。
缺血缺氧性脑病;星形胶质细胞;神经病理;临床症状
新生儿窒息缺血性脑病(hypoxic ischemic encephalopathy,HIE)属于妇产科较为多见的一类新生儿疾病[1]。HIE的发生与围生期出现缺氧窒息有密切联系,当出现缺氧窒息后,能够造成新生儿大脑的缺氧缺血性损伤[2]。研究显示[3],新生儿缺氧缺血性脑病的神经病理改变与HIE的发病情况、病程、病情严重程度等因素密切相关。监测新生儿缺氧缺血性脑病的神经病理改变可用于评估病情的严重程度。本次研究探讨新生儿缺血缺氧性脑病的临床症状与神经病理的相关性,现报道如下。
1 资料和方法
1.1 一般资料 本研究共纳入新生儿缺氧缺血性脑病者90例,均为2014-05—2015-04于我院生产的新生儿病例。所有对象均符合中华医学会脑病科学会制订的HIE诊断标准[4]。此外,所有HIE患儿均进行头颅CT检查,证实患有HIE。胎龄37~42周,平均(39.6±2.1)周;出生体质量3 000~4 600 g,平均(3 878.1±413.4)g;Apgar评分:1~3分6例,4~7分16例,8~10分13例。根据病情严重程度分为宫内窘迫组(慢性缺氧缺血)40例,男22例,女18例,平均胎龄(39.6±2.1)周,平均体质量(3 878.1±413.3)g;出生窒息组(急性缺氧缺血)25例,男13例,女12例,平均胎龄(39.6±2.0)周,平均体质量(3 878.1±413.3)g;混合性缺氧缺血组(同时存在出生窒息及宫内窘迫)25例,男14例,女11例,平均胎龄(39.5±2.1)周,平均体质量(3 878.1±413.3)g。3组胎龄、体质量、性别等比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 均在死亡24 h内完成剖检,检查全身各主要器官,重点观察脑部病变,称重后由10%福尔马林溶液2周固定,在脊髓、脑干、小脑、海马、基底节、大脑额叶等取材3 cm×2 cm×0.3 cm,常规酒精梯度脱水,二甲苯透明,石蜡包埋,每个部位连续5张切片,约4 μm,予以HE染色,应用免疫组化法经由胶质原纤维性酸性蛋白(GFAP)法标记星形胶质细胞,20倍物镜下取片6个视野,阳性细胞为细胞膜棕褐色细胞,应用摄影机扫描存储图像且进行图像系统分析。
1.3 观察指标[5]观察不同生存时间的原纤维性酸性蛋白(GFAP)标记的星形胶质细胞的变化;比较宫内窘迫组(慢性缺氧缺血)、出生窒息组(急性缺氧缺血)、混合性缺氧缺血组(同时存在出生窒息及宫内窘迫)的原纤维酸性蛋白(GFAP)标记的星形胶质细胞的变化。
1.4 仪器 MICROPHOT-FXA型NIKON摄影机。
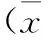
2 结果
2.1 不同生存时间GFAP标记的星形胶质细胞变化 生后24 h内死亡组的GFAP标记的星形胶质细胞的增生程度显著高于生后24~72 h内死亡组、生后72 h~6 d死亡组,差异有统计学意义(P<0.05)。见表1。
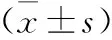
表1 不同生存时间GFAP标记的星形胶质细胞变化
2.2 不同疾病类型GFAP标记的星形胶质细胞变化 宫内窘迫组(慢性缺氧缺血)、出生窒息组(急性缺氧缺血)、混合性缺氧缺血组(同时存在出生窒息及宫内窘迫)的原纤维酸性蛋白(GFAP)标记的星形胶质细胞的变化比较,差异有统计学意义(P<0.05)。见表2。
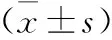
表2 不同疾病类型GFAP标记的星形胶质细胞变化
3 讨论
新生儿缺血缺氧性脑病是一种常见的新生儿疾病,缺氧缺血会导致脑部的损伤,是引起肌张力变化和惊厥的主要因素[6]。缺血缺氧性脑病分为轻度:新生儿容易兴奋、激动、震颤,拥抱反射活跃等[7];中度:肌张力下降,接近一般患儿有惊厥发作,吸吮反射减弱;重度:昏迷、持续惊厥状态,甚至大脑僵直状态等。由此可见,缺血缺氧性脑病严重危害新生儿健康状况。临床上对于缺血缺氧性脑病的治疗目的在于尽可能维持内环境的稳定,改善受损神经元,控制惊厥状态,促进脑循环等[8]。目前,对于新生儿缺氧缺血性脑病临床与神经病理之间的相关性已成为医学者的重要研究内容[9]。
本研究结果显示,生后24 h内死亡组GFAP标记的星形胶质细胞的增生程度显著高于生后24~72 h内死亡组、生后72 h~6 d死亡组,差异有统计学意义(P<0.05);宫内窘迫组(慢性缺氧缺血)、出生窒息组(急性缺氧缺血)、混合性缺氧缺血组(同时存在出生窒息及宫内窘迫)的原纤维酸性蛋白(GFAP)标记的星形胶质细胞的变化比较,差异有统计学意义(P<0.05),与范爽等[10]的研究结果大体一致,星形胶质细胞活化增生,表现为免疫组化染色GFAP表达增强、细胞体突起延长增多、肿胀、肥大等,脑水肿程度越严重部位,神经细胞病变越重,AST增生程度越重;本组均出现不同程度的脑水肿,在急性脑缺氧数小时即可出现脑水肿,脑水肿可加重脑组织缺氧缺血程度引发脑组织坏死,形成恶性循环;急性HIE病例延髓水肿较重,靠近神经核部位水肿越重,大脑表现则轻;与脑组织对缺氧缺血程度的轻重缓急程度密切相关。
[1] 唐宪明,吴素贞.足月新生儿缺氧缺血性脑病临床分度和CT表现的对照分析[J].中国医药指南,2012,10(18):155-158.
[2] 李佩清.血清神经元特异性烯醇化酶浓度变化与新生儿缺氧缺血性脑病的相关性研究[J].中国急救医学,2014,34(2):155-158.
[3] 管玥,闫安辉,董鹏,等.新生儿缺氧缺血性脑病的DWI表现及ADC值与血清NSE的相关性研究[J].中国中西医结合影像学杂志,2014,2(z1):68-69.
[4] 武辉,严超英,王东轩.新生儿缺氧缺血性脑病临床症状与神经病理的研究[J].中国妇幼保健,2013,48(1):234-235.
[5] 陈志平,魏艳,侯新光,等.新生儿缺氧缺血性脑病CT影像与病理对照研究[J].实用儿科临床杂志,2013,15(3):3 967-3 969.
[6] 芦菲,董力杰,李梅,等.促红细胞生成素对新生儿窒息后脑损伤神经行为发育的影响[J].中国初级卫生保健,2012,26(6):81-82.
[7] 李佩青,周伟,张喆,等.血清神经元特异性烯醇化酶与围产儿缺氧缺血性脑病相关性研究[J].中国妇幼保健,2013,28(15):2 402-2 407.
[8] 邱永升,徐庆.婴幼儿体外循环中应用右美托咪定对S-100B蛋白及NSE的影响[J].实用医学杂志,2013,29(18):24-25;30.
[9] 吕静.缺氧缺血性脑病患儿血清中NSE及TEOAE与听力检测关系的临床研究[J].中国妇幼保健,2010,25(8):729-731.
[10] 范爽,宋德彪,李艳辉,等.神经元特异性烯醇化酶对心肺复苏后缺血缺氧性脑病的临床意义[J].中国急救医学,2012,32(7):71.
(收稿2015-10-25)
R722.1
A
1673-5110(2016)20-0046-02

