极低出生体重儿支气管肺发育不良及其危险因素临床研究
伍晓洪
(广西壮族自治区桂平市人民医院, 广西 桂平 537200)
极低出生体重儿支气管肺发育不良及其危险因素临床研究
伍晓洪
(广西壮族自治区桂平市人民医院, 广西 桂平 537200)
目的:探讨极低出生体重儿支气管肺发育不良(BPD)的临床危险因素。方法:选取就诊的极低出生体重儿200例,将其分为BPD组,和非BPD组,比较两组患者发生BPD的危险因素。结果:两组患者在胎龄、机械通气治疗时间、吸氧浓度>40%、宫内感染、院外感染等方面,都有着明显差异,P<0.05,有统计学意义,即胎龄、机械通气治疗时间、吸氧浓度>40%、宫内感染、院外感染等因素是BPD发生的重要因素。结论:要注重预防早产、降低孕妇发生感染性疾病几率,采取有效的用氧策略,来降低极低出生体重儿支气管肺发育不良的发生率。
极低出生体重儿; 支气管肺发育不良; 临床危险因素
本文回顾本院收治的200例极低出生体重儿支气管肺发育不良的一些情况,探讨其发病的危险因素,总结如下。
1 资料与方法
1.1 临床资料:2012年1月至2015年1月我院收治200例极低出生体重儿,其中男性患儿123例,女性患儿75例,平均胎龄为(31.±3.5),出生体重均为(1.28± 0.045)kg;出生前,发生宫内感染的患儿有86例;出生时患儿出现窒息现象者37例;新生儿出现肺炎患者32例;严重败血症患儿有9例,利用机械通气治疗的的患儿有124例。将这200例患儿根据诊断标准分为BPD组(45例),和非BPD组(155例)。BPD诊断标准:有肺透明病或有肺通气病史超过3d、胸片有异常、有呼吸症状或有氧依赖大于28d;同时出现以上3个情况的诊断为BPD患儿;否则不可诊断为BPD患儿。
1.2 观察指标:详细记录两组极低出生体重儿的病例资料,例如新生儿的胎龄、出生时的体重、机械通气治疗时间、持续供氧时间、吸氧浓度>40%的时间、新生儿出生后血钠溶度、出生后7d液体的总摄入量、新生儿胎膜早破、宫内感染、住院时间感染等。
1.3 治疗方法:所有极低出生体重儿在入院后,在进行对症治疗的同时,还对新生儿实施支气管肺发育不良疾病的预防治疗工作。当患儿出现肺透明膜病时,选择PS联合经鼻气道正压通气方法对患儿进行治疗。同时,在保证患儿体内的血氧饱和度处于正常的情况下,尽量不要采用氧气作为患儿的通气来源,倘若必须使用氧气对患儿进行吸入治疗时,要注重保证所吸入氧气的浓度应该低于40%,且注重将时间保证在14d之内;当极低出生体重新生儿出现了呼吸暂停、心率加快等早期感染症状时,要注重即刻确定患儿已经被感染,然后选择敏感抗生素对患儿进行治疗,并严格控制患儿每日的液体输入量,患儿出现贫血时,可以选择红细胞悬液对患儿进行滴注治疗[1]。在确诊新生儿为支气管肺发育不良患者时,要给患儿采用普米克雾化吸入治疗。
1.4 统计学方法:在治疗过程中,涉及到的各项记录数据,利用SPSS19.0软件进行分类和汇总处理,计数资料以n(%)描述,组间比较采取χ2检验;计量资料以均数±标准差表示,组间比较采用独立样本t检验或t'检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 一般情况:将200例患儿纳入研究,其中男性患儿123例,女性患儿75例,平均胎龄为(31.±3.5),出生体重均为(1.28±0.045)kg,均低于非BPD组,二者组间差异明显,P<0.05,有统计学意义;BPD组的宫内感染、院外感染情况明显高于非BPD组,二者组间差异明显,P<0.05,有统计学意义,见表1。

表1 两组患儿一般资料及感染情况对比
2.2 BPD组和非BPD组,极低出生体重儿出生后一周血钠浓度和出生后一周液体摄入量差异不明显无统计学意义,而动脉导管未关闭情况,二者组间差异明显,有统计学意义(见表2)。

表2 两种患儿出生后一周内钠浓度,液体摄入量比较、动脉导管关闭比较
2.3 呼吸治疗情况:两组极低出生体重儿在治疗过程中,治疗的机械通气时间、持续呼吸未气道正压通气給氧时间、总吸氧治疗时间、吸氧浓度>40%时间、等方面,有显著差异,P<0.05,有统计学意义(见表3)。
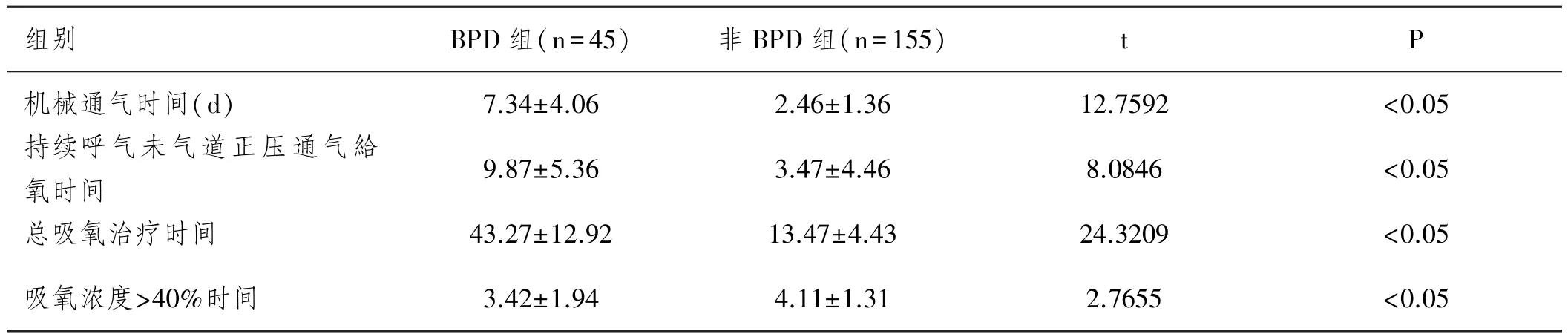
表3 两组患者呼吸治疗情况的比较分析
3 讨 论
新生儿的支气管肺发育不良发生率呈上升趋势[2]。极低出生体重儿有着肺组织发育程度欠成熟、肺泡及肺间质等组织发育不健全,肺部结缔组织发育出现异常情况等特征,这使得极低出生体重新生儿容易在各种外力因素的作用下,出现肺部发炎、过敏等现象,使得机体内有害氧自由分子对肺组织的发育造成损伤,进而抑制了肺泡化的生理过程,使得肺组织内的肺泡数量明显减少,进而导致肺组织间质纤维化现象的出现,最终导致了气管肺发育不良病症的形成。本研究发现,机械通气治疗和氧气治疗时间过长,是导致极低出生体重儿出现气管肺发育不良疾病的重要发病机制。机械通气治疗过程时,引起的各类型伤害,以及新生儿吸入氧气过量而发生的不良反应,是引起患儿出现肺组织受损的重要机制。
另外,当极低出生体重新生儿在治疗过程中,吸氧时间过长以及吸氧浓度>40%时间也是引发BPD发生的重要因素。新生儿倘若长时间、高浓度吸入氧气,就会使新生儿体内产生大量有害氧自由基分子,导致呼吸道上皮细胞出现大面积死亡,进而对患儿的身体造成严重损害。因而,在临床治疗方面,应该尽量减少氧气吸入治疗时间,降低吸入氧气的浓度,预防BPD的发生[3]。
在本研究中发现,BPD组患儿的宫内感染率要高于非BPD组,这表明,宫内感染也是BPD发生的重要原因。近些年来,宫内感染引起的BPD疾病的发生率明显增多,这主要是因为,当孕妇患有羊毛膜炎时,可以明显增加脐血中炎细胞因子的表达水平,使得各种炎症细胞在新生儿肺部大量聚集,进而导致新生儿肺部炎症介质因子的释放,导致新生儿肺组织毛细血管的通透程度增强,这样就会使新生儿的肺部组织受到严重损坏,使患儿出现呼吸道感染,肺组织、肺间质受到等症状。另外,患儿的全身炎症反应,还可以促进新生儿体内各种血管活性物质的释放,这会导致患儿身体的动脉导管出现延迟甚至关闭等状况,增加了患儿患上肺组织水肿、心率衰竭等疾病发病率。动脉导管未关闭,还会使患儿肺组织循环血量明显增长,增加了患儿肺组织水肿、感染的几率。
[1] 程红斌.肺表面活性蛋白B基因多态性与新生儿肺支气管发育不良的危险相关性[J].临床和实验医学杂志,2015,8(10):800~802.
[2] 潘燕峰.极低出生体重儿支气管肺发育不良的高危因素分析[J].中国实用医药,2013,8(19):110~111.
[3] 万爱英,何方.极低出生体重儿支气管肺发育不良的高危因素分析[J].临床肺科杂志,2013,18(12):2292~2294.
1006-6233(2016)09-1525-03
A 【doi】10.3969/j.issn.1006-6233.2016.09.050
广西壮族自治区科学研究与技术开发计划项目,(编号:C12018115)

