泰州地区中年人群睡眠时间与慢性肾脏疾病的相关性分析
章月蟾 刘足云 邓 晚 金 力 王笑峰
(复旦大学生命科学学院现代人类学教育部重点实验室 上海 200433)
泰州地区中年人群睡眠时间与慢性肾脏疾病的相关性分析
章月蟾刘足云邓晚金力王笑峰△
(复旦大学生命科学学院现代人类学教育部重点实验室上海200433)
目的探讨中国泰州地区的中年人群中自我报告的睡眠时间与慢性肾脏疾病 (chronic kidney disease,CKD)的相关性。方法数据来自泰州人群健康跟踪调查 (Taizhou Longitudinal Study,TZL)第3阶段35~64岁人群,以血清肌酐作为定义肾脏损伤的指标,采用CKD-EPI公式得出估计肾小球滤过率 (estimate glomerular filtration rate,eGFR),并将eGFR为60~90 mL·min-1·1.73 m-2定义为轻度肾功能损伤,将eGFR<60 mL·min-1·1.73 m-2定义为 CKD。利用二分类Logistic回归分析睡眠时间和CKD之间的风险关系。结果在纳入研究的19 450人中短睡眠时间 (≤7 h/天)随着eGFR的下降,在肾功能正常、轻度肾功能损伤及CKD组中的比例逐渐增加,分别为44.5%、 46.7%和52.0% (P<0.001)。在校正一系列变量 (人口统计学、生活方式、健康状态和生化检验)后,短睡眠时间与CKD之间有显著统计学相关性 (OR:1.37,95%CI:1.12~1.68)。而长睡眠时间 (≥9 h/天)与CKD患病率之间没有显著的统计学意义,也未发现睡眠时间与轻度肾功能损伤有统计学关联。结论在泰州地区35~64岁的中年人群中短睡眠时间与CKD之间有显著的统计学关联。
睡眠时间;慢性肾脏疾病;人群;危险因素
慢性肾脏疾病 (chronic kidney disease,CKD)是全球公认的公共卫生问题,不仅给患者带来健康危害,还给家庭和国家带来严重的经济负担。中国的CKD患病率高达10.8%,即我国约有1.20亿(1.13~1.25亿) CKD患者[1]。随着CKD的高危人群如高血压、糖尿病和肥胖人群的数量不断增多,CKD患者数量将进一步扩大。CKD不仅增加终末期肾脏疾病的发病风险[2],而且增加心血管疾病发病率和死亡率[3-4]。
习惯性睡眠时间的长短可能影响慢性疾病的发病率和死亡率。睡眠时间异常可能增加冠心病[5]、高血压[6]、2型糖尿病[7]和肥胖[8]的发病风险及全因死亡率。良好的睡眠质量和适宜的睡眠时间是一种健康的生活方式,然而随着现代生活节奏加快,睡眠问题在全世界范围内越来越普遍。睡眠时间异常可改变人体的生物节律,通过过度激活肾素-血管紧张素-醛固酮系统 (renin-angiotensin-aldosterone system,RAAS)[9]及交感神经过度兴奋[10],导致人体激素平衡紊乱。美国国家健康与营养调查的大样本人群研究(n=9 110,年龄>20岁)发现,睡眠时间异常会增加CKD (eGFR:15~59 mL·min-1·1.73 m-2)或轻度肾功能损伤 (eGFR:60~90 mL·min-1·1.73 m-2)的风险[11]。欧美人群很少有午睡习惯,因此睡眠时间定义与中国人有所不同。在中国社区人群中,睡眠时间异常与轻度肾功能损伤及CKD的关系尚无报道。本研究在中国泰州地区的中年人群中探讨它们之间的关系,以期为我国CKD的人群预防提供数据支持。
资 料 和 方 法
研究对象研究对象为参加TZL研究第3阶段基线调查 (2012年3月—2013年12月)的人群。TZL研究是以泰州城乡居民为研究对象的慢性病前瞻性队列研究,采用3阶段分层随机整群抽样的原则,选择泰州市海陵区、高港区和泰兴市部分城市和农村社区的居民进行调查。
研究对象为常住居民,年龄35~64岁,排除身体残疾者,肿瘤、严重肝肾疾病、消化道疾病患者等,共纳入22 385人。所有研究对象均阅读并签署了知情同意书,并通过复旦大学生命科学学院伦理学委员会审查批准。
调查内容和方法TZL调查由经培训并认证合格的调查员实施,调查结果进行严格的质量控制。TZL调查方法包括3个部分:(1) 问卷调查:人口学特征 (年龄、民族、婚姻状况等),社会经济状况,生活方式 (吸烟史、饮酒史等),既往病史和家族史等。(2) 体质测量:使用已校准的自动测量仪器 (KIKER PIUS GL-310)测量,身高精确到0.1 cm,体重精确到0.1 kg。血压测量要求调查对象在平静座位不抽烟状态下,采用全自动血压仪(EASY-X-900)进行2次重复测量,取平均值。(3) 生化指标检测:调查对象禁食10 h以上,次日清早空腹抽取2 mL静脉血,使用TBA-40FR生化分析仪 (日本东芝公司)测定空腹血糖 (fasting blood glucose,FPG)、尿酸 (uric acid,UA)、总胆固醇 (total cholesterol,TC)、三酰甘油 (triglyceride,TG)、低密度脂蛋白胆固醇 (low-density lipoprotein cholesterol,LDL-C)和高密度脂蛋白胆固醇 (high-density lipoprotein cholesterol,HDL-C)。
变量定义eGFR采用CKD-EPI公式计算。60 mL·min-1·1.73 m-2≤eGFR≤90 mL·min-1·1.73 m-2定义为轻度肾功能损伤 (轻度CKD),eGFR<60 mL·min-1·1.73 m-2定义为CKD,eGFR>90 mL·min-1·1.73 m-2定义为对照 (非CKD)。睡眠时间变量主要通过问卷形式获得,问题为:“通常情况下,您平均每天睡多长时间 (包括午休时间)?”结果精确到小数点后一位。睡眠时间 (包括午休时间)定义如下:短睡眠时间≤7 h/天;7 h/天<正常睡眠时间<9 h/天;长睡眠时间≥9 h/天。
体质指数 (body mass index,BMI):体重/身高2。糖尿病:(1) FPG≥7 mmol/L (126 mg/dL),(2) 自报糖尿病,(3) 服用降糖药物;高尿酸血症:男性尿酸>422 μmol/L,女性尿酸>363 μmol/L。收缩压 (systolic blood pressure,SBP)和舒张压 (diastolic blood pressure,DBP):左右手臂各测量1次取平均值。
教育、家庭收入、午休、吸烟、饮酒、自我评价的健康状况通过问卷获得。
结 果
入组人群一般情况本研究选取TZL第3阶段35~64岁泰州中年人群为调查对象,剔除重要变量缺失者后剩余19 450人。男性占38.5%,平均年龄 (51.8±8.2)岁;女性占61.5%,平均年龄 (50.8±7.9)岁。男性中吸烟和饮酒的比例分别为62.6%和48.4%,女性中吸烟和饮酒的比例分别为7.5%和2.9%。
由表1可见,非CKD者占75.6%,轻度CKD者占21.3%,CKD者占3.2%。CKD者与其他人群相比年龄更大,女性、文盲 (受教育年限0年)、大专及以上 (受教育年限>9年)、家庭收入>35 000元、糖尿病、高尿酸、高三酰甘油的比例更高,自述健康状况较差。在3组中,BMI和饮酒与肾功能是否受损不相关。CKD组中每天吸烟者的比例较低。
睡眠时间与CKD相关性由表2可见,短睡眠时间者占45.2%,正常睡眠时间者占32.9%,长睡眠时间者占21.9%。短睡眠时间者与其他组相比年龄更大,文盲 (受教育年限0年)、大专及以上 (受教育年限>9年)、家庭收入>35 000元、CKD、不吸烟、自我健康评价良好/一般/差的比例较高。在3组中,性别、吸烟、饮酒、SBP与睡眠时间均不相关。
校正了年龄、性别之后,相对于正常睡眠时间,短睡眠时间与CKD之间有统计学相关性(OR=1.34,95%CI:1.11~1.62,P=0.003)(表3)。模型2在模型1的基础上,校正了人口经济学特征(吸烟,饮酒,教育水平,家庭收入和午睡习惯)后统计学意义仍显著 (P=0.004)。模型3在模型2的基础上进一步校正了人体测量和实验室检验指标(BMI,SBP,DBP,高尿酸血症,糖尿病和自我健康评价)后统计学意义仍显著 (OR=1.37,95%CI:1.12~1.68,P=0.002)。然而,本研究未发现长睡眠时间与CKD患病率之间有统计学相关性,也未发现睡眠时间与轻度CKD之间有统计学相关性。
讨 论
本研究利用TZL中年人群的数据,将血清肌酐定义的eGFR用于慢性肾脏病流行病学调查,首次在中国人群中发现短睡眠时间与CKD发病之间有显著的统计学关联。
美国国家健康与营养调查(2005—2008)发现,在20岁以上社区人群中短睡眠时间 (≤6h/晚)与CKD的发病关系密切 (OR=1.26,95%CI:1.04~1.52)[11]。我们在中国人群中的研究结果与其一致。然而,Salifu等[12]用NHIS(NationalHealthInterviewSurvey,2004—2006)超大样本社区人群 (n=128 486)的数据分析发现,不仅短睡眠时间 (≤6h/晚)会增加CKD的发病风险,长睡眠时间 (≥8h/晚)也会增加CKD的发病风险,即所谓的睡眠致病效应的U型曲线。长睡眠时间增加CKD风险的原因可能是NHIS样本量较大,从而能检出微弱差异的统计学效应。然而,此研究的CKD诊断基于自报告,所以结论需要进一步验证。
除了一般社区人群外,在医院体检人群中也有类似发现。Fujibayashi等[13]在日本中年体检人群(n=25 493)中研究生活方式与eGFR减少和蛋白尿的关系,发现短睡眠时间 (≤5h/天)与另外一个CKD测量表型 (蛋白尿)之间有显著的统计学关联(OR=1.38,95%CI:1.15~1.65)。此外,在CKD的高危人群(即高血压人群)中发现,短睡眠时间(≤6 h/晚)增加CKD发病的风险[14]。

表1 按CKD各阶段分组的泰州健康调查人群的基本特征
aThe number of missing data is 424;bThe number of missing data is 13. 1 mmHg=0.133 kPa.

表2 按睡眠时间分组的泰州健康调查人群的基本特征
aThe number of missing data is 424;bThe number of missing data is 13.1 mmHg=0.133Pa.
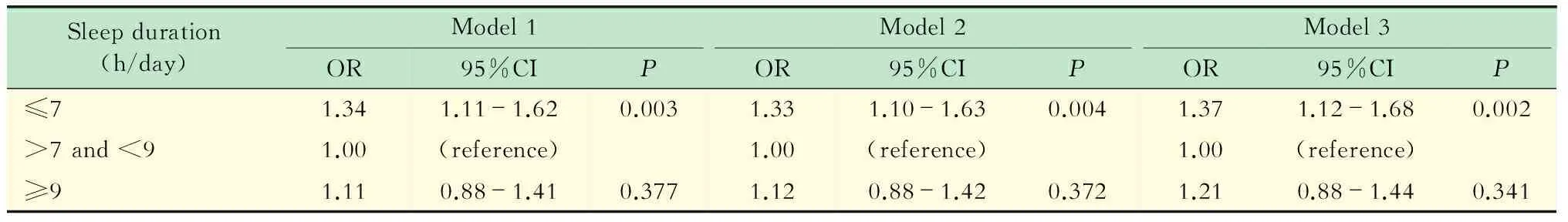
表3 睡眠时间和CKD之间的二分类Logistic回归分析
Model 1:Adjusted for age and sex;Model 2:Adjusted factors in model 1 and smoking status,drinking status,education level,household income and sleep-afternoon;Model 3:Adjusted for factors in model 2 and body mass index,diabetes,systolic blood pressure,diastolic blood pressure,current health status and hyperuricemia.
美国医学研究院 (Institute of Medicine,IOM)推荐成人的每晚睡眠时间为7~8 h[15]。本研究显示午休是泰州地区普遍的生活习惯,午休人数(包括常年午休者和夏天午休者)占总调查人数的62.9%。本研究统计时将午休时间包括在睡眠时间内,因此短睡眠时间较一般研究略长。
睡眠时间与CKD相关的机制尚不清楚。目前考虑有两种可能:(1) 睡眠时间不足和睡眠质量不高是引起高血压、糖尿病、高尿酸血症和肥胖的危险因素,而这些危险因素又与CKD的启动和进展密切相关[16]。(2) 睡眠时间不足影响人体的昼夜节律,过度激活RAAS系统,打破人体体液平衡系统,直接导致肾脏的损伤[17]。
本研究具有以下优势:(1) 运用大样本社区人群调查数据,首次在中国社区人群中探索睡眠时间和CKD的关系;(2) 采用血清肌酐值定义CKD,较自我报告数据更为可靠;(3) 校正了许多与CKD和睡眠都相关的因素,如年龄、性别、家庭收入、BMI、糖尿病等。
本研究也有不足之处:(1) 研究变量“睡眠时间”来源于自我报告的问卷数据,该数据可能存在回忆偏倚。(2) 基于横断面研究的统计结果不能证实因果关联,因此无法确定究竟是短睡眠时间增加GFR下降的风险,还是GFR下降引起的睡眠时间缩短,只能说明两者之间存在显著的统计学关联。(3) 未涉及评价肾脏的其他指标,如胱抑素C和尿蛋白,导致结果不能全面评价肾脏损伤的发生。(4) 肾脏损害指标 (eGFR下降)判定基于单次抽血检测,这可能导致对CKD患病率的估计不准确。
综上所述,在泰州地区35~64岁的中年人群中短睡眠时间与CKD之间有显著的统计学关联。进一步研究可运用更多的诊断指标 (如尿蛋白、胱抑素C等)提高CKD检出的特异性和敏感性;并证实短睡眠时间与GFR下降的因果关系,揭示其内在的理论机制。
[1]ZHANG L,WANG F,WANG L,etal.Prevalence of chronic kidney disease in China:a cross-sectional survey[J].Lancet,2012,379 (9818):815-822.
[2]COLLINS AJ,FOLEY RN,HERZOG C,etal.US renal data system 2012 annual data report[J].AmJKidneyDis,2013,61 (Suppl 1):A7,e1-e476.
[3]GARGIULO R,SUHAIL F,LERMA EV.Cardiovascular disease and chronic kidney disease[J].DisMon,2015,61 (9):403-413.
[4]ZHANG R,ZHENG L,SUN Z,etal.Decreased glomerular filtration rate is associated with mortality and cardiovascular events in patients with hypertension:a prospective study[J].PLoSOne,2011,6 (11):e27359.
[5]SABANAYAGAM C,SHANKAR A.Sleep duration and cardiovascular disease:results from the National Health Interview Survey[J].Sleep,2010,33 (8):1037-1042.
[6]GANGWISCH JE,HEYMSFIELD SB,BODEN-ALBALA B,etal.Short sleep duration as a risk factor for hypertension:analyses of the first National Health and Nutrition Examination Survey[J].Hypertension,2006,47 (5):833-839.
[7]GOTTLIEB DJ,PUNJABI NM,NEWMAN AB,etal.Association of sleep time with diabetes mellitus and impaired glucose tolerance[J].ArchInternMed,2005,165 (8):863-867.
[8]STRANGES S,CAPPUCCIO FP,KANDALA NB,etal.Cross-sectional versus prospective associations of sleep duration with changes in relative weight and body fat distribution:the Whitehall Ⅱ Study[J].AmJEpidemiol,2008,167 (3):321-329.
[9]CHARLOUX A,PIQUARD F,EHRHART J,etal.Time-courses in renin and blood pressure during sleep in humans[J].JSleepRes,2002,11 (1):73-79.
[10]MASUO K,LAMBERT GW,ESLER MD,etal.The role of sympathetic nervous activity in renal injury and end-stage renal disease[J].HypertensRes,2010,33 (6):521-528.
[11]PLANTINGA L,LEE K,INKER LA,etal.Association of sleep-related problems with CKD in the United States,2005-2008[J].AmJKidneyDis,2011,58 (4):554-564.
[12]SALIFU I,TEDLA F,PANDEY A,etal.Sleep duration and chronic kidney disease:analysis of the national health interview survey[J].CardiorenalMed,2014,4 (3-4):210-216.
[13]FUJIBAYASHI K,FUKUDA H,YOKOKAWA H,etal.Associations between healthy lifestyle behaviors and proteinuria and the estimated glomerular filtration rate (eGFR)[J].JAtherosclerThromb,2012,19 (10):932-940.
[14]GUO X,YU S,LI Z,etal.Self-reported sleep duration is associated with reduced glomerular filtration rate among adults with hypertension:a population-based study from rural northeast China[J].JSleepRes,2015,24 (3):351-8.[15]COLTEN HR,ALTEVOGT BM.Sleep disorders and sleep deprivation:an unmet public health problem[M].Washington (DC):National Academies Press,2006:59-63.
[16]FOX CS,LARSON MG,LEIP EP,etal.Predictors of new-onset kidney disease in a community-based population[J].JAMA,2004,291 (7):844-850.
[17]TUREK NF,RICARDO AC,LASH JP.Sleep disturbances as nontraditional risk factors for development and progression of CKD:review of the evidence[J].AmJKidneyDis,2012,60 (5):823-833.
E-mail:xiaofengwang71@163.com
The association between sleep duration and chronic kidney disease in middle-aged Chinese from Taizhou,China
ZHANG Yue-chan,LIU Zu-yun,DENG Wan,JIN Li,WANG Xiao-feng△
(MinistryofEducationKeyLaboratoryofContemporaryAnthropology,SchoolofLifeSciences,FudanUniversity,Shanghai200433,China)
ObjectiveTo investigate the association between self-reported sleep duration and chronic kidney disease (CKD) among Chinese middle-aged population in Taizhou,Jiangsu Prorince of China.MethodsWe used baseline data of subjects aged 35-64 years from Phase Ⅲ of the Taizhou Longitudinal study (TZL).The CKD-EPI equation was used to obtain the estimate glomerular filtration rate (eGFR).Mild renal dysfunction was defined as eGFR ranging from 60 to 90 mL·min-1·1.73 m-2,and CKD was defined as eGFR <60 mL·min-1·1.73 m-2.Binary logistic regression was used to estimate OR and 95% CI of the risk of CKD.ResultsIn the 19450 cases finally recruited,short sleep duration (≤7 h /day) was associated with a significant risk of CKD.The frequency of short sleep duration increased by decreased eGFR status (44.5% without CKD,46.7% with mild renal dysfunction and 52.0% with CKD,P<0.001).Short sleep duration was associated with significantly higher risk of CKD (OR=1.31,95%CI:1.12-1.68) after adjusting for demographics,life style,disease status and laboratory parameters.We did not found any association of long sleep duration (≥9 h/day) with CKD and of sleep duration with mild renal dysfunction.ConclusionsShort sleep duration was related significantly to CKD among middle-aged (35-64 years) Chinese in Taizhou.
sleep duration;chronic kidney disease;population;risk factors
R692
Adoi: 10.3969/j.issn.1672-8467.2016.04.009
2015-09-14;编辑:段佳)
国家自然科学基金 (31171216,81571372);科技部国际合作项目 (2014DFA32830)
*This work was supported by the National Natural Science Foundation of China (31171216,81571372) and International Cooperation Project of Ministry of Science and Technology (2014DFA32830).

