2型糖尿病患者颈动脉与下肢动脉粥样硬化危险因素比较
刘朝阳,杨彩哲,于亚静,吴石白,王璐宁,王良宸,徐波,周秀芳,李小红
(1 河北北方学院,河北张家口075000;2中国人民解放军空军总医院)
2型糖尿病患者颈动脉与下肢动脉粥样硬化危险因素比较
刘朝阳1,2,杨彩哲2,于亚静2,吴石白2,王璐宁2,王良宸2,徐波2,周秀芳2,李小红2
(1 河北北方学院,河北张家口075000;2中国人民解放军空军总医院)
目的探讨导致2型糖尿病(T2DM)患者发生颈动脉和下肢动脉粥样硬化(AS)病变危险因素的差异。方法 选择T2DM患者275例,均行颈动脉和下肢动脉超声筛查,根据颈动脉彩超结果分为颈动脉AS(CAS) 198例、无CAS 87例,根据下肢动脉彩超结果分为下肢动脉AS(LAS) 214例、无LAS 61例。抽取清晨空腹及餐后2 h静脉血,测定空腹血糖(FPG)、餐后2 h血糖(2 h PG)、糖化血红蛋白(HbA1c)、血脂、纤维蛋白原(FIB)等指标,收集患者性别、年龄、糖尿病病程、收缩压(SBP)、舒张压(DBP)、BMI、吸烟情况、糖尿病合并症(包括高血压、冠心病、脑梗死)及糖尿病并发症[包括糖尿病周围神经病变(DPN)、糖尿病视网膜病变(DR)、糖尿病肾病(DN)、糖尿病足溃疡(DF)]发生情况。比较有无CAS及LAS者的临床病理特征,分析T2DM患者发生CAS及LAS的危险因素。结果 有CAS者的年龄、糖尿病病程、SBP、FIB、糖尿病各合并症发生率及并发症发生率均高于无CAS者(P均<0.05),DBP、TG水平均低于无CAS者(P均<0.05)。有LAS者的年龄、糖尿病病程、SBP、FIB、糖尿病合并症发生率、糖尿病并发症发生率均高于无LAS者(P均<0.05)。多元Logistic回归分析显示,年龄≥60岁、糖尿病病程≥10年均是T2DM患者发生CAS及LAS有关(P均<0.05),SBP升高、并发DPN与发生CAS有关(P均<0.05),男性、并发DN与发生LAS有关(P均<0.05)。结论 年龄≥60岁、糖尿病病程≥10年均是T2DM患者发生CAS及LAS的危险因素,SBP升高、并发DPN是患者发生CAS的危险因素,男性、并发DN是患者发生LAS的危险因素。
2型糖尿病;动脉粥样硬化;颈动脉;下肢动脉;危险因素
外周动脉疾病是2型糖尿病(T2DM)患者的严重并发症,是患者致残、致死的重要原因[1]。外周动脉疾病的主要病因是动脉粥样硬化(AS),常并存多个部位大血管的病变。AS是心肌梗死、脑卒中等大血管事件发生的病理基础。研究显示,因冠心病、脑卒中或糖尿病等住院的患者中,约1/3存在多部位AS[2]。T2DM患者常同时合并颈动脉AS(CAS)及下肢动脉AS(LAS)病变,对患者预后具有明显影响。颈动脉超声是筛查AS病变的常用检查方法,在临床得到广泛应用[3,4]。但目前对导致T2DM患者发生CAS与LAS的危险因素差异尚不明确。2014年12月~2015年12 月,我们对T2DM患者CAS与LAS的病变特征进行分析,探讨导致两者发生的危险因素的差异。
1 资料与方法
1.1临床资料选取同期于我院住院的T2DM患者275例,男194例、女81例,年龄22~87(59.56±12.15)岁。均符合1999年世界卫生组织(WHO)T2DM诊断标准。以颈动脉或下肢动脉任何部位发现粥样硬化斑块即诊断为AS[5]。T2DM病程0.1~65(13.16±9.21)年。根据颈动脉彩超结果分为CAS 198例、无CAS 87例,根据下肢动脉彩超结果分为LAS 214例、无LAS 61例。排除标准:伴有急、慢性感染者;继发性糖尿病患者;妊娠期糖尿病患者;哺乳期妇女;恶性肿瘤患者;行外周动脉介入或手术治疗者。
1.2资料收集收集患者空腹血糖(FPG)、糖化血红蛋白(HbA1c)、血脂(包括TC、TG、LDL、HDL)、纤维蛋白原(FIB)等资料。收集患者性别、年龄、糖尿病病程、收缩压(SBP)、舒张压(DBP)、BMI、吸烟情况、糖尿病合并症(包括高血压、冠心病、脑梗死)及糖尿病并发症[包括糖尿病周围神经病变(DPN)、糖尿病视网膜病变(DR)、糖尿病肾病(DN)、糖尿病足溃疡(DF)]发生情况资料。比较有无CAS及LAS者的临床病理特征。
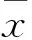
2 结果
2.1有无CAS及LAS者临床病理特征比较详见表1、2。
表1 有无CAS及LAS者年龄、病程、BMI、血压、血糖及血脂比较
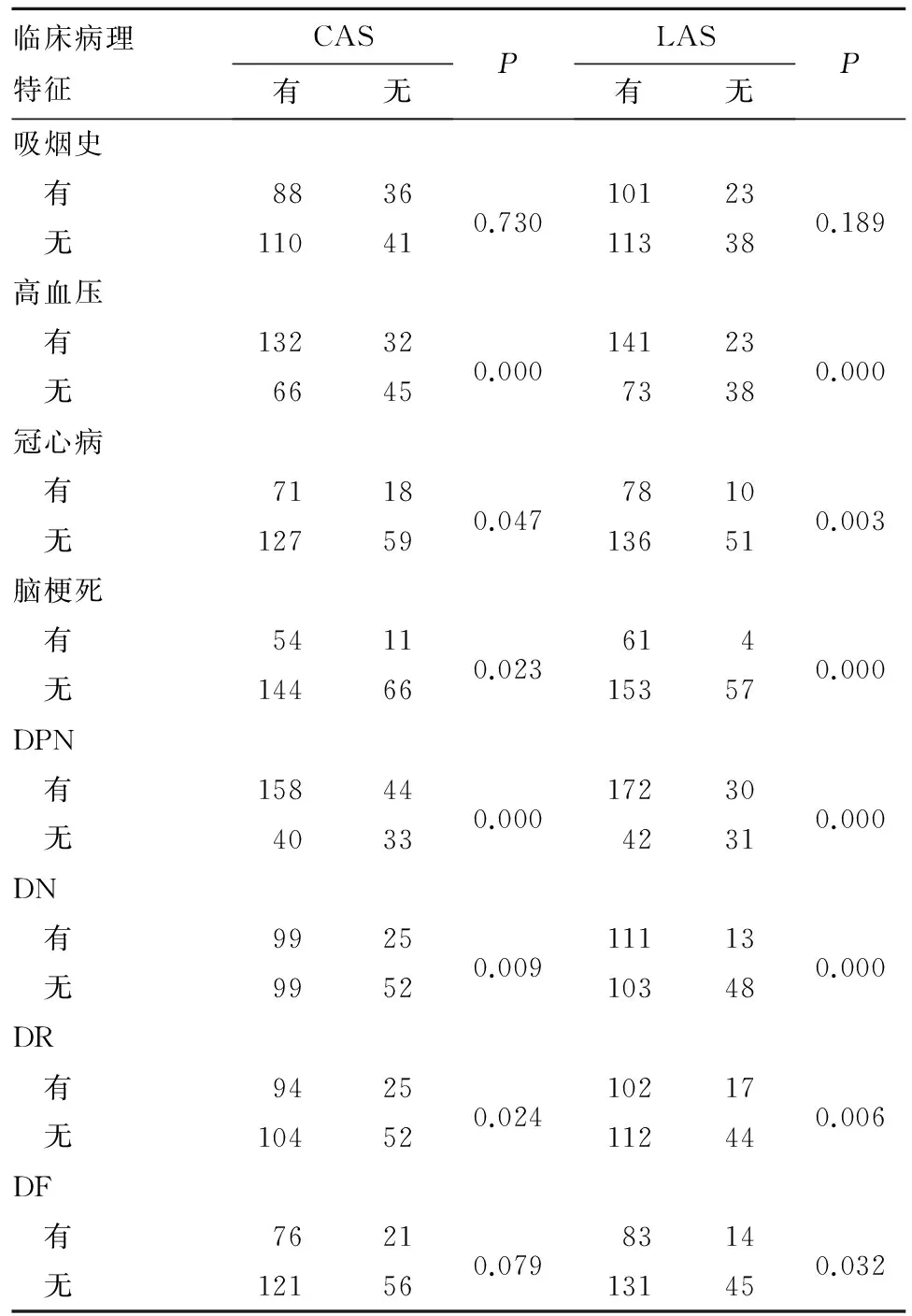
表2 有无CAS及LAS者吸烟、DM合并症及并发症发生情况比较(例)
2.2T2DM患者发生CAS及LAS的危险因素年龄≥60岁、糖尿病病程≥10年均是T2DM患者发生CAS及LAS的危险因素,SBP升高、并发DPN是患者发生CAS的危险因素,男性、并发DN是患者发生LAS的危险因素。详见表3、4。
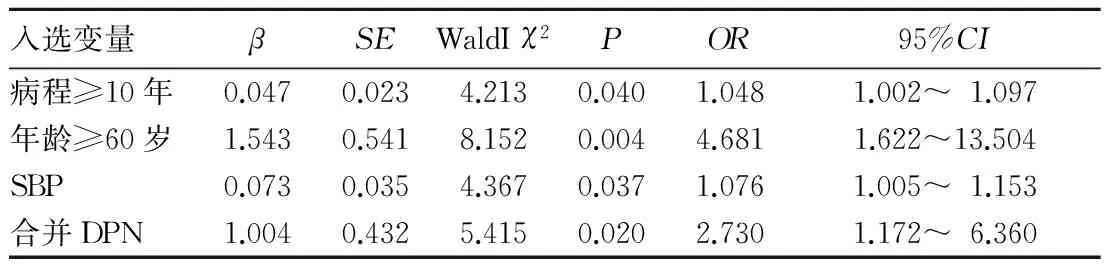
表3 T2DM患者发生CAS的危险因素Logistic回归分析结果
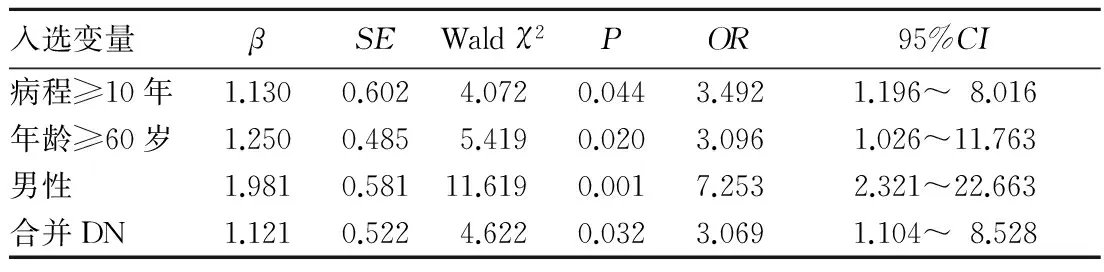
表4 T2DM患者发生LAS的危险因素Logistic回归分析结果
3 讨论
糖尿病是AS发生发展的重要危险因素,参与AS的形成过程。早期检出及有效干预AS,对于防治心、脑、肾等重要器官的继发性损害具有重要意义。T2DM是AS的独立危险因素。研究发现,T2DM患者发生AS多为多发,且CAS、LAS的发生率显著高于非T2DM患者。T2DM患者CAS及LAS是发生脑梗死及缺血性下肢动脉疾病的重要致病因素。因此,为最大程度地减少T2DM患者大血管病变的发生和发展,应在早期予以重视并积极筛查AS病变。
CAS被认为是全身动脉AS的标志。研究证实,糖尿病会加速CAS病变的发生、发展。T2DM患者CAS是脑卒中的重要致病因素,CAS性狭窄或闭塞是导致缺血性脑血管病变的重要危险因素[5]。据国外学者统计,20%的脑卒中患者存在颈部大动脉重度狭窄[6]。
CAS是糖尿病性下肢血管病变的重要组成部分,表现为下肢动脉狭窄和闭塞,常累及股深动脉及胫前动脉等中小动脉,主要病因为AS。糖尿病患者发生LAS的风险是非糖尿病患者的2倍。在我国,50岁以上者LAS的发生率达6.90%~23.80%[7]。糖尿病合并LAS不仅是DF发生的危险因素,还是导致DF患者截肢的重要原因[8]。LAS的早期诊断对于预防DF等危险终点事件非常重要,尤其是对于无症状的患者,可有效预防肢体急性缺血事件[9]。本研究发现,有CAS及LAS的T2DM患者年龄、糖尿病病程、SBP、FIB、糖尿病合并症(高血压、冠心病、脑梗死)、糖尿病并发症(DPN、DN、DR)患病率均高于无AS者,提示对于老年、糖尿病病程长、SBP高、FIB高、合并症和并发症多发的T2DM患者应注意筛查AS病变。
年龄是动脉粥样硬化病变的独立、不可控因素。随着年龄的增加,动脉出现生理性退变,内皮出现损伤,脂质沉积于动脉内膜,使内膜中层变厚形成斑块。随着病程的延长,导致血管内皮舒张功能障碍,进一步加剧了AS病变的发生、发展。本研究发现,有CAS及LAS者的年龄均高于无AS者,且年龄≥60岁、糖尿病病程≥10年均是发生CAS及LAS的危险因素,提示对于老年、糖尿病病程较长的患者要注意筛查动脉情况。
良好的血压控制能显著减少糖尿病大动脉血管粥样硬化的发生。长期的高血压水平可使动脉内皮功能异常,氧化应激反应增强,使血管内皮对脂蛋白的通透性增加,白细胞的黏附作用增强,导致AS形成。研究证实,糖尿病合并高血压患者发生CAS病变的概率是不伴有高血压患者的5倍[10]。在T2DM患者中,若将血压的控制目标适当降低,在亚临床AS的阶段,可逆转动脉内膜的增厚,延缓AS的进展,显著减少心脑血管疾病等不良事件发生[11]。本研究发现,有CAS及LAS者的SBP均高于无AS者,且SBP升高是CAS的危险因素,提示SBP升高会加速动脉AS病变的进展。
性别对老年糖尿病大动脉AS危险性差异不显著,可能与致AS的脂质表型有关[12]。既往研究认为,女性雌激素对大血管有保护作用,但随着年龄的增长,女性体内雌激素会发生变化,绝经后雌激素对T2DM患者大血管病变的保护作用消失,AS的发生风险增加。本研究发现,男性是T2DM患者发生LAS的危险因素。
DN、DPN是糖尿病常见的微血管病变。研究发现,DPN是T2DM亚临床AS的致病因素,DN是亚临床AS的独立危险因素[13,14]。本研究发现,有CAS及LAS者并发DPN、DN的发生率均高于无AS者,且并发DPN是CAS发生的危险因素,并发DN是LAS发生的危险因素,提示对于合并DPN的患者应侧重筛查颈动脉,而对合并DN的患者应侧重筛查下肢动脉。
综上所述,对于病程≥10年、年龄≥60岁的T2DM患者,即使无明显临床症状,也要筛查AS病变;对合并高血压、特别是SBP水平高且并发DPN患者,应重点筛查颈动脉;对男性、并发DN患者要重点筛查下肢动脉,以及时、准确地筛查AS病变,早期预防,合理干预,积极控制危险因素。
[1] Hartge MM, Kintscher U, Unger T. Endothelial dysfunction and its role in diabetic vascular disease[J]. Endocrinol Metab Clin North Am, 2006,35(3):551-560.
[2] Yang J, Yang Y, Gu H, et al. Management and outcomes among Chinese hospitalized patients with established cardiovascular disease or multiple risk factors[J]. Angiology, 2016,67(2):168-173.
[3] Peters SA, Grobbee DE, Bots ML. Carotid intima-media thickness: a suitable alternative for cardiovascular risk as outcome[J]. Eur J Cardiovasc Prev Rehabil, 2011,18(2):167-174.
[4] Choi SW, Shin MH, Yun WJ, et al. Association between hemoglobin A1C,carotid atheroscleosis arterial stiffness,and peripheral arterial disease in Koran type 2 diabetic patients[J]. J Diabetes Complications, 2011,25(1):7-13.
[5] 华扬.血管超声对颈部多支动脉狭窄病变的检测评估应注意的问题[J].中华医学超声杂志(电子版),2012,9(10):847-848.
[6] Eigenbrodt ML, Evans GW, Rose KM, et al .Bilateral common carotid artery ultrasound for prediction of incident strokes using intima-media thickness and external diameter: an observational study[J].Cardiovasc Ultrasound, 2013,11(1):1-11.
[7] Li X, Wang YZ, Yang XP, et al. Prevalence of and risk factors for abnormal ankle-brachial ndex in patients with type 2 diabetes[J]. J Diabetes, 2012,4(2):140-146.
[8] 李永恒,何利平,王椿,等.糖尿病足危险因素分析[J].中华糖尿病杂志,2012,4(3):155-158.
[9] Hoyt RE.Peripheral arterial disease in people with diabetes:response to consensus statement[J]. Diabetes care, 2003,26(12):3333-3341.
[10] el-Barghouti N, Elkeles R, Nicolaides A, et al. The ultrasonic evaluation of the carotid intima-media thickness and its relation to risk factors of atherosclerosis in normal and diabetic population[J]. Int Angiol, 1997,16(1):50-54.
[11] Howard BV, Roman MJ, Devereux RB, et al. Effect of lower targets for blood pressure and LDL cholesterol on atherosclerosis in diabetes: the SANDS randomized trial[J]. JAMA, 2008,299(14):1678-1689.
[12] Kanaya AM, Grady D, Barrett CE. Explaining the sex difference in coronary heart diseasem mortality among patients with type 2 diabetes mellitus:a meta -analysis [J] . Arch Intern Med, 2002,162(15):1737-1745.
[13] Kim ES, Moon SD, Kim HS, et al. Diabetic peripheral neuropathy is associated with increased arterial stiffness without changes in carotid intima-media thickness in type 2 diabetes[J]. Diabetes Care, 2011,34(6):1403-1405.
[14] Barrios C, Pascual J, Otero S, et al. Diabetic nephropathy is an independent factor associated tosevere subclinical atheromatous disease[J]. Atherosclerosis, 2015,242(1):37-44.
杨彩哲(E-mail: yangcaizhe2008@163.com)
10.3969/j.issn.1002-266X.2016.30.018
R587.2
B
1002-266X(2016)30-0057-03
2016-01-27)

