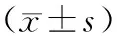蒲参胶囊对2型糖尿病合并血脂异常患者糖脂代谢及血管内皮细胞功能的影响
张铭晖,刘春丽
(陕西省延安市人民医院,陕西 延安 716000)
蒲参胶囊对2型糖尿病合并血脂异常患者糖脂代谢及血管内皮细胞功能的影响
张铭晖,刘春丽
(陕西省延安市人民医院,陕西 延安 716000)
目的观察蒲参胶囊对2型糖尿病合并血脂异常患者糖脂代谢及血管内皮细胞功能的影响。方法将120例2型糖尿病合并血脂紊乱患者随机分为观察组和对照组各60例,对照组接受西医常规治疗,观察组在对照组治疗基础上给予蒲参胶囊治疗,2组均连续治疗12周;检测2组治疗前及治疗后6,12周糖代谢、脂代谢指标及血管内皮功能。结果2组治疗后6,12周的空腹血糖(FBG)、餐后2 h血糖(2hPG)、糖化血红蛋白(HbA1c)、胰岛素抵抗指数(HOMA-IR)均有所改善,但观察组改善情况优于对照组(P<0.05),2组治疗后6,12周脂代谢指标均有所改善,但观察组改善情况优于对照组(P<0.05);2组治疗后6,12周血清一氧化氮(NO)水平较治疗前升高,而内皮素-1(ET-1)水平下降,但观察组血管内皮功能改善情况优于对照组(P<0.05);2组治疗期间均未发现严重药物相关的不良事件。结论蒲参胶囊能够显著改善2型糖尿病合并血脂异常患者的糖、脂代谢指标,亦能改善患者抗胰岛素抵抗,保护血管内皮功能。
蒲参胶囊;2型糖尿病;血脂紊乱;糖代谢;脂代谢;血管内皮功能
随着我国社会经济的发展以及饮食方式的改变,2型糖尿病的发病率出现逐年增高的趋势,已经成为危害人类生命健康的最主要的内分泌疾病之一。糖尿病常引起机体代谢紊乱,其中血脂异常最为常见,相关流行病学调查显示中老年糖尿病人群中血脂异常的发生率高达75%,且以混合型血脂异常为多见[1]。而另一项调查研究显示血脂异常在糖尿病患者中的发病率为62.9%[2],且血脂异常与糖代谢异常相互促进,形成恶性循环,加重机体代谢紊乱,诱发炎性反应及氧化应激反应,损害血管内皮细胞功能,进一步增加患者不良预后的风险[3]。因此,2型糖尿病合并血脂异常目前被认为是高危人群,如何有效改善此类高危患者的糖、血脂代谢异常,保护患者血管内皮细胞功能,进而改善患者的预后,已经成为临床医师关注的重点。本研究旨在通过观察蒲参胶囊对2型糖尿病合并血脂异常患者糖脂代谢及血管内皮细胞功能的影响,为临床治疗此类高危患者提供参考。
1 临床资料
1.1一般资料选择2014年7月—2015年7月我院收治的2型糖尿病合并血脂异常患者120例,年龄>18岁但<70岁,2型糖尿病诊断标准符合1999年WHO制定的2型糖尿病诊断标准:空腹血糖(FBG)≥7.0 mmol/L,或糖耐量试验(OGTT)2 h血糖(2hPG)>11.1 mmol/L或随机血糖>11.1 mmol/L。血脂异常的诊断参照2007年《中国成人血脂异常防治指南》[4]中胆固醇(TC)>6.22 mmol/L或三酰甘油(TG)≥2.26 mmol/L,或低密度脂蛋白(LDL-C)>4.14 mmol/L或高密度脂蛋白(HDL-C)<1.04 mmol/L,具备以上一项者即可诊断。纳入的患者均签署知情同意书,且经过医院伦理委员会审批通过。 排除1型糖尿病者;恶性肿瘤、严重的心肝肾功能障碍、妊娠或哺乳期妇女、甲状腺疾病、感染、血液病、免疫系统疾病、对本治疗药物过敏者。将120例2型糖尿病合并血脂异常患者随机分为2组:观察组60例,其中男39例,女21例;年龄37~69(51.4±10.4)岁;糖尿病病程5~15(7.4±1.6)年。对照组60例,其中男40例,女20例;年龄35~67(50.2±10.1)岁;糖尿病病程6~16(7.5±1.5)年。2组性别、年龄、糖尿病病程比较差异均无统计学意义(P均>0.05),具有可比性。
1.2治疗方法对照组按照《中国2型糖尿病防治指南(2010年版)》[5]的治疗原则接受西医常规治疗,主要内容包括低盐低脂饮食、戒烟戒酒、适当进行体育锻炼,采用口服盐酸二甲双胍片(上海信谊药厂有限公司生产,国药准字H31022081)口服,0.5 g/次,3次/d,血糖控制不佳可给予皮下注射胰岛素控制血糖,血糖目标值为4.4 mmol/L 1.3观察指标①检测2组治疗前及治疗后6,12周糖代谢指标包括FBG、2hPG、HbA1c、胰岛素抵抗指数(HOMA-IR);FBG、2hPG采用日本产日立7170型全自动生化分析仪测定;HbA1c应用PRIMUS公司生产的高压液相测定仪测定;应用稳态模型HOMA-IR表示患者空腹时胰岛素敏感性:HOMA-IR=FBG×空腹胰岛素/22.5。②检测2组治疗前及治疗后6,12周的脂代谢指标TG、TC、LDL-C、HDL-C水平,采用BS-300全自动生化分析仪测定。③检测2组治疗前及治疗后6,12周血清一氧化氮(NO)、内皮素-1(ET-1)水平,其中NO测定使用硝酸还原酶比色法(NO试剂盒购自深圳晶美生物工程有限公司),ET-1测定应用放射免疫方法(ET-1试剂盒由301医院东亚免疫技术研究所提供)。④记录治疗期间的药物不良反应。 2.12组治疗前后糖代谢指标比较2组治疗后6,12周FBG、2hPG、HbA1c、HOMA-IR均有所改善(P均<0.05),且观察组改善情况优于对照组(P均<0.05)。见表1。 2.22组治疗前后脂代谢指标比较2组治疗后6,12周TG、TC、LDL-C、HDL-C有所改善(P均<0.05),且观察组的改善情况优于对照组(P均<0.05)。见表2。 表1 2组治疗前及治疗后6,12周糖代谢指标比较±s) 组别nHbA1c/%治疗前治疗后6周治疗后12周HOMA-IR治疗前治疗后6周治疗后12周观察组6010.21±1.437.85±1.14①6.45±0.87①4.75±0.793.18±0.58①2.21±0.48①对照组6010.24±1.468.84±1.61①7.53±0.94①4.80±0.833.84±0.63①2.76±0.55①t0.3113.6535.5430.6516.3218.542P0.587<0.05<0.050.597<0.05<0.05 注:①与治疗前比较,P<0.05。 表2 2组治疗前及治疗后6,12周脂代谢指标比较 组别nHDL-C治疗前治疗后6周治疗后12周LDL-C治疗前治疗后6周治疗后12周观察组600.92±0.211.18±0.24①1.32±0.29①4.52±0.553.79±0.45①3.32±0.42①对照组600.91±0.201.05±0.22①1.20±0.27①4.54±0.584.15±0.43①3.62±0.51①t0.4563.2155.8710.58915.87613.874P0.710<0.05<0.050.589<0.05<0.05 注:①与治疗前比较,P<0.05。 2.32组治疗前后血清NO、ET-1水平比较2组治疗后6,12周血清NO水平较治疗前升高(P均<0.05),而ET-1水平下降(P均<0.05),且观察组血管内皮功能的改善情况优于对照组(P均<0.05)。见表3。 2.42组治疗期间药物不良反应2组治疗期间均未发现严重的药物相关不良事件。对照组出现皮疹1例,头晕2例,肝功能轻度异常2例;观察组出现皮疹1例,轻微消化道反应2例,肝功能轻度异常3例。2组不良反应发生率比较差异无统计学意义(P>0.05),且患者均能耐受,不影响治疗过程。 2型糖尿病合并血脂异常是代谢性疾病最常见的疾病,亦是一类特殊的高危患者[6]。糖尿病患者由于长期的糖代谢异常,机体胰岛素抵抗,导致机体组织中脂蛋白脂酶活性下降,使乳糜微粒TG及VLDL分解减少,可导致血TG增高,引起血脂异常。此外相关研究亦证实,糖尿病患者的餐后血糖和胰岛素持续增加,可促进肝脏合成TG及VLDL增加,最终引起患者循环中TG及TC增加,HDL-C减少,进而促进血脂异常的发生发展[7]。血脂异常与糖代谢异常相互促进,形成恶性循环,相关研究显示,TG及TC能够和葡萄糖竞争进入细胞内,导致葡萄糖氧化利用障碍,引起胰岛素抵抗,增加糖尿病发生风险[8]。此外,血脂异常患者常伴有高游离脂肪酸增高,游离脂肪酸能够干扰胰岛素在周围组织中与受体结合,引起胰岛素的生物效应降低,促进血糖代谢紊乱。因此,血脂异常既是胰岛素抵抗的结果,亦是周围胰岛素敏感性受损及存进糖代谢异常的主要致病因素,二者互为因果,相互促进[9]。 表3 2组治疗前及治疗后6,12周血清NO、ET-1水平比较 注:①与治疗前比较,P<0.05。 由于糖尿病合并血脂异常患者机体处于糖脂代谢异常状态,诱发机体的氧化应激及炎性反应,机体大量炎性递质及氧自由基释放导致患者血管内皮出现氧化及炎性损伤,引起血管内皮细胞功能障碍[10]。目前反映血管内皮细胞的功能的指标主要为NO 与ET-1,两者均是血管内皮细胞合成的细胞因子,具有拮抗功能,通常在机体循环中处于动态平衡状态[11]。相关研究显示,血管内皮细胞功能障碍不仅能够诱发炎性反应引起胰岛素抵抗[10],加重糖代谢异常,亦能够促进LDL-C等沉淀于血管内皮细胞下,促进粥样硬化斑块的形成。因此,临床中如何改善此类患者糖、脂代谢异常,促进胰岛素功能恢复,减轻糖、脂代谢异常对血管内皮细胞的损伤程度,进而改善患者的预后已经成为临床医师关注的重点。既往的西医治疗主要依据《中国2型糖尿病防治指南(2010年版)》及《中国成人血脂异常防治指南》等指南中原则给予治疗,主要治疗措施包括调节饮食及生活方式,给予口服降糖药物或者胰岛素进行血糖控制以及他汀类药物调脂治疗,虽然取得了较好的临床疗效,但仍有部分患者血糖及血脂指标的改善不甚满意,胰岛β细胞功能恢复欠佳,间接影响了患者的血脂血糖达标情况。目前中西医结合治疗该类高危患者已经逐渐应用于临床,并且取得良好的临床疗效[12]。 中医学将糖尿病归属于“消渴病”的范畴,认为其病机为“阴虚、气虚”为本,“痰浊血瘀”为标,该类患者血脉运行涩滞、痰浊阻滞导致痰浊、血瘀,而痰浊瘀血又引起脏腑损伤,耗伤气血进而加重病情。针对以上中医病机,本研究在西医常规治疗的基础上,采用蒲参胶囊治疗2型糖尿病合并血脂异常的患者取得良好的临床疗效。该药具有显著的益气养阴、滋脾补肾、活血通络之功,由蒲黄、何首乌、川芎、丹参、赤芍、泽泻、山楂、党参8味药组成,其中何首乌养阴填精、滋肾益肝、调降血脂;蒲黄活血通络、化瘀利滞;丹参、山楂、赤芍、川芎消食导滞、活血化瘀;党参、泽泻利水祛湿、健脾益气。全方合用共奏祛湿降浊、滋肾健脾、活血化瘀之功效。现代药理学研究证实,该药的成分之一蒲参能够显著的调节血糖,清除氧自由基及炎性因子,改善糖尿病患者胰岛素抵抗,增强外周组织对胰岛素的敏感性[13]。此外,蒲参亦具有显著调节血脂代谢功能,使进入血浆胆固醇、三酰甘油下降,提高HLD-C水平。此外,动物实验显示[14],该药中的丹参亦具有显著改善糖尿病小鼠胰岛细胞的作用,减轻胰岛素抵抗,改善血糖代谢异常。丹参亦具有抗炎抗氧化应激功能,改善微循环,促进血清NO的表达,抑制ET-1的表达,发挥保护内皮细胞的功能。本研究结果显示,2组治疗后6周、12周FBG、2hPG、HbA1c、HOMA-IR及血脂指标水平及血清NO、ET-1水平均有所改善,且观察组改善情况优于对照组,提示2种方法均能够显示调节患者的糖代谢异常,但蒲参胶囊具有显著的调节脂代谢异常,保护血管内皮细胞的功能。 综上所述,蒲参胶囊能够显著改善2型糖尿病合并血脂异常患者的糖、脂代谢指标,亦能改善患者抗胰岛素抵抗,保护血管内皮功能,且用药安全,值得临床推荐。 [1]王娇,张如意,罗金花,等. 中老年糖尿病高危人群血脂异常现状调查[J]. 中国糖尿病杂志,2014,22(7):606-609 [2]黎国德,许庆波,梁岩,等. 糖尿病高危人群血脂异常患病率及相关危险因素分析[J]. 广东医学,2014,35(6):922-924 [3]潘雪刁,程晔. 糖尿病血管内皮细胞功能异常及其机理[J]. 中山大学研究生学刊:自然科学、医学版,2005,32(4):1-8 [4]中国成人血脂异常防治指南制订联合委员会. 中国成人血脂异常防治指南[J]. 中华心血管病杂志,2007,35(5):390-420 [5]中华医学会糖尿病学分会. 中国2型糖尿病防治指南2010[J]. 中国糖尿病杂志,2012,20(1):后插-36 [6]李宝玲. 2型糖尿病合并血脂异常的中医证候特点调查[D]. 广州:广州中医药大学,2015 [7]曹会波,方朝晖. 中药降糖调脂方治疗2型糖尿病合并血脂异常60例临床研究[J]. 国医论坛,2014,22(3):30-34 [8]黄秋菊. 血塞通联合阿托伐他汀对合并血脂异常的老年2型糖尿病患者血脂及血清高敏C反应蛋白水平的影响[J]. 中国老年学杂志,2013,30(14):3309-3310 [9]赵锦绣. 血脂康治疗2型糖尿病合并血脂异常的临床观察[J]. 继续医学教育,2015,19(1):115-116 [10] 张留弟,李群益,施孝金. 血管内皮功能障碍与2型糖尿病研究进展[J]. 上海医药,2014,41(23):45-48 [11] 杨丕坚,吕以培,李舒敏. 血管内皮功能障碍与2型糖尿病相关性研究进展[J]. 中华实用诊断与治疗杂志,2014,22(6):532-534 [12] 徐远,陈冰. 中医药治疗2型糖尿病合并血脂异常研究进展[J]. 四川中医,2013,31(10):154-156 [13] 冯晓桃,王文健. 蒲黄治疗糖尿病的药理机制研究进展[J]. 上海中医药杂志,2013,21(4):94-96 [14] 袁丁,张学敏,陈丽娟,等. 丹参对糖尿病小鼠胰岛细胞的作用[J]. 福建中医学院学报,2010,30(3):25-27 10.3969/j.issn.1008-8849.2016.26.018 R587.1 B 1008-8849(2016)26-2905-04 2016-02-25
2 结 果
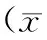

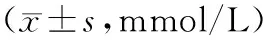

3 讨 论