妊娠伴发甲状腺功能减退的妊娠结局分析
许园姣 吴志军 赖育美
[摘要]目的 研究分析妊娠伴发甲状腺功能减退症对妊娠结局的影响,以供临床研究与实践提供可参考依据。方法 病例资料均来源于2011年12月~2013年12月我院收治的45例妊娠伴发甲状腺功能减退症的孕妇,将其设为实验组,选取同期在我院分娩的正常孕妇45例设为对照组,监测两组受试人员在不同时期促甲状腺激素水平(TSH)与妊娠结局,并运用统计学比较分析。结果实验组孕产妇在孕早期、孕中期、孕晚期及产后等不同时期的TSH浓度分别为(2.9±0.2)mU/L、(6.4±0.1)mU/L、(8.1±0.2)mU/L、(7.6±0.6)mU/L与对照组的(1.2±0.1)mU/L、(2-3±0.3)mU/L、(2.9±0.4)mU/L、(1.4±0.1)mU/L相比均明显更高,差异具有统计学意义(P<0.05);实验组孕产妇的产后出血率为11.1%与对照组的4.4%相比无明显差异(P>0.05),而其剖宫产、早产、贫血、自发性流产、妊高症、新生儿窒息等发生率分别为40.0%、22.2%、20.0%、24.4%、26.7%、15.6%与对照组的17.8%、2.2%、0、4.4%、6.7%、4.4%、0相比均显著更高(P<0.05),新生儿体重为(3428.8±258.7)g,则显著低于对照组的(3679.9±276.6)g,差异有统计学意义(P<0.05)。结论妊娠伴发甲状腺功能减退症对妊娠结局及胎儿有不良影响,临床应在各阶段加强对妊娠甲状腺功能减退的筛查,必要时采取针对性治疗,以降低不良妊娠结局的发生。
[关键词]妊娠;甲状腺功能减退;妊娠结局
[中图分类号]R581.2 [文献标识码]B [文章编号]2095-0616(2016)02-81-03
甲状腺功能减退症,又名甲减,是因各种因素引发的甲状腺激素抵抗或低甲状腺激素血症所导致的全身低代谢综合征。据不完全统计,妊娠伴发甲状腺功能减退症并不在少数,其发病率占孕妇的约为1%~2%。妊娠伴发甲状腺功能减退症对妊娠结局与胎儿均会造成不同程度的影响,如诱发妊娠高血压综合征、早产、流产、低体重儿等,还会对新生儿的发育造成影响,导致新生儿神经系统发育受到影响,出现智力水平低下等后遗症。因此临床需重视孕妇的筛查与处理,为进一步探讨妊娠伴发甲状腺功能减退症对妊娠结局的影响,以为临床研究与时间提供可参考依据。我院就收治的妊娠伴发甲减病例进行回顾性分析,获得满意成果。具体报道如下。
1.资料与方法
1.1一般资料
本次研究所收集的病例资料均为2011年12月~2013年12月我院收治的45例妊娠伴发甲状腺功能减退症的孕妇,均经临床表现与甲状腺功能检查确诊,将其设为实验组,年龄在23~38岁之间,平均(28.7±2.5)岁;选取同期在我院分娩的健康孕妇45例设为对照组,年龄24~37岁,平均(27.9±2.6)岁。两组孕妇在年龄、体重等一般资料上对照通过SPSS软件分析差异无统计学意义(P>0.05),具有可比性。
1.2方法
两组受试人员于不同使其抽取6mL静脉血,将血清分离,通过放射免疫分析法进行促甲状腺激素水平(TSH)的测定,配套试剂则由中国原子能科学研究院提供,实验操作按说明书进行。同时记录两组孕产妇的妊娠结局。
1.3评定指标
监测两组受试人员在不同时期促甲状腺激素水平(TSH)与妊娠结局,TSH指标正常范围在0.3~5.0mU/L,妊娠结局观察指标包括:剖宫产、早产、贫血、自发性流产、妊高症、产后出血、新生儿窒息、新生儿体重。
1.4统计学处理
本次研究获取的数据均采用的SPSS20.0统计学软件处理,计量资料以(x±s)的形式表示,并通过t检验,计数资料则以x2检验,P<0.05表示差异有统计学意义。
2.结果
2.1两组孕产妇孕期与产后TSH浓度变化比较
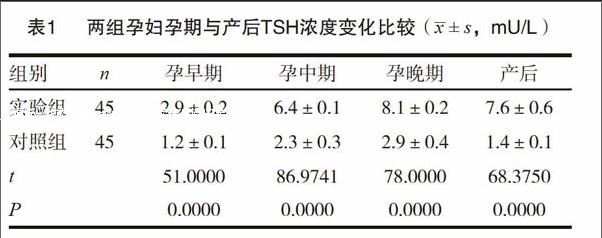
实验组孕产妇在孕早期、孕中期、孕晚期及产后等不同时期的TSH浓度分别为(2.9±0.2)mU/L、(6.4±0.1)mU/L、(8.1±0.2)mU/L、(7.6±0.6)mU/L与对照组的(1.2±0.1)mU/L、(2.3±0.3)mU/L、(2.9±0.4)mU/L、(1.4±0.1)mU/L相比均明显更高,差异具有统计学意义(P<0.05)。见表1。
2.2两组孕产妇妊娠结局比较
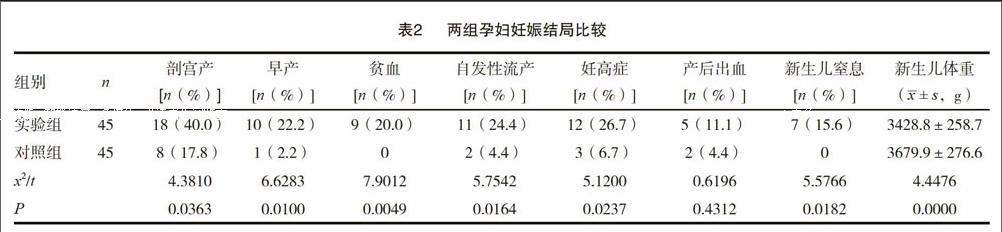
实验组孕产妇的产后出血率为11.1%与对照组的4.4%相比无明显差异(P>0.05),而其剖宫产、早产、贫血、自发性流产、妊高症、新生儿窒息等发生率分别为40.0%、22.2%、20.0%、24.4%、26.7%、15.6%与对照组的17.8%、2.2%、0、4.4%、6.7%、4.4%、0相比均显著更高(P<0.05),新生儿体重为(3428.8±258.7)g则显著低于对照组的(3679.9±276.6)g,差异有统计学意义(P<0.05)。见表2。
3.讨论
3.1妊娠伴发甲状腺功能减退形成原因分析
甲状腺功能低下是因甲状腺激素分泌不足所引起的临床综合征,临床经研究统计其病因主要有以下几点:(1)甲状腺实质性病变,如甲状腺炎、外科手术等造成甲状腺组织受到破坏、发育异常;(2)甲状腺素的合成障碍,长期使用抗甲状腺药物治疗或长期缺碘均可能导致甲状腺素合成障碍,进而引发特发性甲状腺功能低下;(3)垂体或下丘脑病变。妊娠伴发甲状腺功能减退症在临床并不少见,其主要原因与妊娠期特殊时期孕妇自身内分泌环境的改变密切相关。经表1研究发现,妊娠伴发甲减孕产妇在不同时期的TSH水平均高于健康孕妇。究其原因,TSH具有与HCG、LH受体相似的特性,健康孕妇孕早期HCG大量分泌,导致甲状腺合成能力的增加,血浆TSH水平会有所降低,而随着孕期的进展,其TSH浓度会有所增加。而伴发甲减的孕妇由于其甲状腺合成能力的减弱加上妊娠期对甲状腺激素的需求量增加,导致TSH的分泌明显增加。
3.2妊娠伴发甲状腺功能减退症对围产结局的影响分析
甲状腺作为人体重要的内分泌器官,胎儿自12周起变化开始吸收碘,甲状腺素亦是是维持胎儿早期正常生长发育的不可或缺的激素。故我们认为当妊娠伴发甲减时会对妊娠产生重要影响。具体有几个方面:(1)妊高症发生率的增加,甲减的严重程度与高血压严重程度密切相关,其可能与心排出量下降、外周血管阻力增加、继发性增强交感神经张力及a肾上腺素能应答反应等相关;(2)容易导致早产、流产、胎儿生长受限及低体重儿等,这是由于甲减患者的基础代谢率较低,导致生理活动在低水平范围,加上入量偏少,使得甲减孕妇的营养状态与健康孕妇相比更差,胎儿的宫内生长发育环境欠佳,进而导致上述不良后果;(3)剖宫产率增加:通常而言甲状腺功能减退的孕妇自身免疫力较差,若没有相应并发症则可尝试阴道分娩,一旦有医生通常会建议患者剖宫产,无疑增加了剖宫产率。表2通过对比甲减孕妇与健康孕妇的临床资料,结果显示,甲减孕产妇的妊娠结局较对照组明显更差,剖宫产、早产、贫血、自发性流产、妊高症、新生儿窒息等发生率均明显高于对照组,且新生儿体重明显轻于对照组,差异有统计学意义。另外,有报道称甲减会对新生儿甲状腺功能造成影响,本次研究并未对新生儿的甲状腺功能进行检查,故还有待进一步论证。
妊娠伴发甲状腺功能减退症若得不到及时有效的处理,则可能诱发多种不良妊娠结局,如妊高症、早产、流产、低体重儿等,还会影响新生儿神经系统的发育,导致其智力低下。妊娠伴发甲状腺功能减退症对妊娠结局及胎儿有不良影响,临床应在各阶段加强对妊娠甲减的筛查,必要时采取针对性治疗,以降低不良妊娠结局的发生。

