急性脑梗死患者颈动脉斑块与高敏C反应蛋白的相关性研究
张智勇
湖北监利县人民医院神经内科 监利 433300
急性脑梗死患者颈动脉斑块与高敏C反应蛋白的相关性研究
张智勇
湖北监利县人民医院神经内科监利433300
目的探讨急性脑梗死患者颈动脉斑块与高敏C反应蛋白的相关性。方法选取我院2012-01—2015-01收治入院的200例急性脑梗死患者为研究对象,根据颈动脉超声结果先将患者分为无斑块组(n=100)和有斑块组(n=100),根据斑块性质进一步将有斑块组患者分为稳定斑块组(n=50)和不稳定斑块组(n=50)。患者均于人院次日清晨空腹抽取静脉血,测定血清CXC趋化因子受体16和高敏C反应蛋白水平。结果脑梗死患者有斑块组有总胆固醇、低密度脂蛋白、高血压病、糖尿病及吸烟发生率明显高于无斑块组,差异均有统计学意义(P<0.05);脑梗死患者有斑块组血清CXC趋化因子受体16及hs-CRP水平高于无斑块组,差异均有统计学意义(P<0.05);脑梗死患者不稳定斑块组血清CXC趋化因子受体16及hs-CRP水平均高于稳定斑块组,差异均有统计学意义(P<0.05)。结论高敏C反应蛋白、血清CXC趋化因子受体16均可预测脑梗死患者颈动脉硬化及斑块的稳定性。
急性脑梗死;CXC趋化因子受体16;高敏C反应蛋白;颈动脉斑块
急性脑梗死是老年人致残致死的重要因素之一,发病率逐年上升,严重危害人类的生命健康,也给广大家庭带来精神和经济负担[1]。近年来,临床对急性脑梗死的相关研究较多,包括发病机制、治疗方法、相关性指标等,目前已证实动脉粥样硬化是急性脑梗死的主要病理诱发因素[2],由于颈动脉属于脑血管上源,相对比较表浅,对反映全身动脉情况有较好效果。颈动脉粥样硬化是脑梗死的主要病理基础。炎症促进动脉粥样硬化的形成进而影响动脉斑块的稳定性,而趋化因子则是联系炎症和动脉粥样硬化的枢纽。高敏C反应蛋白(hs-CRP)被认为是动脉粥样硬化发生和发展中极具敏感的炎症检测指标,血清CXC趋化因子受体16是近年在动脉粥样硬化损伤部位新发现的一种趋化因子。关于血清CXC趋化因子受体16在动脉粥样硬化中的作用是保护性还是致病性,一直都存在争议。本研究通过比较脑梗死患者颈动脉斑块与可溶性血清CXC趋化因子受体16和hs-CRP含量的相关性,探讨二者与颈动脉斑块之间的关系,为急性脑梗死的预防与治疗提供依据。
1 资料与方法
1.1一般资料研究对象来自我院2012-01—2015-01收治入院的200例急性脑梗死患者,均根据患者临床症状、头颅CT或MRI扫描等结果确诊,诊断标准参照我国第4次脑血管疾病学术会议制订的相关标准[3]。男128例,女72例;年龄60~82(72.3±6.8)岁;舒张压(DBP)平均(42.2±7.6)mmHg,收缩压(SBP)平均(68.3±10.3)mmHg;血红蛋白值平均(64.4±22.8)g/L。排除有消化道恶性肿瘤、凝血功能障碍、脑出血、炎症、风湿免疫性疾病、脑肿瘤及心房纤颤、严重肝肾肺疾病、严重心功能衰竭等患者。所有患者均采用颈部动脉彩超扫描,筛查患者颈动脉是否存在动脉斑块,有颈动脉斑块患者100例为观察组,根据斑块性质进一步将有斑块患者分为稳定斑块组(50例)和不稳定斑块组(50例);无颈动脉斑块患者100例为对照组。2组患者性别、年龄、血压等基本资料比较差异无统计学意义(P>0.05),具有可比性。
1.2方法所有患者均采用当日及次日空腹血样,分别对患者血清CXC趋化因子受体16与hs-CRP进行含量检测,检测仪器采用日立7170A 型生化分析仪,均采用酶联免疫一双抗体夹心法测定。采用日本产Model680酶标仪。试剂购自上海雅吉生物有限公司,并严格按照说明书操作。患者颈动脉彩超采用美国惠普公司生产的HP-2000 超声仪,频率3.5~5 MHz。检测由具有超声检测工作经验5 a 以上医师操作执行,使患者取仰卧位,静息20 min 后,将超声仪探头置于颈部下颌角后方,对颈总动脉行纵向探查,并分别于前、后、侧3个角度观察患者颈动脉斑块情况,同时记录斑块数量和大小等。以中等回声及强回声斑块为主定义为稳定斑块组,以低回声及混合回声斑块为主定义为不稳定斑块组。
1.3评价标准[4]颈动脉斑块检测采用二维和彩色血流确定,采用Crouse方法计算成本患者颈动脉斑块积分,累加同侧颈动脉各孤立性斑块最大厚度,并累加双侧颈动脉斑块最大厚度作为斑块指数。0级:患者斑块指数为0;1级:斑块仅占管腔的30%以内;2级:斑块占管腔30%~50%;3级:斑块占50%~80%;4级:斑块超出80%。0级为无颈动脉斑块,1~4级为存在颈动脉斑块。

2 结果
2.1有斑块组与无斑块组一般情况比较有斑块组与无斑块组患者年龄、性别、酗酒等差异无统计学意义(P>0.05),具有可比性。有斑块组总胆固醇、低密度脂蛋白、高血压、糖尿病及吸烟发生率明显高于无斑块组,差异有统计学意义(P<0.05),2组三酰甘油、高密度脂蛋白差异无统计学意义(P>0.05)。见表1。
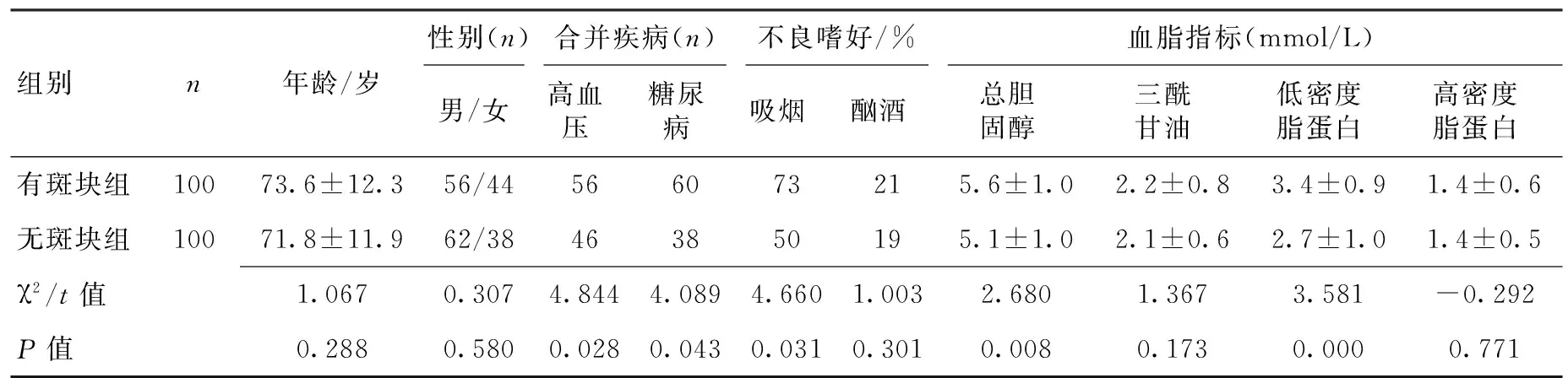
表1 有斑块组与无斑块组一般情况比较
2.2有斑块组与无斑块组血清CXC趋化因子受体16和hs-CRP水平比较脑梗死患者有斑块组血清CXC趋化因子受体16及hs-CRP水平高于无斑块组,差异有统计学意义(P<0.05)。见表2。

表2 有斑块组与无斑块组血清CXC趋化因子=受体16和hs-CRP水平比较
2.3稳定斑块及不稳定斑块脑梗死患者血清CXC趋化因子受体16和hs-CRP水平比较脑梗死不稳定斑块组血清CXC趋化因子受体16及hs-CRP水平均高于稳定斑块组,差异有统计学意义(P<0.05)。见表3。

表3 患者血清CXC趋化因子受体16和高敏C反应蛋白水平比较±s)
3 讨论
急性脑梗死是老年人致残致死的重要因素之一,发病率逐年上升,严重危害人类的生命健康,也给广大家庭带来精神和经济负担。近年来,临床对急性脑梗死的相关研究较多,包括发病机制、治疗方法、相关性指标等,目前已证实动脉粥样硬化是急性脑梗死的主要病理诱发因素,由于颈动脉属于脑血管上源,相对表浅,对反映全身动脉情况有较好效果。大量炎性标志物与脑梗死的发生及斑块的稳定性密切相关,可预测缺血性脑血管疾病的发生[5]。hs-CRP是重要的反映动脉粥样硬化的炎症因子,hs-CRP通过抑制内皮细胞功能障碍,分泌黏附分子、趋化因子,诱发炎症细胞黏附聚集血管壁,与氧化低密度脂蛋白结合产生泡沫细胞,激活补体系统并引起凝血系统功能异常诱发动脉粥样硬化、增加斑块的不稳定性[6-7]。研究报道,在颈动脉狭窄事件中,hs-CRP与粥样硬化斑块的形态学改变及脑卒中事件密切相关,可预测颈动脉狭窄及缺血性脑血管病的发生[8]。本研究发现,脑梗死患者颈动脉粥样硬化斑块组的hs-CRP水平明显高于无斑块组,不稳定斑块组高于稳定斑块组(P<0.05),与上述报道一致,表明hs-CRP与颈动脉斑块形成及稳定性密切相关,可预测颈动脉粥样硬化和斑块稳定性。
颈动脉血管的斑块占管腔比越高,说明患者血管阻滞、血液不畅的情况更加严重,发展到一定程度即出现脑梗死征兆,进而诱发疾病。急性脑梗死患者由于脑内的梗死灶以及病灶附近水肿等易使下丘脑、垂体、肾上腺皮质轴出现损伤,皮质醇水平进而上升,从而刺激患者血糖水平的升高,造成临床的应激反应[9]。CRP属于炎性介质因子,对炎症有较强的敏感性,能够直接参与动脉粥样硬化的形成、发展、破裂等一系列病理过程中。而脑梗死动脉粥样硬化的一个重要生理影响因素就是慢性炎症反应,刺激粥样斑块表面纤维帽的变薄,使脂质、胶原等被暴露而与血小板直接接触,激活凝血功能,促成血栓形成[10-11]。由此可见,CRP与急性脑梗死通过炎性因子的病理作用产生必然的关联性,从而影响患者病情进展[12-13]。血清CXC趋化因子受体16为2001年新发现的趋化因子,具有保持机体、免疫系统的自我稳定及参与炎性反应和新生血管形成的作用[14]。血清CXC趋化因子受体16能够促进平滑肌细胞增殖及细胞与细胞间的黏附,加速动脉粥样斑块的进程[15]。研究表明,血清CXC趋化因子受体16水平升高与冠心病、冠状动脉狭窄程度及颈动脉粥样硬化密切相关[16-17]。本研究以血清可溶性血清CXC趋化因子受体16水平为研究对象发现脑梗死患者颈动脉斑块组的血清CXC趋化因子受体16浓度明显高于无斑块组,不稳定斑块组高于稳定斑块组(P<0.01),与上述报道一致,表明可溶性血清CXC趋化因子受体16与颈动脉斑块形成及斑块稳定性密切相关,可预测颈动脉粥样硬化和斑块稳定性。
综上所述,可溶性血清CXC趋化因子受体16与hs-CRP水平的升高可促进动脉硬化和斑块的不稳定性,且可溶性血清CXC趋化因子受体16对斑块稳定性的预测价值大于hs-CRP,对急性脑梗死的防治具有重要意义,但仍需进一步行大规模、前瞻性的研究以证实上述观点。
[1]张娟娟.颈动脉粥样硬化斑块与脑梗死的关系研究[J].实用心脑肺血管病杂志,2011,19(5):788-789.
[2]王英,安振东.颈动脉斑块形成与缺血性脑血管病的关系探讨[J].中国全科医学,2005,8(12):1 005.
[3]陈瑞英,高素玲,郑清存.102例急性脑梗死患者颈动脉斑块与血清C 反应蛋白、脂蛋白(a)和血糖水平的关系[J].现代预防医学,2011,38(14):2 903-2 905.
[4]戴萍.颈动脉斑块与脑梗死的关系[J].中国民康医学,2010,22(3):256-258.
[5]Lison S,Schill M,Conzen P.Fast-track cardiac anesthesia:efficacy and safety of remifentanil versus sufentanil [J].J Cardiothorac Vasc Anesth,2007,21(1):35-38.
[6]孙为生.急性脑梗死与高敏C反应蛋白含量及颈动脉斑块性质的关系研究[J].中西医结合心脑血管病杂志,2015,54(3):404-405.
[7]冯健,董兴刚,俞志满.瑞舒伐他汀对老年2型糖尿病合并颈动脉斑块患者同型半胱氨酸与高敏C反应蛋白及血脂的影响[J].中国医药,2015,10(5):649-651.
[8]杨素静,宋晴,郝秋艳,等.急性脑梗死患者颈动脉斑块与血清CXC趋化因子16和高敏C反应蛋白的相关性[J].中国医药,2014,9(11):1 599-1 601.
[9]余英,李雅君.舒血宁注射液对老年2型糖尿病合并颈动脉斑块患者血清同型半胱氨酸及高敏C反应蛋白的影响[J].中国医药,2014,9(2):196-198.
[10]寇忠爱.急性脑梗死患者颈动脉斑块与血清高敏C反应蛋白的关系[J].中国药物经济学,2014,6(z1):398-399.
[11]马登飞.急性脑梗死与高敏C反应蛋白水平及颈动脉斑块性质关系的临床研究[J].中国实验诊断学,2012,16(6):1 073-1 074.
[12]张宝珠.急性脑梗死与高敏C反应蛋白水平及颈动脉斑块性质的相关性分析[J]中国实用神经疾病杂志,2012,15(17):43-44.
[13]王碟盆.急性脑卒中与高敏C反应蛋白水平及颈动脉斑块相关性[J].中国乡村医药,2014,21(16):64-65.
[14]李玲玲,潘燕.急性再发脑梗死患者颈动脉斑块与高敏C反应蛋白的关系研究[J].新疆医科大学学报,2014,14(8):1 016-1 018.
[15]马永杰.急性脑梗死患者高敏C-反应蛋白水平与颈动脉斑块性质的相关性分析[J].临床合理用药杂志,2014,7(1):136-137.
[16]杨青松,遂山,张颖,等.急性脑梗死与高敏C反应蛋白水平及颈动脉斑块性质关系的分析[J].中国实用神经疾病杂志,2014,17(9):34-35.
[17]徐英,赵振华,郑一,等.颈动脉斑块性质与MMP-9、Lp-a、高敏C反应蛋白的相关性分析[J].中国实用神经疾病杂志,2013,16(10):52-53.
(收稿2015-08-22)
R743.33
A
1673-5110(2016)17-0056-03

