宫颈癌术前预置双J管在术后补充放疗前最佳拔管时间的临床研究
张春梅,刘贵鹏,范长友
(中国医科大学附属盛京医院妇产科,沈阳110004)
宫颈癌术前预置双J管在术后补充放疗前最佳拔管时间的临床研究
张春梅,刘贵鹏,范长友
(中国医科大学附属盛京医院妇产科,沈阳110004)
目的探讨宫颈癌术前预置双J管在术后补充放疗前的最佳拔管时间。方法回顾性分析2014年1月至2015年3月因宫颈癌于我院行开腹或腹腔镜下宫颈癌根治术、术前预置双J管并于术后补充放疗前拔管的患者90例。按照拔出双J管的不同时间分为3组:术后2~<4周拔管组(A组),共21例;术后4~<5周拔管组(B组),共46例;术后≥5周拔管组(C组),共23例。比较各组间置管相关并发症及拔管后并发症的改善情况,以确定拔出双J管的最佳时间。结果B组总体置管相关并发症发生率(23.91%)显著低于A组(47.62%)和C组(56.52%),差异有统计学意义(P<0.05),以膀胱刺激征和置管发热最常见,发生率均为8.70%。拔管后A组肾积水加重率(28.57%)显著高于B组(6.52%)和C组(4.35%),差异有统计学意义(P<0.05);其余各组并发症均自行消失或好转。且3组比较,肾小球滤过率、血尿素氮及血清肌酐等方面的差异均无统计学意义(P>0.05)。结论宫颈癌术前预置的双J管随着置管时间的延长,其相关并发症发生率显著增加,然而拔管时间过早亦可引起肾积水加重,因此建议最佳拔管时间为术后4~5周。
宫颈癌;双J管;补充放疗;拔管时间
网络出版地址
宫颈癌根治术是早期浸润性宫颈癌的主要治疗方法,由于手术范围大,该术式比较常见的并发症是输尿管损伤。输尿管损伤的后续治疗比较棘手,给患者的生理、心理及生活带来很大的痛苦。因此,宫颈癌根治术中如何预防输尿管损伤是妇科肿瘤医生关注的重点。目前临床上常采取的措施是术前预防性放置双J管,研究[1]证实其效果确切,已被广泛推广应用。然而,对于术后何时拔出双J管至今仍无统一意见,这是临床工作中的一大困惑。我们的前期研究表明,宫颈癌术前预置双J管于术后补充放疗前拔管较放疗后拔管的临床疗效更佳,为了进一步明确最佳拔管时间,本研究对我院2014年1月至2015年3月术前预置双J管并于术后补充放疗前拔管的早期浸润性宫颈癌病例进行了临床分析。
1 材料与方法
1.1临床资料
选择2014年1月至2015年3月于中国医科大学附属盛京医院妇产科术前预置双J管后接受开腹或腹腔镜下广泛性子宫切除术、盆腔淋巴结清扫术和(或)腹主动脉旁淋巴结清扫术,并于术后补充放疗前拔管的90例宫颈癌患者作为研究对象。依据术后拔除双J管的不同时间,将纳入本研究的全部90例患者分为3组:术后2~<4周拔管组(A组),共21例,平均年龄50.71岁,其中ⅠB期9例,ⅡA期12例,鳞癌19例,腺鳞癌1例,透明细胞癌1例;术后4~<5周拔管组(B组),共46例,平均年龄49.11岁,其中ⅠB期10例,ⅡA期36例,鳞癌40例,腺癌4例,腺鳞癌1例,小细胞癌1例;术后≥5周拔管组(C组),共23例,平均年龄49.00岁,其中ⅠB期7例,ⅡA期16例,鳞癌21例,腺鳞癌2例。3组患者一般资料的差异无统计学意义(P>0.05)。
所有纳入本研究的患者均符合以下特点:(1)早期宫颈癌(ⅠA2期~ⅡA2期)患者行根治性手术治疗且术中均未发生输尿管损伤;(2)所有患者术前均具备置入双J管的指征,包括ⅠB2期或ⅡA2期患者,超声提示肾盂积水、输尿管扩张者,影像学或逆行肾盂造影提示因肿瘤压迫或浸润转移导致解剖结构变异者,合并子宫内膜异位症、多次下腹部手术史或既往盆腔炎症感染等导致盆腔粘连引起输尿管位置异常者,术前均于膀胱镜下预置双J管,所置入双J管为同一规格及同一厂家生产;(3)术后至少合并一个高危因素,包括腹膜后淋巴结转移、手术切缘阳性、阴道切除范围不够、伴有预后不良因素(如局部肿瘤大、细胞分化差、宫颈深部间质浸润、脉管间隙受侵等),需于术后2~6周接受补充放疗;(4)术前均未出现发热、膀胱刺激征、腰酸腰痛等症状,均未合并输尿管狭窄性病变、输尿管损伤、泌尿系结石、泌尿系感染、肾脏积水及肾炎等基础疾病;(5)排除术后72 h内出现尿频、尿急、尿痛等膀胱刺激征及腰痛、血尿等症状(因尚不能确定是否与膀胱镜下逆行插入双J管有关)。
1.2研究方法
随访记录3组患者拔管前后置管相关并发症的发生及改善情况(置管术后超过72 h出现的置管发热、尿路感染、腰痛、肾区扣痛、膀胱刺激征、肉眼血尿、管周结痂、双J管移位及脱落等定义为置管相关并发症)。所有纳入本研究的患者于放疗结束后3个月内,分别由经验丰富的指定医生行泌尿系彩超检查以评价肾积水程度(按照肾积水的超声诊断标准[2]分为轻、中、重3型),应用肾图测定肾小球滤过率总值(total glomerular filtration rate,T-GFR),测定血清肌酐、尿素氮水平,对上述结果进行比较。
1.3统计学分析
所有数据采用SPSS 17.0软件包进行分析。计数资料如各组间频率比较采用四格表χ2检验。计量资料以表示,各组间数据的比较采用非参数检验。检验水准α=0.05。
2 结果
2.1置管相关并发症的发生率
3组拔管前均有不同程度的置管相关并发症发生,见表1。A组置管相关并发症以双J管移位及脱落最常见,发生率为19.05%,置管发热、尿路感染、腰痛及膀胱刺激征次之,均为14.29%;B组以置管发热和膀胱刺激征最常见,发生率均为8.70%;C组以腰痛及肉眼血尿常见,发生率分别为30.43%和21.74%。3组置管相关并发症中,腰痛和肉眼血尿发生率的差异有统计学意义(P<0.05),其他单一并发症发生率的差异无统计学意义(P>0.05)。出现1种以上并发症A组10例(47.62%),B组11例(23.91%),C组13例(56.52%),B组出现1种以上并发症的发生率显著低于A组及C组,差异有统计学意义(P<0.05)。
2.2拔管后相关并发症及肾功能评估
排除拔管后48 h内因取管时膀胱镜操作引起的血尿及一过性尿频、尿急、尿痛等症状,以及发热和肾积水加重是拔管后最常见的并发症,其中于拔管后1~3个月内出现肾积水加重分别为A组6例(28.57%)、B组3例(6.52%)及C组1例(4.35%),差异有统计学意义(P<0.05)。因术后输尿管粘连梗阻引起的肾积水分别为A组1例(4.76%)、B组2例(4.35%)及C组1例(4.35%),3组比较差异无统计学意义(P>0.05)。其中A组2例患者需重新置管缓解肾积水症状,置管后肾积水情况明显改善,肾功能迅速恢复正常,其余几例患者因肾积水较轻,拒绝重新置管,严密监测后肾积水未见明显进展。A组、B组及C组分别有3例(14.29%)、4例(8.70%)及3例(13.04%)患者出现发热,差异无统计学意义,经抗炎等对症治疗后好转。拔管后各组其他患者均未出现新发不适症状,其余置管相关并发症均自行消失或好转,如表2所示。放疗结束后3个月内各组患者均复查肾图及肾功能,3组患者在血尿素氮、血肌酐及T-GFR等方面的差异无统计学意义(P>0.05),见表3。
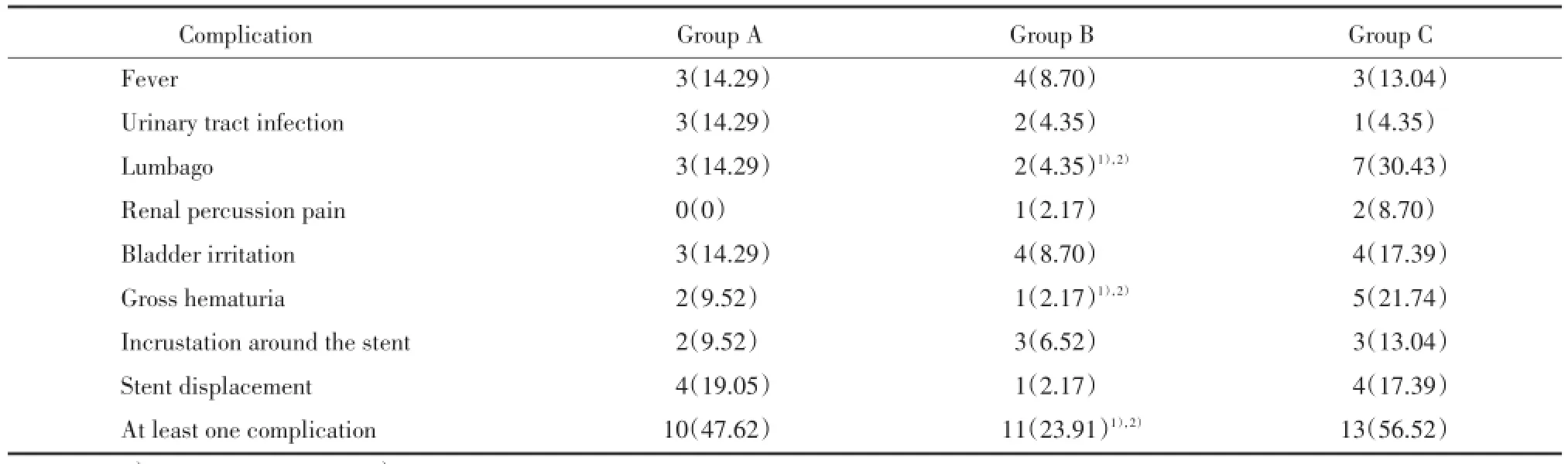
表1 置管相关并发症发生情况[n(%)]Tab.1The incidence of complications cause by double J stent placement[n(%)]
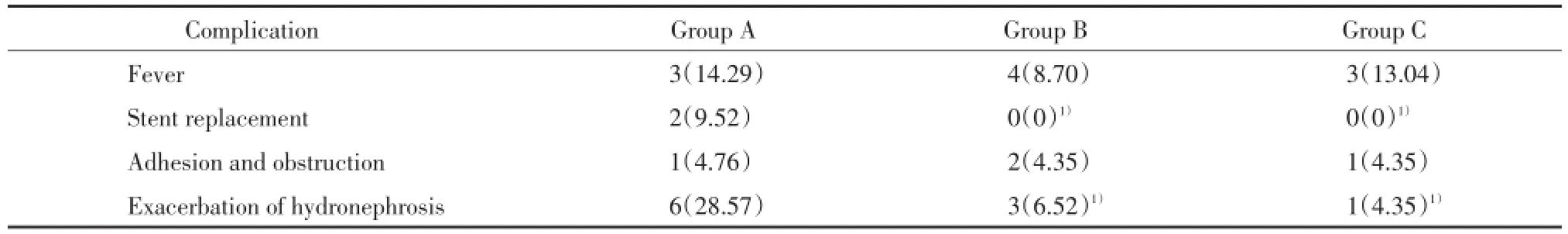
表2 拔管后各组并发症发生情况[n(%)]Tab.2Complications after stent removal[n(%)]

表3 放疗结束后3个月内各组肾功能情况Tab.3Renal function three months after radiotherapy
3 讨论
宫颈癌是最常见的妇科恶性肿瘤,治疗方式早期以手术治疗为主,如有高危因素,术后需补充放化疗;晚期主要是根治性放疗[3]。宫颈癌根治性手术宫旁切除范围广,在切除宫旁组织前须游离输尿管,即“打隧道”。由于解剖关系邻近,宫颈癌的病灶易导致输尿管受压移位,或因患者合并子宫内膜异位症、慢性盆腔炎症以及多次下腹部手术史等导致盆腔粘连重,术野解剖不清晰,游离输尿管时易发生输尿管损伤。输尿管损伤是严重的手术并发症,如处理不当,可导致尿外渗、尿性腹膜炎、盆腔感染、输尿管梗阻、肾积水甚至肾脏损害,二次手术修补将给患者带来更大的损伤及经济负担,尤其是输尿管热辐射损伤,往往比较隐匿,术中不易发现,通常在术后出现尿瘘症状并引起一系列并发症时才得以诊断,带来的后果更为严重。因此,宫颈癌根治术中如何避免输尿管损伤是妇科肿瘤医生最为关注的问题。目前通常采取的措施是对术前评估输尿管损伤风险较高的患者预防性置入双J管。研究[4]证实术前预置双J管在复杂妇科手术中通过对支架管的触摸起到指示作用,易于辨认输尿管具体位置及走行,有效规避了输尿管损伤。同时双J管具有内引流和支架的双重作用,组织相容性好,对输尿管刺激小,即使发生轻度输尿管损伤亦可通过长期插管自行愈合,无需术中或术后再次手术修补。上述观点在基础研究中也得到进一步证实:在有输尿管支架保护的前提下,如输尿管损伤长度<2 cm,在术后2周内输尿管黏膜即可完全再生和修复[5]。此外,膀胱镜下逆行插管为微创操作,手术创伤小,并且研究发现尿液内引流并未对患者生活质量带来严重影响[6]。
尽管如此,在临床应用中发现置管相关并发症并不少见。文献[7]报道双J管置入可能导致膀胱输尿管反流引起患侧腰部疼痛,双J管的异物性刺激致尿道黏膜水肿出现肉眼血尿,血尿堵塞双J管、输尿管管腔引流不畅以及细菌黏附于双J管均可导致尿路感染、发热、管周结痂及结石形成。多数观点认为双J管置入后长时间反复刺激膀胱三角区膜下相关神经,从而出现尿频、尿急等下尿路刺激症状,且长期留置双J管导致输尿管膀胱开口抗反流机制丧失,尿液反流使得肾盂压力增高(尤其是在排尿期间),进而出现患侧腰部疼痛和逆行性尿路感染等并发症[8]。此外,有研究[9]表明置管相关并发症与双J管留置时间呈正相关。
然而对于置入双J管后何时拔除目前在泌尿外科领域争议颇多,兰卫华等[10]在输尿管镜碎石术后双J管最佳拔管时间的研究中建议双J管的拔管时间以7~14 d为宜,但是不宜超过4周。周厚勇等[11]在经皮肾碎石取石术后双J管留置时间的研究中却认为置管时间应该选择4~6周最为适合,一般不超过3个月。另有研究[12]发现:留置双J管不超过1个月,对输尿管功能基本无影响;置管2~3个月,输尿管功能部分减退;如置管超过3个月,明显影响输尿管功能;超过6个月,对输尿管功能产生显著的影响。高子剑等[13]在输尿管软镜联合钬激光碎石术后双J管留置时间的研究中提示,缩短双J管的留置时间是安全有效的。目前在妇科领域尚无关于宫颈癌术前预置的双J管术后何时拔出的研究,在临床工作中多依据各科室规定、术中情况(输尿管轻微损伤或者潜在的缺血坏死灶)或患者意愿拔管,并无统一拔管时间。
由于早期宫颈癌术后如伴有高危因素需尽早补充放射治疗,否则会影响预后。因此,相当一部分早期宫颈癌患者仍需接受术后补充放疗[14]。目前指南认为术后2周开始放疗效果最佳,超过6周则影响预后,但实际工作中往往因为患者术后恢复情况、切口愈合因素以及尿潴留等原因需推迟放疗启动时间,多数在术后4周左右开始放疗。尽管有研究[15]提示宫颈癌放疗前预置双J管可防止放疗带来的泌尿系统损伤,如腹膜后纤维化导致输尿管梗阻、肾积水等,但在临床实际工作中我们发现,大部分带双J管放疗的患者由于置管相关并发症无法耐受或干扰对放疗不良反应的判断而需中止放疗,影响疗效。过去的观点认为调大放射剂量是控制恶性肿瘤复发转移的好方法,但也同时加剧了对正常机体组织的放射损伤。近年来随着三维适形放疗和调强放疗技术的推广使用,宫颈癌因放疗引起的输尿管损伤较少,而且损伤的程度较轻,都没有造成严重的后果,因此目前宫颈癌术后补充放疗或根治性放疗均无需常规预置双J管来避免输尿管损伤。我们前期的临床研究也证实宫颈癌术前预置的双J管于术后补充放疗前拔除优于放疗后拔除,但应于放疗前何时拔除双J管仍不明确。
本研究回顾性分析我院宫颈癌术后补充放疗前不同时期拔除双J管患者拔管前后并发症的发生情况,结果显示各组拔管前均有不同程度的置管相关并发症的发生,随着置管时间的延长,腰痛和肉眼血尿这两种置管相关并发症明显增加,这与既往研究[10]结果一致,即随着双J管留置时间的延长,置管相关并发症发生率升高。然而并不是越早拔管越好,本研究显示术后2~<4周拔管的患者发生输尿管粘连梗阻需重新置管以及肾积水加重的概率明显高于术后4~<5周和≥5周拔管者,分析其可能原因为拔管时间过早,双J管未能很好的起到支架内引流的作用。在宫颈癌手术过程中大段游离输尿管,引起输尿管缺血坏死或手术剥离时损伤输尿管的神经,使输尿管蠕动无力、管腔扩张、内压增大,导致严重缺血而形成的尿瘘和输尿管损伤短时间内不能再生和修复,或炎症粘连使输尿管梗阻,导致肾积水出现或加重,肾功能异常。本研究中术后2~<4周拔管组有2例患者通过重新置管缓解了肾积水症状,置管后肾积水情况明显改善,肾功能迅速恢复正常,提示双J管留置足够的时间是必要的。但是就至少出现1种并发症相比较而言,术后4~<5周拔管者其发生率显著低于术后2~<4周及术后≥5周拔管者,而拔管后并发症发生率与≥5周拔管者几乎一致,提示双J管留置4~5周已充分起到支撑引流作用,此时输尿管术后的炎性反应已消退,功能恢复良好。此外,放疗后复查肾功及肾图各组均无明显差别,提示双J管留置4~5周对肾功能并无不良
影响。因此综合各方面因素考虑,建议术后4~5周为拔除双J管的最佳时间。
[1]Teber D,Gözen AS,Cresswell J,et al.Prevention and management of ureteral injuries occurring during laparoscopic radical prostatectomy:the Heilbronn experience and a review of the literature[J]. World J Urol,2009,27(5):613-618.
[2]梅红,吕少萍,黄秀英.肾脏超声与肾盂造影对肾积水诊断比较观察[J].泰山医学院学报,2011,32(8):599-602.
[3]Roque DR,Wysham WZ,Soper JT.The surgical management of cervical cancer:an overview and literature review[J].Obstet Gynecol Surv,2014,69(7):426-441.
[4]胡克邦,郑国有,温岩,等.预置双J管在妇科宫颈癌手术中的作用[J].中国妇幼保健,2014,29(27):4509-4510.
[5]Damiano R,Autorino R,Esposito C,et al.Stent positioning after ureteroscopy for urinary calculi:the question is still open[J].Eur Urol,2004,46(3):381-387.
[6]Alci E,Ustun M,Sezer T,et al.Comparison of patients in whom double-J stent had been placed or not placed after renal transplantation in a single center:a follow-up study[J].Transplant Proc,2015,47(5):1433-1436.
[7]Pengfei S,Yutao L,Jie Y,et al.The results of ureteral stenting after ureteroscopic lithotripsy for ureteral calculi:a systematic review and meta-analysis[J].J Urol,2011,186(5):1904-1909.
[8]Ringel A,Richter S,Shalev M.Late complications of ureteral stents[J].Eur Urol,2000,38(1):41-44.
[9]Hao P,Li W,Song C,et al.Clinical evaluation of double-pigtail stent in patients with upper urinary tract diseases:report of 2685 cases[J].J Endourol,2008,22(1):65-70.
[10]兰卫华,李家宽,李彦锋,等.输尿管镜碎石术后输尿管内支架管最佳拔管时间的随机临床研究[J].中国内镜杂志,2012,18(11):1147-1150.
[11]周厚勇,邓建平,张恒,等.经皮肾碎石取石术后输尿管双J管留置时间和拔管方法的探讨[J].第三军医大学学报,2012,34(6):564-566.
[12]Bostanci Y,Ozden E,Atac F,et al.Single session removal of forgotten encrusted ureteral stents:combined endourological approach[J].Urol Res,2011,40(5):523-529.
[13]高子剑,刘龙,孙永明,等.输尿管软镜联合钬激光碎石术后双J管留置时间与并发症研究[J].安徽医药,2014,18(8):1478-1480.
[14]宫绍阳,张颐,刘玲.术前行放疗增敏的ⅠB2-ⅡA期宫颈癌患者盆腔淋巴结转移情况的临床分析[J].中国医科大学学报,2009,38(8):627-629.
[15]孙华宾,刘燕,杨光伟,等.预置双J管对宫颈癌手术及放疗中输尿管的保护作用[J].中华腔镜泌尿外科杂志(电子版),2011,5(4):298-300.
(编辑陈姜)
Optimum Timing of Removal of preoperative Double J Stent before Adjuvant Radiotherapy in Cervical Cancer
ZHANG Chunmei,LIU Guipeng,FANC hangyou
(Department of Obstetrics and Gynecology,Shengjing Hospital,China Medical University,Shenyang 110004,China)
Objective To explore the optimum time of removal of preoperative double J stent before adjuvant radiotherapy in cervical cancer.Methods A total of 90 patients with cervical cancer who underwent radical surgery between January 2014 and March 2015 were retrospectively analyzed. In addition,these recruited patients also underwent preoperative placement of double J stent and had them removed before the adjuvant radiotherapy. The patients were then divided into three groups based on the time of removal of double Jstent.Group A(n=21)had the stent removed 2 to 4 weeks after the surgery;group B(n=46)had the stent removed 4 to 5 weeks after the surgery;group C(n=23)had the stent removed greater than or equal to 5 weeks after the surgery.The complications caused by stent placement and their improvement after stent removal were compared among the three groups.Finally,the optimum time of stent removal was determined.Results The overall incidence of complications caused by stent placement in group B(23.91%)was significantly lower(P<0.05)than that in group A(47.62%)and group C(56.52%).The most frequent among these complications were bladder irritation(8.70%)and fever(8.70%).The incidence of hydronephrosis exacerbation after stent removal in group A(28.57%)was significantly higher(P<0.05)than that in group B(6.52%)and group C(4.35%).All the other complications were alleviated or disappeared after the removal in all the three groups.There were no significant difference(P>0.05)among the three groups concerning glomerular filtration rate,serum urea nitrogen,and serum creatinine.Conclusion The incidence of complications caused by preoperative double J stent placement increased along with the duration of placement,but the exacerbation of hydronephrosis should be concerned if the stent is removed too early. Therefore,the optimal time of stent removal is 4 to 5 weeks after the surgery.
cervical cancer;double J stent;adjuvant radiotherapy;time of removal
R711.74
A
0258-4646(2016)05-0426-05
10.12007/j.issn.0258-4646.2016.05.011
辽宁省科技厅优秀人才培育项目(2014021020)
张春梅(1986-),女,医师,硕士.
刘贵鹏,E-mail:liugp@sj-hospital.org
2016-01-18
网络出版时间:

